腰硬联合麻醉在无痛分娩中的应用关键分析
2022-06-14陈林霞
陈林霞
济南市第八人民医院麻醉科,山东济南 271104
临床研究提示, 分娩疼痛是适龄期女性生产时的一种正常生理现象, 但在分娩过程中产生的剧烈疼痛,使大部分产妇无法忍受,容易出现筋疲力尽的情况,对顺利分娩造成影响[1-5]。 流行病学研究提示,在医疗技术不断进步、 生活方式不断改善的背景下, 基于此临床中提出了无痛分娩的方法进行干预,在充分发挥麻醉效果的基础上,促进无痛效果的实现[6-10]。 针对无痛分娩的要求,临床中提出了使用连续硬膜外麻醉的方法,取得了一定的临床效果,但麻醉效果与无痛情况仍需进一步提升。基于此,临床中提出了使用腰硬联合麻醉干预的方法, 较为充分地满足了无痛分娩的临床要求, 但仍需要进行进一步的验证。 该次研究针对腰硬联合麻醉的临床效果做出集中分析,便利选取2019 年9 月—2021 年9月于该院进行分娩的130 名产妇为研究对象, 进行对比分析。 现报道如下。
1 资料与方法
1.1 一般资料
便利选取在该院进行分娩的130 名产妇作为该次的研究对象,根据产妇入院时间随机分为两组,对照组和研究组,各65 名。 对照组中,年龄22~38 岁,平均(28.39±1.57)岁;孕周37~40 周,平均(39.06±0.04)周。 研究组中,年龄23~37 岁,平均(28.43±1.45)岁;孕周38~42 周,平均(40.01±0.07)周。 两组产妇一般资料比较,差异无统计学意义(P>0.05),具有可比性。 研究开始前已经过该院医学伦理委员会的审批,并通过法律文件取得了产妇及其家属的授权。
纳入标准:①产妇及家人知晓本次研究内容,并签署知情同意书;②产妇均在该院建立档案,病史资料齐全。
排除标准:①产妇合并妊娠并发症;②患有精神类疾病,无法正常沟通;③中途退出该次研究。
1.2 方法
对照组采用连续硬膜外麻醉进行镇痛。 在产妇宫口开到3~5 cm 时, 取侧卧位, 在椎间隙的L2~3处, 采用硬膜外穿刺针进行连续硬膜外麻醉, 注射0.1%的罗哌卡因注射液 (国药准字H20103552;规格:10 mL∶20 mg)4 mL,等到安全麻醉剂量的平面出现之后,分批次注射0.1%的罗哌卡因10 mL 进行维持麻醉。
观察组采用腰硬联合麻醉进行镇痛。 在产妇的宫口开到3~5 cm 时,取侧卧位,选择椎间隙的L3~4处,作为穿刺点,采用穿刺针进行穿刺,直至蛛网膜下腔,待出现有脑脊液之后,再注射0.75%的布比卡因(国药准字H31022839;规格:5 mL∶37.5 mg×5 支)2 mL 和50%的葡萄糖注射液(国药准字H51020634;规格:500 mL:25 g)1 mL 以及0.89%的罗哌卡因2 mL,连接自控的镇痛泵,进行持续泵入,滴速为0.1 mL/s,根据产妇的自身情况进行镇痛,直至宫口开至10 cm。
1.3 观察指标
观察记录活跃期至宫口全开时间、 麻醉起效时间、产程时间(第一、第二产程、第三产程、总产程时间)、产妇的妊娠结局(自然分娩、剖宫产、产后大出血)、新生儿发生的不良情况(胎粪污染、胎儿窘迫、新生儿窒息),并采用视觉模拟法对产妇产后的疼痛情况进行评估,分值越高产后疼痛程度越重。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据处理,符合正态分布的计量资料以(±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组产妇活跃期至宫口全开时间、 麻醉起效时间对比
研究组产妇的活跃期至宫口全开时间、 麻醉起效时间均短于对照组, 两组比较差异有统计学意义(P<0.05)。 见表1。
表1 两组产妇活跃期至宫口全开时间、麻醉起效时间对比[(±s),min]Table 1 Comparison of the time from active stage to fully dilated cervix and the onset time of anesthesia between the two groups[(±s), min]

表1 两组产妇活跃期至宫口全开时间、麻醉起效时间对比[(±s),min]Table 1 Comparison of the time from active stage to fully dilated cervix and the onset time of anesthesia between the two groups[(±s), min]
?
2.2 两组产妇产程时间对比
研究组的第一产程、第二产程、总产程时间均短于对照组,两组比较差异有统计学意义(P<0.05);对照组和研究组第三产程时间比较, 差异无统计学意义(P>0.05)。 见表2。
表2 两组产妇产程时间对比[(±s),min]Table 2 Comparison of labor time between the two groups[(±s), min]

表2 两组产妇产程时间对比[(±s),min]Table 2 Comparison of labor time between the two groups[(±s), min]
?
2.3 两组产妇妊娠结局对比
对照组的自然分娩率80.00%(52/65)低于研究组的92.31%(60/65);对照组的剖宫产率20.00%(13/65)高于研究组的7.69%(5/65);研究组的产后大出血率3.08%(2/65)明显低于常规组的12.31%(8/65),两组比较差异有统计学意义(P<0.05)。 见表3。

表3 两组产妇妊娠结局对比[n(%)]Table 3 Comparison of maternal pregnancy outcomes between the two groups [n(%)]
2.4 两组新生儿不良情况发生率对比
对照组共发生11 例不良反应情况,胎儿窘迫2例,新生儿窒息6 例,胎粪污染3 例,总发生率为16.92%;研究组共发生3 例不良情况,胎儿窘迫、新生儿窒息、胎粪污染各1 例,总发生率为4.62%,两组新生儿不良情况发生率对比, 差异有统计学意义(P<0.05)。 见表4。
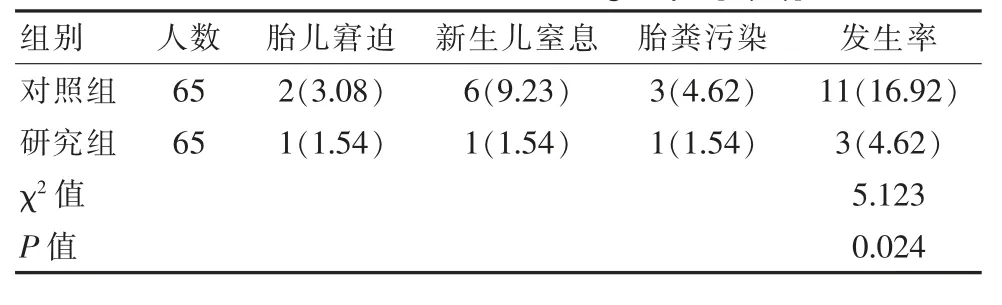
表4 两组新生儿不良情况发生率对比[n(%)]Table 4 Comparison of the incidence of neonatal adverse conditions between the two groups [n(%)]
2.5 两组自然分娩产妇产后疼痛评分对比
研究组产妇产后的疼痛评分明显低于常规组,两组比较差异有统计学意义(P<0.05)。 见表5。
表5 两组自然分娩产妇产后疼痛评分对比[(±s),分]Table 5 Comparison of natural postpartum pain scores between the two groups [(±s),points]

表5 两组自然分娩产妇产后疼痛评分对比[(±s),分]Table 5 Comparison of natural postpartum pain scores between the two groups [(±s),points]
?
3 讨论
分娩时产生的剧烈疼痛会给产妇造成极大的心理压力,容易出现各种恐惧、焦虑、紧张等负面情绪,特别是随着剖宫产技术的发展, 剖宫产手术的指征逐渐宽泛, 大部分产妇都会选择采用剖宫产进行生产,但与剖宫产相比较,自然分娩对母婴健康、新生儿的发育生长具有极大的优势。 因此如何减少产妇在分娩时的疼痛对产妇的分娩具有积极作用[11-13]。因此随着医疗的不断发展, 无痛分娩受到了广泛的关注。 采用无痛分娩不仅能够减轻产妇在分娩时承受的疼痛,还能够降低对母婴造成的不良影响,应用价值显著。 硬膜外麻醉主要是通过支配子宫的感觉神经,从而起到阻断作用,达到麻醉效果,能够显著减轻或者是避免宫缩造成的疼痛, 但是采用该麻醉方式进行镇痛,其肌松效果不是很理想,容易对机体造成一定的损伤,严重时还会影响到产妇的切口愈合。腰硬联合麻醉是一种椎管内麻醉,具有麻醉起效快、镇痛效果好、产妇意识恢复快等特点,因此在无痛分娩中应用腰硬联合麻醉,其镇痛效果更为显著[14-15]。
该次研究针对腰硬联合麻醉的临床效果做出集中分析,研究结果提示:研究组产妇的活跃期至宫口全开时间、麻醉起效时间均短于对照组(P<0.05);研究组的第一产程、第二产程、总产程时间均短于对照组(P<0.05);对照组和研究组第三产程时间比较,差异无统计学意义(P>0.05);研究组产妇产后的疼痛评分明显低于常规组(P<0.05),这一结果突出了腰硬联合麻醉的临床优势。因麻醉起效时间较短,因而产妇进入放松状态的时间较长,产程时间较短,且产妇生产过程中产生的疼痛效果较轻。 而这一结果与其他临床研究提示的麻醉起效时间低于5 min[(4.34±2.33)min]的研究结论间具有的相似性[16],均提示了腰硬膜麻醉方式较好的临床效果。同时这一研究结果也与其他临床研究提示生产低于50 min[第一产程:(42.31±5.24)min; 第三产 程:(5.07±0.12)min]的研究结论具有相似性,均充分提示了腰硬联合麻能醉稳定产妇状态, 有促进顺利生产的优势。 同时这一研究结论也与其他临床研究提示的较低的疼痛评分(6.02±4.23)分之间具有相似性,均充分提示了腰硬膜麻醉的良好的临床效果[16]。 同时该次研究还分析了患者的分娩情况,研究结果提示:对照组的自然分娩率80.00%(52/65) 低于研究组的92.31%(60/65); 对照组的剖宫产率20.00%(13/65)高于研究组的7.69%(5/65);研究组的产后大出血率3.08%(2/65) 明显低于常规组的12.31%(8/65)(P<0.05),这一结果突出了腰硬膜麻醉支持分娩的临床效果。 因麻醉效果较好,产妇临床状态稳定,因而生产效果较好。 而这一研究结果与其他临床研究间提示的超过90%(92.34%) 的自然分娩率的研究结论具有相似性[16],均提示了腰硬膜麻醉对产妇生产的充分支持。 该次研究分析了腰硬膜麻醉的临床安全性,研究结果提示:对照组共发生11 例不良反应情况,胎儿窘迫2 例,新生儿窒息6 例,胎粪污染3 例,总发生率为16.92%; 研究组共发生3 例不良情况,胎儿窘迫、新生儿窒息、胎粪污染各1 例,总发生率为4.62%,两组新生儿不良情况发生率对比,差异有统计学意义(P<0.05),这一结果突出了腰硬膜麻醉的临床安全性优势。因麻醉效果较好,使产妇状态较为稳定,不良反应情况较少,胎儿问题较少。 而这一结果与其他临床研究提示低于5%(3.45%)的不良反应发生率的研究结论具有相似性[16],均充分提示了腰硬膜麻醉的临床安全性优势。
综上所述,采用腰硬联合麻醉进行无痛分娩,麻药的起效时间快,能够有效帮助产妇减轻疼痛,缩短产程时间,同时产后出现并发症的情况也较少,值得推广应用。
