探讨早饮水在耳鼻咽喉科儿童全麻术后的作用
2022-06-14夏余芝宋杨杨见明
夏余芝 宋杨 杨见明
儿童由于扁桃体合并腺样体肥大,在夜间反复发生呼吸暂停和低通气,出现低氧血症和高碳酸血症,继而引起生长发育延缓、颅面畸形、认知障碍和心血管系统疾病[1]。对于反复感染形成慢性炎症的扁桃体,已成为病灶时,若保留则弊大于利[2]。出现上述情况临床多采用全麻下手术切除之。
按照传统的理论,全麻术后应在麻醉清醒后6h再进行首次饮水,防止发生误吸。由于每日手术量明显增加,医院手术时间十分密集,许多患者需要接台手术,手术开始时间不确定,需要患者长时间禁水。长时间禁水易出现口渴、咽部等不适,不利于术后康复。在临床护理过程中,手术后预防切口出血是护理重点。因小儿认知能力差,术后长时间禁水带来的不适致其哭闹频次增加,易引发出血。我们查阅资料结合临床实践取得了一些经验:认为术后早期饮水的这一灵活性选择在儿童扁桃体或腺样体全麻术后应用能较好预防并发症发生。现就方法及效果汇报如下。
资料与方法
1 临床资料
选取我科2015 年1 月~2016 年12 月行全麻下扁桃体或并腺样体切除术3~10 岁的患儿161 例为研究对象。将2015 年的80 例患者为对照组,2016年的81 例患者为观察组。其中对照组男52 例、女28 例,年龄3~10 岁,平均6.3 岁;观察组男61 例、女20 例,年龄3~10 岁,平均6.2 岁。两组患者性别、年龄方面比较差异无统计学意义(P>0.05)。见表1。

表1 两组患者性别、年龄一般资料观察指标比较(例)
2 护理方法及观察指标
术后由3 年以上工作经验的护士完成,其对患者进行评估、护理和资料的收集方法均通过统一培训,对患者麻醉苏醒的标准判断以及试饮水的技巧均能熟练掌握。
2.1 一般护理
患者返回后注意保持病室安静、整洁、光线柔和、空气清新,室温湿度适宜。同时备好供氧、吸引装置和监护仪器等。护士在进行各项护理操作时避免噪音,减少不良刺激。根据患者心理状况,与患者交流时应用非语言交流技巧,将关爱带给患者,消除其紧张、恐惧心理,减少哭闹发生。并密切观察患儿的病情变化。
2.2 麻醉清醒判定标准
我院复苏期间,经麻醉医师按Steward 评分对全麻术后患者进行全面评估,确定患儿神志清醒,吞咽及咳嗽反射已经恢复,评分>6 分为返回病房指标。回病房后责任护士再与患儿进行简单交流,判断是否完全苏醒。如患者能够准确说出自己的姓名或年龄,或能认识其亲近的人;呼吸道通畅;可按医护人员指导咳嗽;肢体活动度良好,能做有意识的肢体活动视为完全清醒[3]。
2.3 喂水方法
观察组返回后30min,给予喂饮10~20ml 温开水,观察有无呕吐、呛咳等不良反应,无异常2h 后按需要给予温流食适量;对照组6h 后开始喂饮温开水再进流食。饮水时,护士应在床边观察患者。患儿哭闹时暂停喂水,给予相应的心理护理,待患者情绪稍稳定后,再给以少量喂入。
2.4 观察指标
记录患儿2h、4h 口渴、哭闹、出血、误吸及其他并发症发生例数。
3 统计学分析
采用SPSS 13.0 统计软件进行统计分析,计数资料采用χ2检验,采用t检验,以P<0.05 为差异有统计学意义。
结果
1 两组患者返回后2h 各项观察指标比较
观察组口渴10 例,哭闹18 例,出血2 例,腹胀1 例;对照组口渴65 例,哭闹55 例,出血8 例,腹胀2 例,误吸、呕吐两组均无发生。对口渴、哭闹、出血此三个观察项,例数比较结果有明显差异,两组出血的患儿均发生于哭闹病例中。对腹胀、呕吐、误吸此三个观察项,例数比较结果无明显差异。见表2。
2 两组患者返回4h 各项观察指标比较
观察组口渴5 例,哭闹8 例,出血2 例,腹胀3例,呕吐2 例。对照组口渴68 例,哭闹65 例,出血12 例,腹胀15 例,呕吐2 例。对口渴、哭闹、出血、腹胀和呕吐此五类观察项,例数比较结果有明显差异(P<0.05),对呕吐、误吸此两观察项,例数比较结果无明显差异(P>0.05)。见表3。
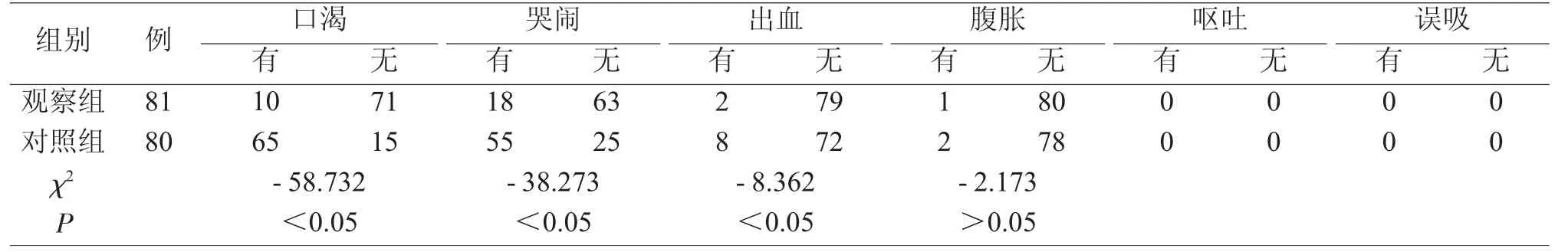
表2 两组患儿返回后2h 各项观察指标比较(例)
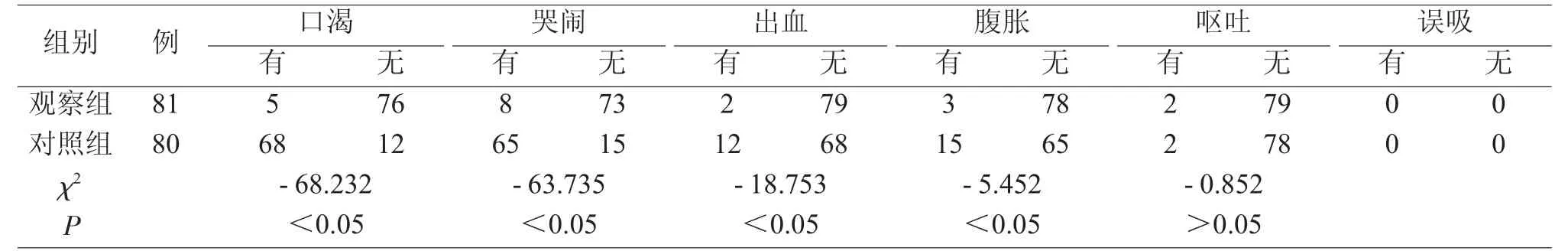
表3 两组患儿返回后4h 各项观察指标比较(例)
讨论
2 扁桃体或并腺样体全麻术后30min 饮水的可行性
随着麻醉方法与麻醉药物的改进,全麻术后麻醉的复苏时间明显缩短。我院手术患者术后在复苏室经过专科医护人员观察,Steward 苏醒程度评分>6分判断为完全清醒,患者吞咽反射恢复,生命体征平稳即送回病房。病房护士评估患者清醒状态依据统一的判断标准,能有效预防误吸、误咽发生。国内麻醉科有研究[4]表明全麻患者术后早期引水并未增加呕吐误吸的发生率,具有安全性。
2 扁桃体或并腺样体全麻术后早饮水的优越性
最温和的机械刺激有利于恢复饮食中口咽部舒适度的提高,这与进饮水有关。术后禁食水时间过长导致口腔腺体减少分泌,表皮减弱角化,口腔肌肉活动及筋膜新陈代谢减少而发生口唇干裂[5]。早期饮水拥有以下好处:①可及时排出胃内容物有效降低胃肠道压力。②可使胃肠道神经内分泌功能激活调节胃肠道适应性变化。③早期饮水使患者减少鼻咽部的疼痛,补充水分及营养,有利于胃肠蠕动促进营养的摄入和体能的恢复,有利于患者早日康复[6]。早期饮水有利于口渴解除和口腔清洁,促进患者咳出呼吸道分泌物,防止肺部感染。随着微创手术技术的提高和麻醉药物的改进,手术时间与创口伤害程度都得到降低,患者早期少量饮水是一种可行的治疗方案。早期少量饮水可以导致患者口腔腺体分泌增强, 增强杀菌和防御能力,患者口腔致病菌的繁殖和寄生减少,咽部感染、口腔炎等发生率也明显降低,有利于提高患者舒适度[7]。
患者手术切口位于口腔内,3~10 岁的儿童认知及自控能力差,术后禁饮10 余小时使其饥渴不适而哭闹,甚至引起切口出血。一旦切口出血,对止血又极不配合,给止血带来很大难度。所以,术后控制哭闹与烦躁是预防出血主要的护理问题。护理工作中,为了保证手术安全,要求患者于术日零点以后不再进食、饮水,实际术前禁饮食时间在8h 以上。同时,由于受手术间的使用条件限制,与医院有限的手术间的矛盾,许多患者需要接台手术,手术开始时间的不确定性,术前禁饮食时间更加后延,本病区,患者全麻下行扁桃体摘除手术入手术室至出室的平均时间均为4h,如术后常规禁食水6h,患者实际禁水时间则长达18h 左右。患者术后大多数饮水欲望强烈;同时,空腹时间长也容易引起消化液对胃黏膜的刺激,胃部不适的症状在许多患者出现;分解代谢增加是由于禁水时间过长,机体对葡萄糖、酸氨基酸、脂肪的吸收率降低,不利于疾病恢复[8];手术中气管插管对咽喉壁、气管的牵拉产生不良刺激,术后多诉咽喉疼痛不适。术后早期饮用少量温开水或生理盐水,咽喉不适症状减轻。快速康复理论某些先进国家[9,10]提出,患者病理、生理相对稳定在围手术期更需要维护,降低患者脏器功能障碍和应激反应等并发症的发生率,促进疾病康复。近年来运用到耳鼻咽喉头颈外科术后逐渐兴起[11]。同时,患者的舒适感受在现代护理中更需要被注重,有研究表明[12,13]早期少量饮水可以缓解患者由于禁食引起的胃部不适、口渴、咽喉干燥疼痛等不适,有利于患者舒适度提高和机体康复。通过我们数据总结分析,术后2h、4h 通过少量饮水后口渴、哭闹、出血发生例数,观察组明显低于对照组。证明全麻术后早期饮水存在较大的优越性。
护士通过观察与沟通,对患者术后30min 内的意识情况、饮水必要性做出正确判断,患者经护士采取合理的体位、首次饮水时协助与指导,实行多次少量饮水,备好吸引器于床旁,密切观察生命体征。2h 后如果无呛咳、恶心、呕吐及胃肠道不适再予以进流质食是安全可行的。本研究结果,两组患儿返回后2h、4h 均无误吸发生,临床安全性有所保证。
长时间禁食、禁饮可能对患儿产生很多负面影响,如烦躁、口渴、饥饿、头痛、脱水和低血糖等[14]。通过检索有关文献和结合临床案例分析,我们术后早期饮水既解决了患者口干饥渴的问题,增加患儿术后的舒适感,避免哭闹引起出血。对减轻口腔异味和降低胃肠胀气的发生和促进患儿的早日康复非常有利。
