发热合并肺部阴影病例初治失败1例
2022-06-01万亚楠闫若楠沈文哲
万亚楠,闫若楠,王 雪,沈文哲,张 伟
(牡丹江医学院 1.第一临床医学院;2.附属红旗医院全科医学科,黑龙江 牡丹江 157011)
发热伴肺部阴影在临床中很常见,且病因复杂,常见的病因有有感染性原因,如:细菌、真菌及病毒等原因引起的原发性或继发性肺部感染;另外还有非感染性原因,如:恶性肿瘤、血液系统疾病、自身免疫性疾病等。尽早识别发热伴肺部阴影的病因有利于提高患者预后,减少住院时间。本文现报道发热伴肺部阴影病例初始治疗失败1例,并复习相关文献以提高临床医生的诊疗思路。
1 病例资料
患者男,63岁,退休人员,主因胸闷10 d,发热伴咳嗽8 d入院。既往体健,无高血压、糖尿病、心脏病病史等基础疾病,否认肝炎结核等传染性疾病,有吸烟饮酒史。患者入院10 d前无明显诱因出现胸闷,无其他不适症状,8 d前接种新型冠状病毒疫苗时受凉后出现发热,达到38 ℃,采取物理降温,体温恢复正常,伴有咳嗽、咳白色泡沫痰,量尚可。2 d前体温再次升高,最高达39.4 ℃,口服连花清瘟胶囊及退热药后体温未降,于2021-04-02在我院查肺CT示:(1)左下肺炎症,建议抗炎后复查;(2)双侧胸膜增厚伴钙化(见图2A),未系统诊治。于2021-04-05为进一步诊治急来我院,门诊以“肺炎”收入院。患者病程期间,无畏寒、寒战,无胸痛、呼吸困难,无咯血、盗汗,无乏力、肌肉酸痛,饮食尚可,二便正常。入院查体:T:39.8 ℃,P:94次/min,R:23次/min,BP:139/79 mmHg。一般情况尚可,口唇无发绀,颈静脉无充盈怒张,气管居中。胸廓无畸形,肋间隙无增宽,未触及胸膜摩擦感,双肺叩诊清音,双肺呼吸音粗,左下肺听诊湿罗音,心腹查体未见明显异常。
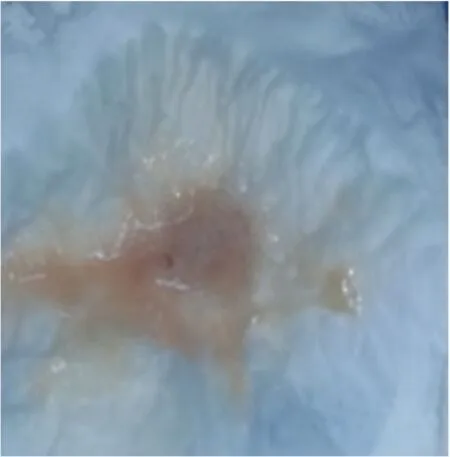
图1 患者入院3 d后患者出现咳砖褐色痰液图
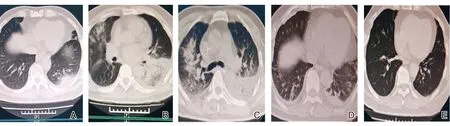
图2 患者入院期间CT变化情况注:A:患者入院前;B:患者入院后第3 d;C:患者入ICU后;D:加熊去氧胆酸后;E:给予激素及免疫抑制剂后
入院后完善相关检查示降钙素原0.68 ng/mL,血红蛋白浓度:119 g/L,白细胞、C反应蛋白、支原体检测、新型冠状病毒核酸检测、阴性新冠抗体、痰细菌培养及鉴定、痰细菌涂片,凝血常规及心肌酶谱未见异常。入院后给予止咳、化痰、头孢吡肟抗感染及血必净降温等治疗,治疗效果不佳,仍间断发热。入院3 d后患者出现咳砖褐色痰液(见图1),量多,伴明显乏力、呼吸困难,给予复查相关指标示降钙素原降至正常,C反应蛋白升高至29.24 mg/L,血红蛋白降至107 g/L,白细胞未见明显异常,急检肺CT示:(1)双肺炎症(较前明显进展);(2)左侧胸腔积液;(3)纵膈淋巴结肿大(见图2B);急检血气分析示:PH:7.518,PCO2:32.7 mmHg,PO2:59.1 mmHg;完善TORCH病毒检测示:巨细胞病毒IgM抗体(+),巨细胞病毒IgG抗体(+),EB病毒抗体IgG(+),EB病毒抗体IgM(-),甲型/乙型流感病毒检测(-),巨细胞病毒DNA检测示(-),输血前五项检测未见异常。考虑为病毒性肺炎。因治疗效果欠佳,病情进展遂转入ICU,给予氧疗、有创机械通气,甲泼尼龙控制肺部感染,美罗培南抗菌治疗,更昔洛韦抗病毒及膦甲酸钠、免疫球蛋白调节免疫力等治疗。于2021-04-12复查肺T示:(1)双肺炎症(较前无明显变化);(2)双侧胸腔积液;(3)双侧胸膜肥厚并钙化(见图2C)。请远程会诊考虑病毒性肺炎?自身免疫相关间质性肺炎?肌炎相关?I型呼吸衰竭,继发感染,酒精性肝硬化?完善抗核抗体18项示:抗肖格伦A60抗体阳性、抗肖格伦A52抗体阳性,免疫球蛋白G示32.5 g/L,查ANCA、肌炎抗体22项、淋巴细胞亚群阴性,补体C3、C4未见明显异常。请风湿免疫科室会诊考虑未分化结缔组织病,建议加用羟氯喹调节免疫力,待病情好转加用免疫抑制剂,因患者有肝掌及肝功能异常(ALT:199 U/L,AST:120 U/L,ALP:201 U/L,GGT:136 U/L),完善自免肝抗体检测示抗线粒体抗体2型(±),M2-3E(BPO)(+),抗SSA/RO52抗体(++)。感染科考虑为原发性胆汁性胆管炎、肝损害,给予口服熊去氧胆酸胶囊。于2021-04-17复查肺CT较前明显吸收(见2D图),患者症状较前好转,生命体征平稳,激素逐渐减量,转入风湿免疫科室给予糖皮质激素联合免疫抑制剂治疗原发病。经上述检查和治疗后,患者诊断明确为非分化结缔组织病、原发性胆汁性胆管炎、间质性肺病、病毒性肺炎、I型呼吸衰竭、呼吸性酸中毒、电解质代谢紊乱、肝损害。2021-04-30日复查肺CT示:双肺下叶纤维瘢痕灶、双侧胸膜肥厚伴钙化(见2E图);肝功能指标较前降低(ALT:66 U/L,AST、ALP、GGT降至正常),激素继续减量。2021-05-17日患者诉无任何不适主诉,复查相关指标,抗SSA/RO52抗体(+),抗肖格伦A52抗体(+),肝功能、血常规、降钙素原、C-反应蛋白、特种蛋白降至正常范围内,患者病情好转出院,嘱患者出院后继续用药,定期门诊随诊。
2 讨论
发热是指机体在致热源作用下或各种原因引起的体温调节中枢功能障碍时,体温升高超过正常范围。正常情况下,人体的产热和散热保持动态平衡,由于各种原因引起的产热过多或散热减少,就会出现发热[1]。发热伴肺部阴影在临床上很常见,但病因复杂,临床症状多样,缺乏特异性的诊断手段,往往会因抗生素、退热药及相关药物的使用而掩盖病情,最终延误诊治。所以明确病因对于缓解症状,改善患者预后具有重要作用。发热伴肺部阴影病因通常分为感染性和非感染性,临床往往需要借助外周血白细胞计数,C-反应蛋白,降钙素原及相关病原体检测等加以区分[2]。据报道,感染占发热伴肺部阴影的首要原因,感染性疾病首先需要鉴别如肺炎,肺脓肿,支气管扩张等原发肺部感染或继发性肺部感染[3]。面对感染性疾病,需要根据CURB-65评分及肺炎严重指数评估患者病情选择治疗的场所并根据患者流行病学资料,感染危险因素,影像学特点及临床特点评估可能的病原体并给予经验性抗感染治疗[4]。临床上引起发热伴肺部阴影常见的非感染性疾病有:肺癌,自身免疫性肺病,嗜酸性粒细胞肺炎,间质性肺疾病,血液系统疾病,放射性肺炎,肺栓塞等。发热伴肺部阴影鉴别诊断专家共识中将病变根据累及部位分为以血管病变为主,以间质病变为主,以气腔病变为主三类[5]。
本例患者经验性抗感染治疗治疗后,病情进展,根据中国成人CAP诊断和治疗指南(2016版)定义初治失败为初治后患者症状无改善,或初治一度改善又恶化,病情进展,初治后72 h评估病情,治疗72 h后体温无下降或体温下降后又升高,呼吸道症状无改善或一度改善又恶化,或治疗72 h内症状加重更改治疗方案为初治失败[6]。本例患者符合初治失败,查阅相关文献,考虑初治失败与下列因素相关。
宿主因素:部分老年患者,多存在合并基础疾病,如心脑血管疾病、糖尿病、自身免疫性疾病、肝肾疾病、长期应用激素或免疫抑制剂,病情进展缓慢,甚至临床表现多不典型,导致延误诊断或治疗。据报道,年龄是肺部感染初始治疗失败的独立危险因素[7]。需详细询问患者基础疾病,结合患者症状体征及相关辅助检查,选择合理的治疗方案。
病原体因素:感染性疾病是发热伴肺部阴影的常见原因,其中,常见的病原菌有细菌、病毒、真菌及支原体、衣原体等非典型致病菌。据报道,非典型病原体、病毒、真菌已成为初始治疗失败的主要病原体[8]。当合并混合病原体感染,治疗药物单一,经验性抗感染治疗未覆盖致病菌或者覆盖致病菌但存在细菌耐药时,可导致初始治疗效果不佳,需更换抗感染药物,但当传统病原体检测阴性或者影像学检测很难作出诊断时,可通过抗原检测、分子生物学诊断技术、肺泡灌洗、二代基因测序、多重PCR技术等检测非典型致病菌及特殊病原体,指导治疗[9-10]。
药物相关因素:治疗方案不合理,如药物剂量或频率不足,血药浓度达不到治疗要求时,也可导致初始治疗失败。Eljaaly[11]发现,接受中国指南治疗方案的患者在非ICU患者中治疗失败率低,死亡率更低。因此需临床医生详细掌握药物的药代动力学机制,调整用药。部分患者依从性差,需加强患者教育。
诊断因素:发热伴肺部阴影病因复杂,非感染性疾病在早期往往被误诊为肺部感染,当抗感染治疗无效时才会考虑为非感染性因素。因此在初步诊断是需要借助C-反应蛋白、降钙素原及相关炎症指标鉴别发热伴肺部阴影的原因,其中,肺部感染时C-反应蛋白较非感染时明显升高,降钙素原>0.5 μg/mL细菌感染可能性大,在革兰氏阴性杆菌中更高,但两者在非感染性疾病中也可升高,因此需动态检测以指导治疗[6]。Martin-Loeches[12]等发现,IL-6水平与社区获得性肺炎以及IL-6和降钙素原与晚期社区获得性肺炎失败之间存在良好的相关性,胸腔积液和多肺叶受累分别是早期和晚期失败的简单临床预测因素。另外,当存在肺外原因感染时,如胸腔积液、脓胸,感染性心内膜炎等导致治疗效果不佳时,需要治疗原发感染病灶。
综上所述,发热伴肺部阴影病因复杂,宿主因素、病原体因素及药物等多种因素都可导致初始治疗失败,导致患者住院时间延长,住院花费较高,临床医生需要根据患者基本情况结合症状体征相关辅助检查,从常见病到少见病作出合理的诊断和治疗。
