回顾性分析腹式呼吸训练联合体外膈肌起搏治疗对 COPD 患者的临床症状和自理能力的影响
2022-05-30朱金玲陈国微郑小英袁增红熊淑云
朱金玲 陈国微 郑小英 袁增红 熊淑云


【摘要】目的:回顾性分析腹式呼吸训练联合体外膈肌起搏治疗对慢性阻塞性肺疾病(COPD)患者临床症状和自理能力的影响,探讨此方法对 COPD 患者的治疗价值。方法:回顾性分析广东省中医院呼吸内科2021年 1~7月收治的 COPD 患者60例,将其中实施腹式呼吸训练配合体外膈肌起搏的30例纳入观察组,对照组30例为实施常规治疗的患者。采用临床症状评分、COPD自我评估测试(CAT)评分、改良版英国医学研究委员会呼吸问卷(mMRC) 评分、基本日常生活能力(BADL)量表评分以及自制满意度量表评分对两组患者进行评估,观察两组治疗后包括咳嗽、咳痰、气促等临床症状的缓解改变情况,对两组资料进行比较。结果:观察组治疗总有效率为96.70%(29/30),对照组治疗总有效率为83.30%(25/30),观察组明显高于对照组(P<0.05);观察组治疗后 CAT 评分(9.76±4.94)分,对照组治疗后 CAT 评分(13.6±7.79)分,观察组下降程度明显高于对照组(P<0.05);观察组治疗后mMRC评分 (1.57±0.92)分,对照组治疗后mMRC评分(1.8±0.98)分,观察组改善程度明显优于对照组(P<0.05);观察组治疗后 BADL评分(79.83±21.51)分,对照组治疗后 BADL评分(59.67±26.49)分,两组均有明显升高,但观察组明显高于对照组(P<0.05);观察组治疗后患者满意率86.70%,对照组治疗后患者满意率为76.70%,无显著性差异(P>0.05)。
结论:腹式呼吸训练配合体外膈肌起搏治疗可以有效改善 COPD患者的临床症状、提高患者自理能力,改善患者生活质量,减轻患者及家庭的经济负担,值得推广,但是对于提高患者的满意度并没有明显的影响,可能是由于样本量限制以及满意度受多方面因素影响等原因,还有待进一步研究。
【关键词】COPD;腹式呼吸训练;体外膈肌起搏;临床症状;自理能力
【中图分类号】R563.1 【文献标识码】A 【文章编号】2096-5249(2022)14-0187-05
慢性阻塞性肺病(COPD)是一种呼吸科常见疾病,持续的气流受限是其基本特征,本病主要的临床症状是咳嗽、咯痰、气促、心悸、呼吸困难、活动无耐力,患者经常感觉疲惫无耐力,疾病通常呈进行性加重,影响患者日常生活,其发病率和死亡率都居世界首位[1],是全球普遍存在的一项公共卫生问题。一项调查显示,我国 COPD 患者已达到1 亿人,给我国经济和社会造成了严重的负担,也给患者及患者家庭带来了极大的痛苦[2]。肺康复治疗在 COPD 患者的治疗与康复训练中起到重要作用,其成本低廉,效果显著[3]。有研究表明 [4],康复训练可以明显改善 COPD 患者呼吸困难、活动无耐力等症状,增加患者的活动耐力,提高患者的生活质量。康复训练又包括主动康复训练及被动康复训练,其中腹式呼吸训练是通过患者自主选择改变呼吸方式,进行训练,属于主动肺康复训练。体外膈肌起搏操作简单、无创,通过神经肌肉电刺激被动的锻炼膈肌,属于被动肺康复训练。本研究回顾性分析广东省中医院呼吸内科采取腹式呼吸训练配合体外膈肌起搏的30例患者与未实行此治疗的另30例患者的临床症状改善及自理能力提高情况,为减轻 COPD 患者痛苦及经济负担,提高生活质量提供了新的思路,报道如下。
1 对象与方法
1.1 研究对象
回顾性分析2021年 1~7月广东省中医院呼吸内科收治的COPD 患者60例,依据治疗方式不同分为两组。观察组30例中男25例,女5例,年龄67~93(80.73± 7.43)岁;住院天数3~29(9.53±6.44)天。对照组30例中男23例,女7 例,年龄53~91(79.07±9.15)岁;住院天数 4~34(9.00±5.73)天,两组一般资料比较无显著性差异(P >0.05)。
纳入标准:符合《慢性阻塞性肺疾病基层诊疗指南(2018年)》[5] 中相关诊断,诊断为 COPD 的患者。
排除标准:同时患有其他严重呼吸道疾病;合并肿瘤;有严重肺功能障碍;合并意识障碍;认知、沟通能力差,同时患有精神障碍性疾病。
1.2 治疗方法
对照组遵医嘱给予抗炎、化痰、止咳、平喘、吸氧、雾化等对症治疗。
观察组除以上治疗方法外增加腹式呼吸和膈肌起搏同时进行训练。(1)腹式呼吸训练。患者采用仰卧位或舒适的坐姿,膝关节与髋关节屈曲,双手放在胸部和腹部肚脐之前,先自然呼吸,然后缓缓吸气,吸气时腹部肌肉放松,腹部缓慢上升,最大限度扩张,维持胸部不动,稍作停顿,再缓缓呼气,用手部的力量来增加腹腔内的压力,收缩腹肌,使膈肌松弛腹肌收缩[6],排出肺部气体,保持吸∶呼时间比为1 ∶3左右,每日2~3次,每次15~20组。(2)体外膈肌训练。患者处于坐位或半坐位,清洁皮肤,连接电极,开机,两个电极之间的距离超过一厘米。首先设置参数(刺激频率40 Hz,频率9 次/ 分钟),询问患者感觉如何,逐渐调节参数,加大刺激强度,最终刺激强度的确定以病人感觉舒适为宜,其他参数为默认值;如果在治疗过程中需要调整参数,先按复位键,重新进入参数设置进行调整,30 min/次,1 次/ 日[7]。
1.3 观察指标
(1)临床疗效:根據《中药新药临床研究指导原则》,观察两组患者治疗前后咳嗽、咳痰、气促等症状评分,从轻到重依次记0~3分[8],疗效指数=(治疗前症状总分 -治疗后症状总分)/治疗前症状总分×100%,疗效指数在95%及以上,症状完全消失或者几乎消失,属于治愈;疗效指数在70%~94%,症状明显改善为显效;疗效指数在30%~69%,症状有所好转为有效;疗效指数在 29%及以下,症状无明显改善,甚至加重者为无效,总有效率=(显效+ 有效+ 好转)例数/ 总例数×100%。
(2)慢性阻塞性肺疾病自我评估测试评分(CAT)评分:采用慢性阻塞性肺疾病 CAT 评分评估患者综合症状 [9],由主管护士向患者发放调查问卷,调查患者治疗前后综合症状,由患者根据自己的情况勾选。问卷核心包括咳嗽、咳痰、胸闷、睡眠、精力、情绪这6 项主观指标,以及运动耐力和日常运动影响这两项耐受力评价指标。量表共8 题,分别记0 ~5 分,总分40分,患者根据自身情况,对每个项目做出相应评分,得分越高则显示综合症状越严重。
(3)改良版英国医学研究委员会呼吸问卷(mMRC)评分:采用mMRC评估呼吸困难程度[10]。由主管护士发放问卷,调查患者治疗前后呼吸困难程度,由患者根据自己的情况勾选。该问卷将患者呼吸困难程度分为0~ 4共 5个等级,患者根据自身情况,做出相应评分,分别记0 ~4 分,0分为最轻度,逐渐增加。
(4)基本日常生活能力(BADL)量表评分:是对患者自行穿衣、吃饭、洗澡、上厕所和在家里行走等各项指标的评价,是最常用的康复训练评价方法,是衡量患者生活能力的指标,用以评价患者的生活依赖程度[11]。治疗前后由护士根据患者自理能力进行评估。由全面自理到依赖,需要帮助至完全不能自理,分别记0 ~15分,总分值为0 ~100分,分值越高证明患者自理能力越强,分值越低,证明患者自理能力越弱,生活依赖性越强[12]。
(5)自制满意度量表评分:利用自制的满意度调查问卷调查患者对住院期间的治疗情况是否满意。治疗后由主管护士向患者发放自制满意度量表,由患者勾选。量表分为0 ~10分,从十分满意到不满意,其中评分大于8 分为十分满意,评分为6 ~8 分为满意,评分小于 6分为不满意,满意率=(十分满意+ 满意)例数/ 总例数× 100%。
1.4 统计学方法
采用 SPSS 19.0软件包进行数据分析。计数数据采用χ2检验,用[n (%)]表示,计量数据采用 t 检验,用( x(—) ± s )表示。当 P<0.05则差异有统计学意义。
2 结果
2.1 两组治疗后临床疗效比较
观察组有效率为96.7%,对照组有效率为83.3%,观察组明显高于对照组(P<0.05),见表1。
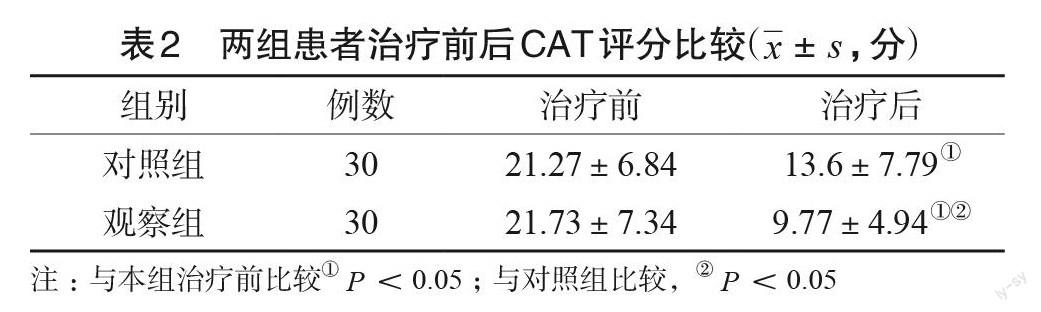
2.2 两组治疗前后CAT评分比较
两组治疗前 CAT 评分比较无差异(P>0.05),治疗后两组 CAT 评分均有所下降,且察组下降程度明显高于对照组(P<0.05),见表2。
2.3 两组治疗前后mMRC评分比较
两组治疗前mMRC评分比较无差异(P>0.05),治疗后两组mMRC评分均有所下降,且观察组下降程度明显高于对照组(P<0.05),见表3。
2.4 两组治疗前后BADL量表评分比较
两组治疗前BADL量表评分比较无差异(P>0.05);治疗后两组BADL量表评分均显著升高(P<0.05),且观察组明显高于对照组(P<0.05),见表4。
2.5 两组治疗后满意率比较
两组治疗后满意率比较,观察组高于对照组,但无显著性差异(P>0.05),见表5。
3 讨论
COPD 是一种不可逆性的疾病,同时可引发多器官受累,发病率高,急性加重期病死率高。气流受限是其主要临床特点,疾病进行性加重,严重影响患者生活质量,并且容易反复发作,迁延难愈,治疗周期长,给患者及家属带来很大的经济负担,严重者危及生命。统计显示,临床 COPD 的发病率和死亡率呈逐年上升趋势[13],国内 COPD 发病率约为8.6%,而急性加重期 COPD 患者病死率可达3%~4%。 COPD 在中国疾病死亡原因中排第三位,并随着空气污染和吸烟等危险因素的持续暴露以及人口老龄化的加剧,患病率和死亡率呈持续上升趋势[14]。慢阻肺的患者患病后病程漫长,反复发作,迁延不愈,生活质量下降、致残和医疗负担重。患者的临床症状虽然能够通过药物治疗得到控制,但是在季节天气变化、空气污染的影响下,容易导致患者的病情复发,对疾病治疗产生严重影响[15-16]。
目前临床尚无可根治慢性阻塞性肺疾病的治疗方法,随着患者疾病病情的加重,患者呼吸功能受损越来越严重,临床主要的治疗目标为减缓临床症状,延缓肺功能的退化,控制疾病的进一步发展,预防并发症的发生。有研究表明,积极有效的肺康复治疗可以辅助临床治疗,减少呼吸道的生理性死腔,然后不断的提升肺呼吸的有效性,改善患者的临床症状,从而提高患者的生活质量[17-18]。对慢性阻塞性肺疾病的患者进行呼吸功能训练,能使患者进行有效的呼吸,使更多的呼吸肌群参与到呼吸运动中,从而增强呼吸肌的肌力和耐力,特别是膈肌的肌力和耐力,能增强膈肌收缩能力,提高机体活动能力、预防呼吸肌疲劳,可以有效改善其临床症状,改善肺通气,增加胸廓的活动度。同时可以增强患者胸部周围肌群耐力,提高机体的活动能力,维持躯体稳定,提高咳嗽的有效性,促进痰液排出,还能够提高患者二氧化碳呼出效率,减輕二氧化碳潴留,增强呼吸效率,进而增强运动耐受性[19] 。
腹式呼吸训练是临床常用且有效的呼吸功能训练方法,是一种主动的呼吸肌训练,在呼吸时让横膈膜上下移动,从而加深呼吸,排出多余二氧化碳的呼吸方法。肺通气动力与膈肌上下移动具有直接相关性,吸气时横膈膜下降,呼气时横膈膜比平时上升,有效的提高气道正压[20],有研究表明,腹式呼吸可以提高患者的血氧饱和度及氧分压[21],通过腹式呼吸训练,可以改善患者的换气功能,提高肺通气量,促进二氧化碳的排出,改善患者的肺功能,降低缺氧[22]。
膈肌作为主要的呼吸肌,其功能约占呼吸肌群功能中的3/4,其活动受膈神经的支配[23]。膈肌功能障碍会使得膈肌出现萎缩,此时膈肌收缩力也会相应减弱,这时应该马上对其进行治疗和干预,在膈肌功能障碍出现的早期,患者的膈肌收缩力指标有所降低,但膈肌厚度极有可能不会变薄[24-25]。COPD 患者呼吸肌疲劳或无力的状态下,其膈肌耐受力和肌力都会受到影响,出现运动性变差、活动能力变差的情况[26]。体外膈肌起搏作为一种针对膈肌功能进行的训练作为治疗 COPD 的常用措施被广泛应用[27]。体外膈肌起搏适用于各种原因需要膈肌训练的病人,是一种被动的半强制性的膈肌训练,具有安全无创的特点,其操作简单便捷,安全系数较高,患者接受度更高[28-29]。有研究表明,体外膈肌起搏可以逆转膈肌损伤,预防膈肌萎缩。其通过功能性电刺激作用于距离膈神经最浅表的颈部,对膈神经进行刺激,在脉冲电流的刺激下膈肌收缩力提高,肌肉疲劳得到改善,通过膈肌下移,肺和胸廓容积扩大,可以改善肺通气功能,在体外膈肌起搏治疗下,患者膈肌状况得以改善,进而促使其运动性、生活质量、生活能力的提高,能不同程度的延缓慢阻肺发展。
4 结论
本研究中选取了广东省中医院呼吸内科收治的60例 COPD 患者作为研究对象,回顾性分析了采取腹式呼吸联合体外膈肌起搏患者治疗后临床症状及自理能力的改善情况,观察组临床症状改善较对照组明显,治疗后观察组的临床疗效总有效率明显高于对照组, CAT 评分、mMRC评分、BADL 评分改变均明显优于对照组,差异有显著意义(P<0.05)。证明采用腹式呼吸训练联合体外膈肌起搏治疗,使主动呼吸肌训练与被动呼吸肌训练相结合,可以明显提高患者生活质量和改善日常生活活动能力,减轻疾病给患者带来的痛苦,值得推广。对于患者满意率,观察组与对照组的差异并不显著(P>0.05),这可能是由于患者的满意率受到多种因素的影响,涵盖了患者住院期间的整体感受,包括医院环境、功能检查科室、医疗护理服务态度等给患者带来的综合感受,受患者治疗结果的影响较小,这有待于进一步研究求证。
参考文献
[1]张帆. 体外膈肌起搏在慢性阻塞性肺疾病患者康复护理中的应用[J].饮食保健,2021( 12):175.
[2]童佳兵,杨勤军,汪丹阳,等. 中医特色肺康复在 COPD稳定期肺肾气虚证治疗中的作用[J].中国中西医结合急救杂志,2019,26( 3):314-318.
[3]王艳军,孟广平,曲丹华,等. 慢性阻塞性肺疾病患者肺康复诊治进展[J].中国老年学杂志,2021,41( 2):415-420.
[4]张华文,李静怡. 慢性阻塞性肺疾病急性加重期患者肺康复的研究进展[J].护理学杂志,2021,36( 9):22-25.
[5]中华医学会,中华医学会杂志社,中华医学会全科医学分会,等. 慢性阻塞性肺疾病基层诊疗指南( 2018年) [J].中华全科医师杂志,2018,17( 11):856-870.
[6]汪婷婷. 体外膈肌起搏器联合呼吸康复护理技术对脑损伤恢复期患儿肺功能的影响[J].中国当代医药,2021,28( 7):234-237.
[7]曹洪丽,刘自金,姜宏英,等. 超低频复合生理频率慢性电刺激治疗稳定期 COPD 疗效观察[J].山东医药,2018,58( 40):57-59.
[8]国家中医药管理局. 中药新药临床研究指导原则(试行) [S].北京:中国医药科技出版社,2002.
[9]李世红,王晶,张黎明,等. 中老年哮喘慢阻肺重叠患者的临床特征研究[J].中华急诊医学杂志,2018,27( 4):419-424.
[10] 敬梅,谢柏梅,徐佳丽,等. 不同评分系统在慢性阻塞性肺疾病病情评估中的应用价值分析[J].临床和实验医学杂志,2019,18( 4):394-398.
[11] 徐慧萍,刘延锦,赵辉,等. 多学科协作下老年髋部骨折患者快优康复的临床实施及效果评价[J].护士进修杂志,2016,31( 16):1481-1484.
[12]Jeong DK,Choi H . Correlation between diaphragmthickness and respiratory synergist muscle activity according to severity of chronic obstructive pulmonary disease [J].Journal of Physical Therapy Science,2018,30(1 ):150-153.
[13] 赵娜,乔惠萍,张玉龙.COPD 急性加重期中医辨证分型与肺功能血气分析呼吸困难量表的相关性研究[J].河北医学,2019,25( 5):838-841.
[14]文富强,陈磊. 中国慢性阻塞性肺疾病诊疗的现存问题与思考[J].中华医学杂志,2020,100( 2):81-84.
[15]熊冠男,孙丽. 健康管理对社区慢性阻塞性肺疾病患者肺功能及生活质量的影响. 医学美学美容,2020,29(1 ):155.
[16]胡军. 布地奈德福莫特罗粉吸入剂联合社区干预治疗慢性阻塞性肺疾病临床疗效评价[J].饮食保健,2019,6(34):66-67.
[17]李晓丹,徐立勇,冯龙化,等. 康复训练对稳定期慢性阻塞性肺病患者肺功能及生存质量的影响[J].中华保健医学杂志,2020,22( 1):12-15.
[18] 臧玉,赵晓霞,朱利月,等. 优化肺康复训练对慢性阻塞性肺疾病稳定期患者的临床疗效[J].中国慢性病预防与控制,2019,27( 6):464-467.
[19] 任金贤,丁秀芝,李万春. 青黛外敷联合重组人白介素- 11对恶性血液病化疗后血小板减少的疗效观察[J].深圳中西医结合杂志,2019,29( 17):17-19.
[20]王燕,吴晖,吴诗青,等. 中药穴位贴敷联合缩唇- 腹式呼吸训练干预慢性顽固性心力衰竭伴睡眠障碍的临床研究[J].中西医结合心脑血管病杂志,2021,19( 8):1315-1317.
[21] 何乾峰,田小溪,郝海水,等. 呼吸训练对急性脑梗死病人肺功能的影响[J].護理研究,2021,35( 2):316-318.
[22]李严. 缩唇- 腹式呼吸训练联合氨茶碱片对慢性阻塞性肺疾病稳定期患者肺功能和运动耐力的影响[J].河南医学研究,2021,30( 11):1995-1997.
[23]陈王峰,张春梅,林孝文,等. 体外膈肌起搏器在 ICU 脱机困难患者中的应用[J].中国康复医学杂志,2021,36(1 ):74-76.
[24] 廖荣荣,周瑾,曾灿辉. 耳穴压豆联合体外膈肌起搏器治疗化疗相关性呃逆的效果[J].广东医学,2018,39(18):2830-2832,2836.
[25]江意春,刘晓君,刘振密,等. 体外膈肌起搏器在机械通气患者中的应用效果[J].广西医学,2018,40( 23):2786-2788,2791.
[26]邢晓莉,黄少祥. 无创呼吸机联合体外膈肌起搏器对COPD 稳定期合并慢性呼吸衰竭患者的疗效观察[J].重庆医学,2017,46( 16):2276-2278.
[27]王志威,黄怀. 体外膈肌起搏器在脑卒中后肺康复中的应用进展[J].中华生物医学工程杂志,2017,23( 1):80-84.
[28] 徐路,李刚,干益敏,等. 体外膈肌起搏联合吸气肌训练对慢性阻塞性肺疾病急性加重病人动脉血气指标、呼吸力学参数及氧化应激反应的影响[J].安徽医药,2021,25( 4):777-781.
[29] 唐亮,聂洪玉,沈奕播,等. 体外膈肌起搏联合无创呼3讨论吸机对 COPD 患者呼吸功能及预后的影响[J].检验医学与临床,2019,16( 10):67-70,74.
(收稿日期:2021-10-11)
