多参数磁共振成像(mp-MRI)对NSCLC非手术疗效的评估和预测价值
2022-05-24王闯王琨
王闯 王琨
非小细胞肺癌(Non-small cell lung cancer,NSCLC)疗效评价使用实体瘤疗效评价标准1.1(Response Evaluation Criteria in Solid Tumors,RECIST1.1)[1]从解剖学角度对病灶的形态测量分析。病灶治疗后体积改变与其内部的血流供应、细胞活性等生物学特征改变不一致,疗效评估及预测并不能够做到早期、及时、准确。近年来功能影像学成为准确、早期监测肺癌疗效的突破点,本文研究多参数磁共振成像(Multiparameter magnetic resonance imaging,mp-MRI)中,靶病灶最长径之和(Sum of longest path distance,SLD)联合ADC值改变对NSCLC非手术疗效的评价及预测。
资料与方法
一、一般资料
前瞻性收集2019年6月-2020年11月在我院进行非手术治疗的49例NSCLC患者纳入本次研究,年龄范围为47~85岁,患者的基本情况及特征(见表1)。纳入标准为:①病理为NSCLC患者;②无手术指征,拟行非手术治疗,排除标准:有MR检查禁忌症。
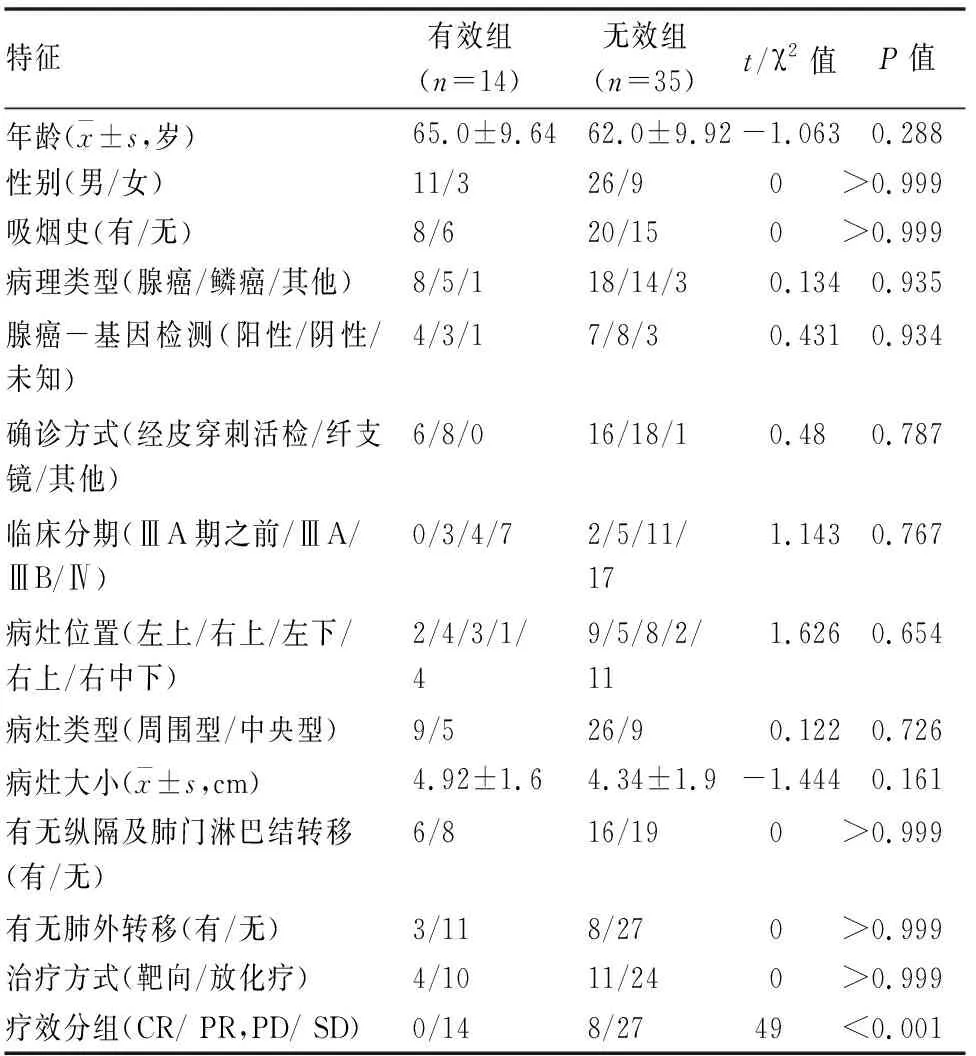
表1 患者及病灶的基本情况及特征比较
二、检查方法
mp-MRI扫描采用3.0T Skyra MRI超导磁共振成像系统,扫描前训练病人呼吸,让其平静呼吸。具体扫描序列参数如下:①横断位T1WI-VIBE:TR4.00 ms、TE1.85 ms、矩阵189×384、 FOV262×400 mm、层厚3.0 mm、层间距0.6;②横断位T2WI-FS:TR4100 ms、TE98 ms、矩阵320×320、FOV340×340 mm、层厚3.0 mm、层间距0.6;③冠状位T2WI:TR1400 ms、TE92 ms、矩阵248×256、 FOV349×360 mm、层厚3.0 mm、层间距0.6;④冠状位T2WI-FS:TR3800 ms、TE98 ms、矩阵320×320、FOV300×300 mm、层厚3.0mm、层间距0.6 ⑤轴位DWI,采用横断位扫描、使用自旋回波平面成像、TR8400 ms、TE55.0 ms、带宽2488、层厚5 mm、层间距1 mm、激励次数3、回波间隙0.51 ms、视野380 mm×310 mm、呼吸方式采用自由呼吸(Breathe freely,FB)、采用2个b值(b=50 s/mm2、b=800 s/mm2)。DWI序列扫描应用基于K空间算法的并行采集技术(generalized autocalibrating partially parallel acquisition ,GRAPPA)。
三、图像分析及处理
由1名影像科副主任医师和1名影像科主治医师,对磁共振检查结果按照RECIST 1.1 标准测量。分别测量治疗前和治疗后SLD。在ADC值(b=50、800 s/mm2)图上采用最大层面勾勒法,沿着病灶边缘勾画 3次,取平均值。ADC值变化率第1疗程后=(ADC测量值第1疗程后-ADC测量值治疗前)/ADC测量值治疗前×100%,记录为ADC2;ADC值变化量第一疗程后=ADC测量值第一疗程后-ADC测量值治疗前,记录为ADC3。
四、疗效评估
参照RECIST1.1标准将病例分为完全缓解组(complete response,CR):肿瘤靶病灶完全消失;部分缓解组(partial response,PR):SLD减小≥30%;疾病进展组(progressive diserse,PD):SLD增加≥20%或者有新发靶病灶;疾病稳定组(stable disease,SD):SLD减小<30%或增加<20%。有效组:完全缓解+部分缓解组,无效组:疾病稳定+疾病进展组。
五、统计学分析

结 果
2名影像科医师对SLD、ADC值测量具有良好的一致性(ICC为0.862~0.983,WCV为 3.7%~4.6%)。治疗第1疗程后SLD与治疗前SLD值无明显统计学差异(t=0.177、P=0.859),治疗后第2个疗程SLD与治疗前SLD值有统计学差异(t=7.410、P<0.001)。治疗后第1疗程ADC值改变(ADC值、ADC变化率、ADC变化量)与第2疗程SLD变化率之间的相关性分析(表2)。以第一疗程结束后的各组参数对第二疗程结束后治疗疗效的效能为依据,制作出ROC曲线,(表3、图1)。图2a~2l为某病例治疗前、治疗第一、二疗程后所得图像对比。
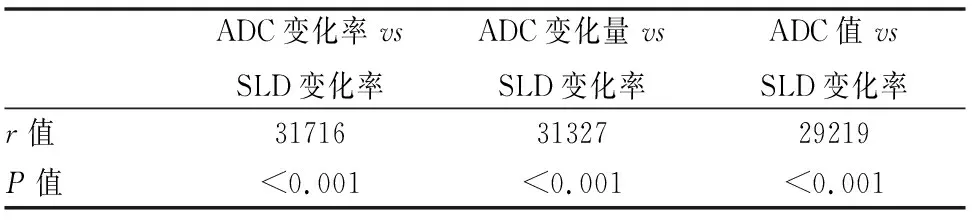
表2 第一疗程ADC改变与第二疗程SLD变化率相关性研究(spearman检验)
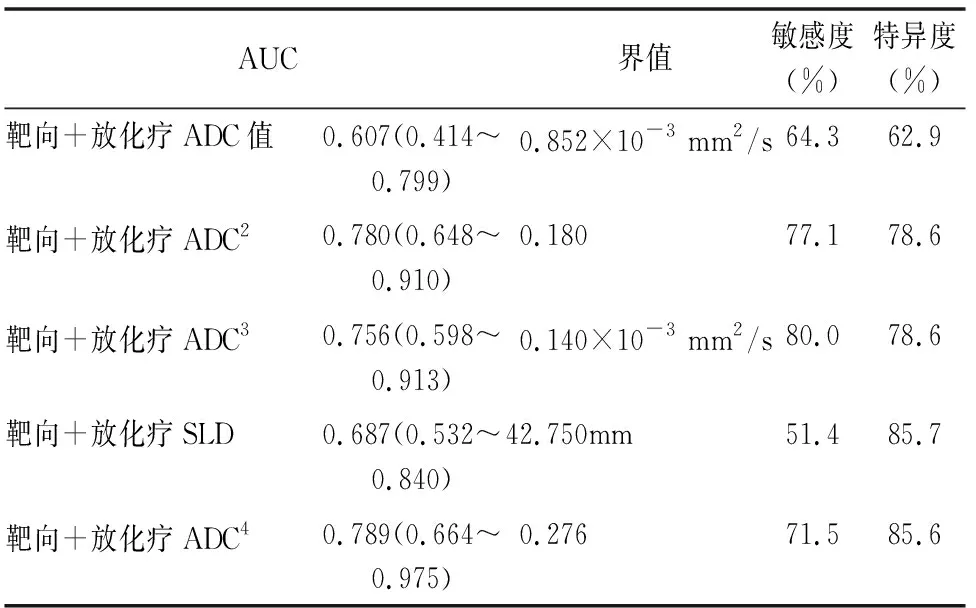
表3 SLD及ADC预测肺癌疗效的ROC曲线分析结果表

图1 第1疗程后ADC值、ADC值变化率、ADC值变化量、SLD变化以及四种参数联合(ADC值&ADC值变化率&ADC值变化量&SLD)诊断NSCLC疗效ROC曲线
讨 论
临床上对NSCLC疗效评估目前主要是肿瘤形态学监测对比,目前大部分使用计算机断层成像(computed tomography,CT),其应用成熟,扫描速度快。PET-CT(positron emission tomography-computed tomography,PET-CT)近年来临床使用也较为频繁,其可以反映出组织代谢放射性核素的状况,较为准确的反应疗效。单一的形态学数据,难以显示肿瘤内坏死,纤维化等成分。同时部分病灶的形态变化与实际肿瘤细胞的改变并不是同步的,如部分患者肿瘤治疗后,瘤体内部出血或囊变,导致病灶体积变大。CT对疗效的评价存在一定的不足和滞后,对NSCLC的早期疗效评价及预测并不能及时准确的反应出真实变化[2]。PET-CT是目前用于评估肿瘤早期疗效,且可以定量评价体内肿瘤组织生物学指标的先进技术,可以作为肿瘤治疗的疗效评价及预测的理想手段,对肺内体积较小病灶进行测量时,PET-CT扫描时容易受到病灶组织交界面部分容积效应的影响,导致其对氟代脱氧葡萄糖(18F-FDG)摄取值的测量较实际偏低,同时炎性病灶也会影响测量值[3]。PET-CT检查费用较高,检查时需注入放射性核素,其有辐射,在早期评价NSCLC疗效也存在一定的局限性。目前对NSCLC非手术疗效预测指标或方法,主要有:临床分期、病理分型、体质状况、体重丢失水平、PET-CT等,最新的TNM分期显示出了临床分期对NSCLC预测疗效影响很大,部分研究发现尽管细化了分期,临床分期对NSCLC的预测价值仍然有限[4-5]。影像学检查因其可视、直观、无创等优点在预测肿瘤疗效中也占据重要位置[6]。
DWI目前在临床应用较广,不存在辐射伤害,技术成熟。DWI 基本原理是布朗运动,以活体组织细胞内外水分子随机扩散运动为基础,间接反映水分子所处的细胞结构等微环境状态。ADC值是临床上最常用来描述水分子 扩散运动的速率和范围的量化指标,间接反映了水分子扩散受限的程度。肺癌组织细胞排列紧密、细胞外间隙小,癌细胞核浆比大,细胞内水分子运动空间亦相对狭小,自由扩散阻力较大,因此扩散受限明显,ADC值降低[7]。本组病例中发现有效组治疗前ADC值相对偏低,均值约为0.865±0.131×10-3mm2/s,在无效组中,病例治疗前ADC值相对较高,均值约为0.908±0.129×10-3mm2/s,肿瘤病灶治疗前ADC值偏高可能代表NSCLC病灶中细胞密度低,也有可能病灶中存在部分微小囊变、液化所致坏死等[8]。这些区域因细胞酸中毒、细胞缺氧、部分细胞及组织结构低灌注等影响,对治疗的反应差,部分学者的临床研究及实验室研究表示,当治疗有效时,病灶内部分肿瘤细胞会产生不同程度的溶解,坏死,同时肿瘤内部细胞的细胞膜发生坏死,水分子扩散运动恢复,在DWI扫描序列显示为信号减低,同时ADC值图测量数据增加[9-10]。本组病例中各组患者1疗程后复查,有效组ADC值均明显较治疗前增加。第一疗程ADC值改变与第二疗程SLD变化率呈正相关,表明ADC值改变能够作为评估NSCLC非手术疗效的一项功能性指标。治疗第1疗程后,靶病灶SLD与治疗前靶病灶SLD值无s明显统计学差异(t=0.177、P=0.859);治疗后第2个疗程靶病灶SLD与治疗前靶病灶SLD值有统计学差异(t=7.410、<0.0001),表明有效组第二疗程SLD才较治疗前改变明显。本研究中靶病灶SLD预测第2疗程疗效敏感性低于功能性参数,也证实肿瘤病灶医治后,功能学改变要早于形态学。将ADC改变联合SLD预测第二疗程NSCLC疗均明显优于ADC值、ADC值变化率、ADC值变化量以及SLD单独预测,SLD联合ADC值改变可以更好、更早、更精确的评价及预测NSCLC疗效。
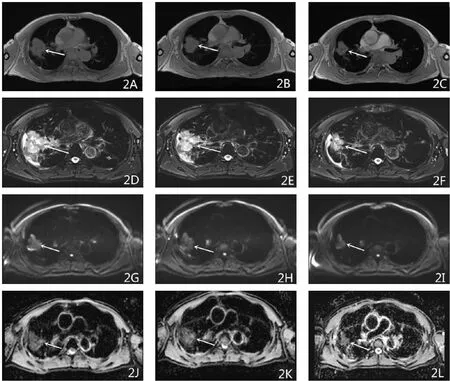
图2 患者男,68岁,周围型肺癌,病理类型鳞癌。图2A、2D、2G、2J、分别为治疗前T1WI横断位、T2WI-FS横断位、DWI、ADC值图(ADC=0.844×10-3 mm2/s);图2B、2E、2H、2K为第一疗程后T1WI横断位、T2WI-FS横断位、DWI、ADC值图(ADC=0.968×10-3mm2/s);图2C、2F、2I、2L为第二疗程治疗后T1WI横断位、T2WI-FS横断位、DWI、ADC值图(ADC=1.376×10-3mm2/s)。放化疗后第1个疗程病灶大小较治疗前变化不明显,但ADC值升高;第2个疗程后病灶缩小,属于PR组及有效组。
部分其他研究者[11-13]仅用ADC或ADC改变与CT、CTP、IVIM等联合进行NSCLC非手术疗效评价及预测,而本研究将ADC联合SLD改变,减少了重复检查、CT辐射性、造影剂毒副作用等,一次检查即可准确评估与预测NSCLC疗效,更有利于NSCLC非手术患者诊疗。本研究中的不足之处:病例数偏少,结果会产生一点的偏倚。未对肺癌患者进行病理类型分组,但是部分研究者[14-15]研究表明不同病理类型的肺癌ADC值一致性并无明显差异;其次只研究了NSCLC,未将小细胞肺癌患者归入本次研究。
综上所述,NSCLC诊疗过程中,及时评价和预测疗效,从而合理制定个体化治疗方案尤为重要,通过mp-MRI扫描中SLD联合ADC值改变对NSCLC非手术疗效评价和预测效能均较高,从形态学(SLD)、功能学(ADC)更敏感、更准确的评估预测NSCLC非手术疗效,更有利于NSCLC患者的诊治。
