两种不同方法Y型气管支架置入手术的麻醉管理
2022-05-24胡友洋吕丽萍闵旭红张欢欢孟璐
胡友洋 吕丽萍 闵旭红 张欢欢 孟璐
近年来随着介入器械和介入技术的进步,气管支架置入手术在各级医院得到逐步开展。早前此类手术多在气管表面麻醉下进行,现在全身麻醉下开展的气管支架置入手术逐渐增多[1]。由于支架置入和麻醉,共用患者同一个气道,这给麻醉医生及术中气道管理带来了极大的挑战,尤其是Y型气管支架的推送器既粗又硬,无论是在纤支镜辅助下还是在DSA引导下,Y型支架较直筒型支架放置难度明显增加[2-3],这类手术一般难以在表麻下进行。全麻可使患者手术操作过程中无任何痛苦,有助于支架的顺利置放[4]。现就我院Y型气管支架置入手术的麻醉和术中气道管理进行回顾分析。
资料与方法
一、一般资料
2015年7月至2020年7月,我院收治的恶性重度气管狭窄住院患者68例,气促分级Ⅲ或Ⅳ级(0级,正常;Ⅰ级,快速行走时感气促;Ⅱ级,室内正常走动时出现气促,但未影响正常行走;Ⅲ级,正常行走时气促严重,使正常行走停止;Ⅳ级,较轻活动时即出现气促[5])。气道病变位置主要累及患侧主支气管近端和隆突部位,经评估需要放置Y型气管支架,根据气管支架置入方式的不同,分为两组(纤支镜辅助组37例和DSA引导组31例)。麻醉前向患者或其家属详细告知手术麻醉风险并签署知情同意书,麻醉方法和支架置入也得到了医院伦理委员会的批准(批准号:2022-004)。
二、术前评估
术前根据患者气促的程度、CT检查、支气管镜检查、血气分析等,麻醉医生和手术医生共同参与气道评估,制定科学的麻醉和治疗方案[6],以及紧急情况下的预案。手术医师根据气管病变部位的狭窄程度,定制大小、长度合适的Y型气管支架。
三、麻醉及支架置入方法
入室后询问并采取患者自感比较舒适的体位,常规监测BP、ECG、SPO2和PETCO2,术中、术后必要时进行血气分析。纤支镜辅助组手术在本院内镜中心由气管内镜医师施行,麻醉方法:常规面罩吸氧5分钟后,静脉顺序注入长托宁0.3~0.5 mg,甲强龙40~60 mg, 舒芬太尼5~8ug,丙泊酚依托咪酯混合液8~12 mL, 司可林80~150 mg, 患者意识消失后,快速插入喉罩(女3号、男4号喉罩)并固定,接三通转换接头,侧孔接麻醉机控制呼吸,通气参数设置为:氧流量3 L/min,潮气量8~10 mL/kg,吸呼比1:2。麻醉维持:持续泵注丙泊酚、瑞芬太尼,间断推注司可林。放置支架前,内镜医师先通过纤支镜注入2%利多卡因5 mL对气管进行表麻,经冷冻、激光、高频电刀、圈套等方法对病变部位进行处理,控制出血、改善气道狭窄状况,利于支架释放,并再次对狭窄部位的深度和长短进行测量,通过纤支镜置入两根导丝,分别放置于左右支气管远端,固定导丝,先退出纤支镜,后拔出喉罩,此时麻醉医师插入鼻咽通气道,接麻醉机控制呼吸(此时氧流量增大至10 L/min)。在纤支镜辅助下,支架推送器通过导丝置入气管到达合适的位置后,释放支架。通过纤支镜调整支架位置的过程中,拔出鼻咽通气道,再次改为喉罩通气。DSA引导组手术在本院DSA室由介入医师施行,麻醉诱导和维持药物同纤支镜辅助组,不同的是:麻醉诱导完成后,可视喉镜辅助下,插入8.0#普通气管导管固定,同样接上三通转换接头,侧孔接麻醉机控制呼吸,呼吸参数设置同纤支镜辅助组。介入医师在DSA引导下,通过三通置入两根导丝分别置于左右支气管远端。气管导管内腔和支架输送器分别给与充分的润滑,固定导丝,三通转换接头连同气管导管尾端接头一起去除,保留气管导管作为通道,介入医师在DSA引导下置入支架输送器至合适的位置,迅速释放支架,拔出输送器后,将气管导管退至支架上方,继续机械通气。两组患者手术完成后停药,待患者自主呼吸恢复,呼之能睁眼,潮气量满意后,拔出喉罩或气管导管。
四、观察指标
记录支架置入时间(从置放导丝开始至支架释放并调整完毕),支架一次置入情况,记录术中低氧血症,记录苏醒时间(手术结束至喉罩或气管导管拔出时间),记录术后患者咽部疼痛和声音嘶哑的发生情况。
五、统计学处理
结 果
一、两组患者一般情况及术前、术后SPO2 比较
DSA引导组与纤支镜辅助组相比较,两组患者年龄、性别、体重、气促分级上差异均无统计学意义(P>0.05) ;两组患者术前SPO2差异无统计学意义(P>0.05),纤支镜辅助组术后SPO2较术前明显提高(P<0.05),DSA引导组术后SPO2也较术前明显提高(P<0.05),差异具有统计学意义(见表1)。
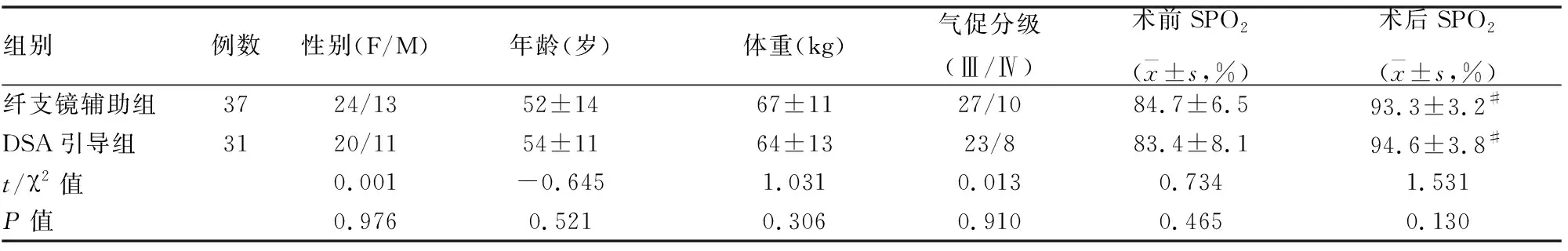
表1 两组一般情况及术前、术后SPO2比较
二、两组手术麻醉情况及并发症比较
与纤支镜辅助组比较,DSA引导组的支架置入时间明显短于纤支镜辅助组,DSA引导组为(10.7±8.3) min,纤支镜辅助组为(37.2±15.5) min,差异具有统计学意义(P<0.01)。麻醉苏醒时间两组差异无统计学意义(P>0.05);支架一次置入成功纤支镜辅助组35例(94.6%)、DSA引导组30例(96.8%),差异无统计学意义(P>0.05);术后咽痛纤支镜辅助组4例(10.8%)、DSA引导组3例(9.7%),差异无统计学意义(P>0.05),两组术中均未发生低氧血症,术后均未出现声音嘶哑(见表2)。
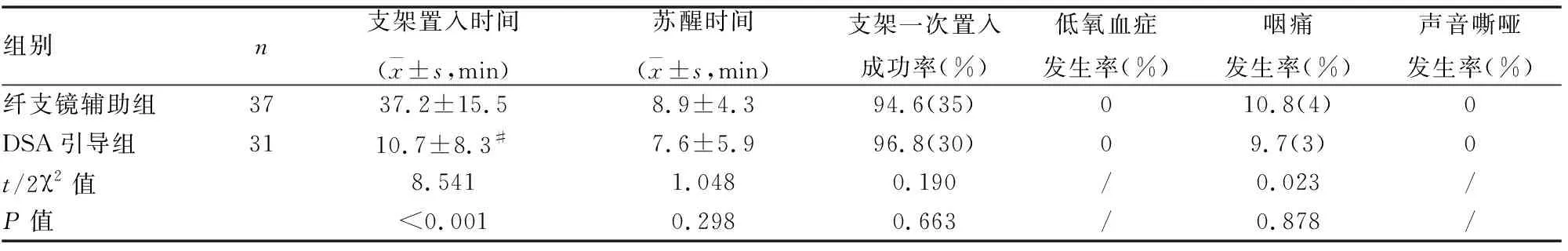
表2 两组手术麻醉情况及并发症比较
讨 论
气管支架置入能够快速有效地解决气道梗阻,不仅能提高晚期肺癌或食管癌浸润或压迫导致的恶性气管狭窄患者的生存质量,也为肿瘤的后续治疗创造了条件[7-8]。Y型气管支架的推送器既粗又硬,较直筒型支架放置难度更大[9],因此对麻醉医生的技能要求更高。目前我院已完成全麻下气管支架置入手术500多例,其中Y 型气管支架置入手术超70例,绝大部分在纤支镜辅助下或DSA引导下放置,少数在硬质气管镜下放置。
本研究中,两组所有病例Y型支架放置手术均取得了成功,患者完全清醒后SPO2均较术前明显升高,但是纤支镜辅助组的支架放置时间明显长于DSA引导组,原因可能有:(1)DSA引导下无需对支架置放的深度进行反复测量。(2)气管导管方便了导丝和支架输送器的置入。(3)纤支镜辅助下放置支架操作路径有一定的弧度,因弹性作用可能造成支架释放后位置欠佳,需要再次调整[10]。纤支镜辅助下放置Y型气管支架,其优势在于支架放置前,可以通过纤支镜对隆突部位和患侧主支气管近端的病变进行必要的处理,在这个过程中,可以通过喉罩结合三通转化接头控制患者呼吸,但是在气道清理完成后准备置入支架输送器前,由于较粗的输送器无法通过喉罩通气孔道进入气道内,所以此时需要将喉罩拔出,以利于在纤支镜辅助下将输送器顺利送入气管内。在此过程中,患者处于窒息状态,可能无法保证呼吸内镜医师的安全操作时间。我们借鉴国内外有关研究资料[11-13],创新性的用鼻咽通气道代替喉罩,用于这段时间的气道管理,既给纤支镜和支架输送器让出了空间,又最大程度地缩短了窒息时间,在此期间,内镜医师可以从容地进行支架置放。自采用此方法后,无一例因低氧血症中断气管支架的置放,最长一例的支架置放时间(从置放导丝开始至支架释放并调整完毕)超过50分钟,支架释放后换回喉罩通气,未发生因二氧化碳蓄积引起的苏醒延迟。而在DSA室,放射介入医师在DSA引导下放置Y型气管支架,我们采用了不同的气道管理方法,麻醉后直接插入8.0#普通气管导管,8号导管是Y型气管支架输送器能顺利通过的最小号导管。气管导管作为通道,极大方便了导丝和支架输送器的置入,既避免了导丝和输送器对咽喉部反复刺激导致的应激反应和损伤[14],又缩短了支架置放时间。但是DSA引导下也有明显的不足,不但患者和医护人员存在放射性伤害,而且在放置支架前无法对病变气道进行必要的处理,或许两种方法相结合更有利于患者。
总之,Y型气管支架置放既可以在纤支镜辅助下进行,也可以在DSA引导下进行,两种方法均能取得较好的效果,麻醉医师需要根据不同的方法选择合适的麻醉和气道管理方案,才能保证手术的顺利进行和患者的安全。
