ICU机械通气患者感染鲍曼不动杆菌临床特征及预后分析
2022-05-24陈晨杨德湘吴昊方平
陈晨 杨德湘 吴昊 方平
鲍曼不动杆菌(Acinetobacter baumannii,AB)是一种需氧、非发酵的革兰阴性菌,在自然界中广泛存在,是医院感染中常见的不动杆菌属,也是医院重症监护室(Intensive care unit,ICU)感染的主要致病菌之一[1-2]。因抗生素的广泛应用,AB的耐药性不断增加,多重耐药AB的出现,为临床治疗带来了极大困难[3]。因此,了解AB感染后的临床特征,并分析影响其预后的相关因素以制定相应的防治策略,对于控制ICU感染率,改善患者预后有重要意义。本研究选择2018年1月~2019年12月期间本院ICU有创呼吸机机械通气的136例患者,统计AB感染情况,分析其临床特征及预后影响因素,以期为临床治疗提供参考。
资料与方法
一、一般资料
收集2018年1月~2019年12月期间在本院ICU有创呼吸机机械通气治疗患者136例。纳入标准:①ICU机械通气时间>48h;②年龄≥18岁;③至少进行2次病原菌培养及药敏实验。排除标准:①入ICU前行机械通气治疗48 h内诊断为肺炎者;②下呼吸道检出多种致病菌者。
二、 研究方法
1 细菌培养 采取患者下呼吸道深部无菌痰液或肺泡灌洗液标本,使用MicroScan WalkAway plus 96/40全自动微生物鉴定与药敏分析系统,质控菌株由卫健委临床检验中心提供,药敏试验结果参照美国国家临床试验室标准化委员会(NCCLS)推荐的标准,同一患者相同部位同一菌株则计数首次分离菌株,参照《中国鲍曼不动杆菌感染诊治与防控专家共识解读》[4],至少2次痰液或肺泡灌洗液标本分离出AB确定为感染,纳入感染组,否则为未感染组。
2 资料收集 根据医院病案信息收集患者的相关资料,包括:性别、年龄、住院时间、是否合并呼吸机相关性肺炎(Ventilator associated pneumonia,VAP)、是否合并感染性休克、是否合并基础疾病、机械通气时间、急性生理学与慢性健康状况评分系统Ⅱ(Acute physiology and chronic health evaluationⅡ,APACHEⅡ)评分、入院前90 d内是否使用抗生素、是否多重耐药、连用抗生素时间、撤机结果及实验室检查指标,包括白细胞计数(White blood cell,WBC)、C-反应蛋白(C-reactive protein,CRP)、降钙素原(Procalcitonin,PCT)。
3 预后判断及分组 根据患者住院28 d的预后结局分为生存组与死亡组[5]。
三、 统计学方法
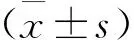
结 果
一、 AB感染情况及临床特征分析
136例患者中69例发生AB感染,感染率为50.74%。感染组性别、年龄≥60岁、合并感染性休克、合并基础疾病、APACHEⅡ评分≥15分、入院前90 d内使用抗生素、多重耐药、深静脉置管占比与未感染组比较,差异无统计学意义(P>0.05);感染组住院时间≥30 d、连用抗生素时间≥7 d、发生VAP、机械通气时间≥5 d、撤机失败占比高于未感染组,差异有统计学意义(P<0.05)(见表1)。
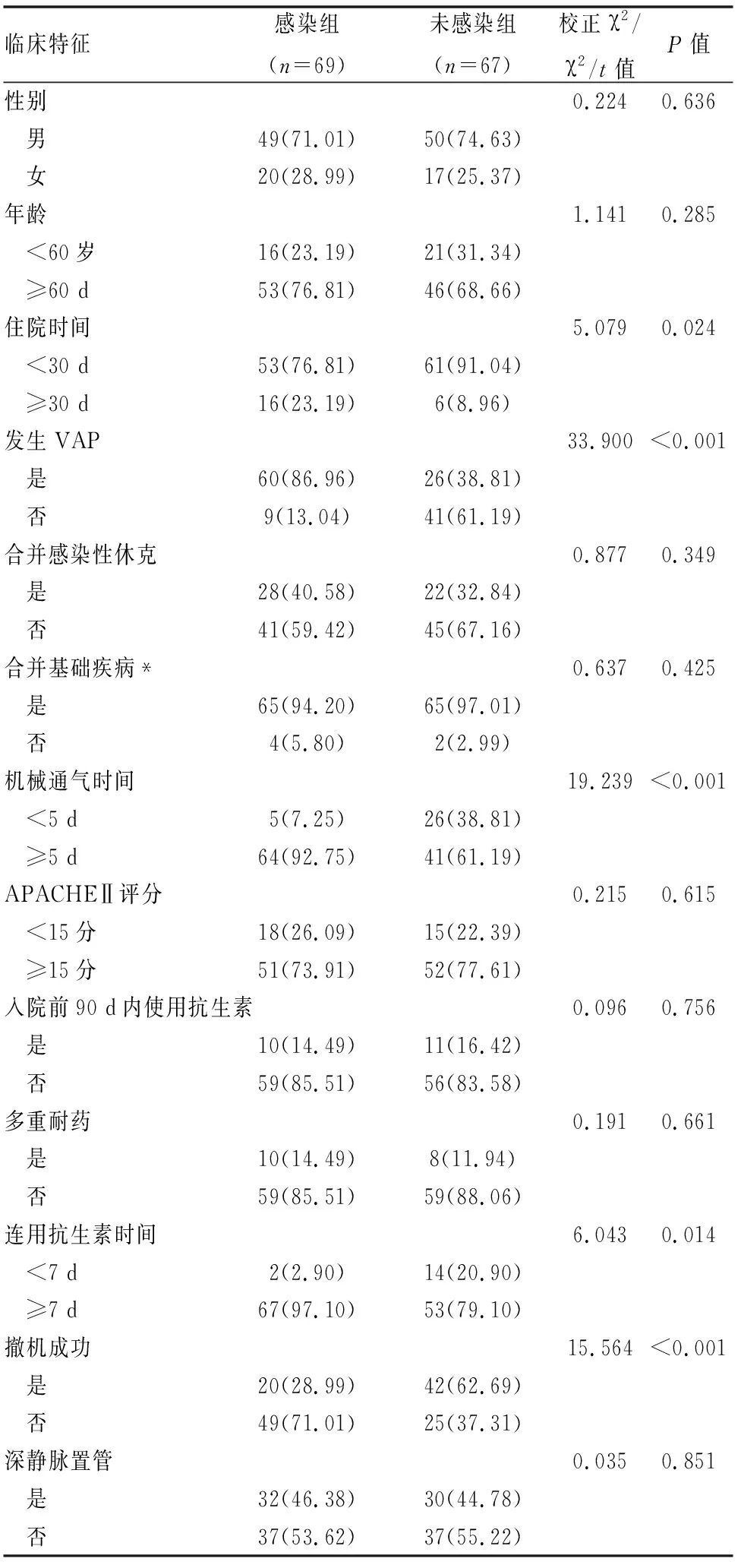
表1 AB感染患者与未感染患者临床特征对比
二、影响ICU机械通气AB感染患者预后的相关因素分析
69例AB感染患者中住院28 d内死亡46例,存活23例。死亡组性别、年龄≥60岁、住院时间≥30 d、发生VAP、合并基础疾病、机械通气时间≥5 d、入院前90 d内使用抗生素、连用抗生素时间≥7 d占比和实验室指标中WBC异常、PCT升高占比比较,差异无统计学意义(P>0.05);死亡组合并感染性休克、多重耐药、CRP升高、APACHEⅡ评分≥15分、撤机失败、深静脉置管占比高于生存组,差异有统计学意义(P<0.05)(见表2)。
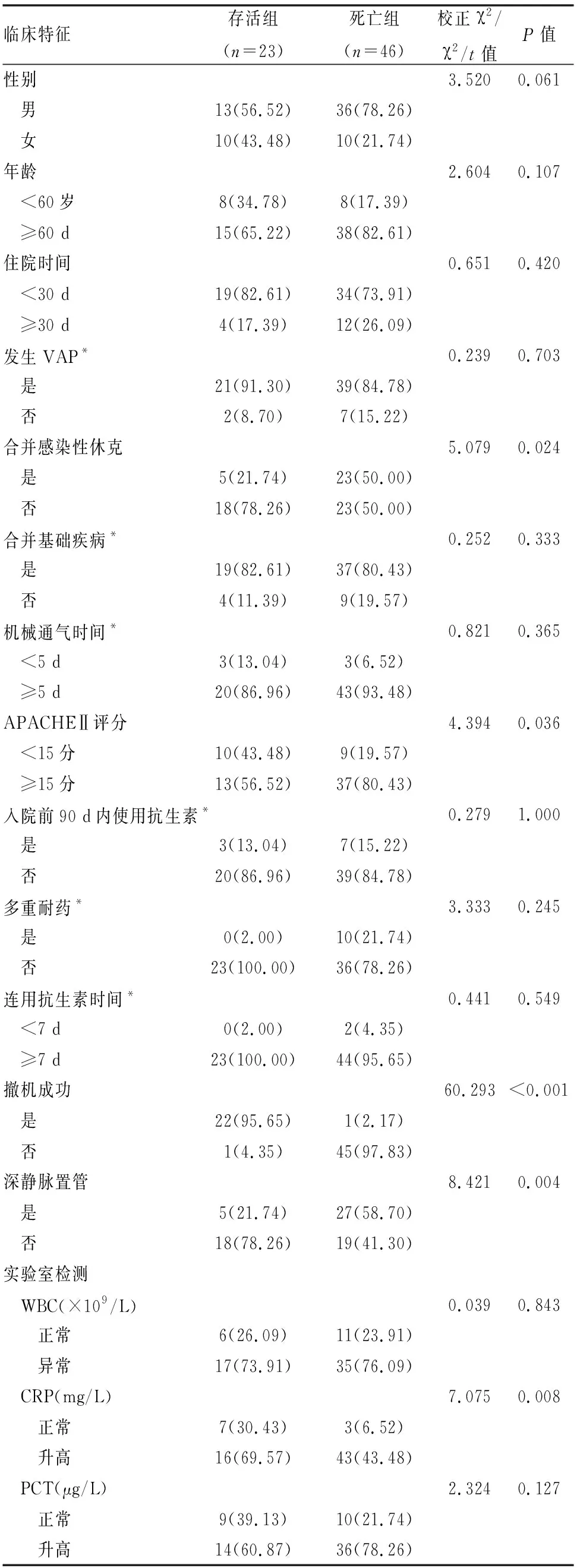
表2 影响ICU机械通气AB感染患者预后的相关因素分析
三、Logistic回归分析影响ICU机械通气AB感染患者死亡的危险因素
将相关因素分析中有统计学差异的包括:合并感染性休克、多重耐药、CRP、APACHEⅡ评分、撤机结果、深静脉置管作为自变量(X),入院后28 d内死亡为因变量(Y),发生入院28 d内死亡记为1,否则记为0进行赋值,纳入多因素Logistic回归分析,结果显示多重耐药、合并感染性休克、APACHEⅡ评分≥15分、深静脉置管是导致死亡的独立危险因素(P<0.05)(见表3、4)。

表3 变量赋值结果
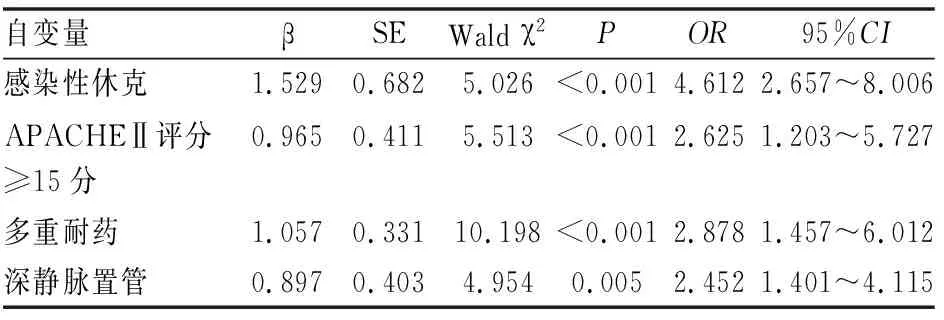
表4 Logistic回归分析影响ICU机械通气AB感染患者死亡的危险因素
讨 论
2016年中国CHINFT细菌耐药性监测报告显示不动杆菌属占30家医疗机构所有标本的10.76%,其中AB占呼吸道标本分离菌的首位[6]。AB具有能快速定植,存活时间久的特点,是医院ICU获得性肺炎的主要致病菌之一[7]。目前认为AB作为条件致病菌,其毒力低于肺炎克雷伯菌及大肠杆菌等其他条件致病菌,因此盲目地对分离出AB的患者进行抗感染治疗,会导致抗生素的不合理应用及医疗资源的浪费[8]。故了解ICU机械通气患者AB感染的临床特征及预后影响因素意义重大。
本研究中统计136例ICU机械通气患者AB感染率为50.74%,说明本院ICU机械通气患者AB感染率较高,应引起重视。此外对136例患者中AB感染组与未感染组的临床特征进行分析,发现感染组住院时间≥30 d、发生VAP、机械通气时间≥5 d、连用抗生素时间≥7 d、撤机失败占比高于未感染组,说明AB感染能加重患者病情,增加合并VAP及撤机失败风险,延长患者的治疗时间,增加了医患双方负担。因AB对生存条件需求低,在医院环境中易于定植,且ICU机械通气患者多病情严重,机械通气时间长,是AB的易感人群,极易引发VAP[8-9]。此外因多重耐药AB的出现,导致抗生素药物治疗方案选择有限,易出现撤机困难、住院时间延长等情况[10]。国外研究发现[11-12],AB是导致ICU患者VAP的常见耐药革兰阴性菌,且是延长患者住院时间、增加病死率的重要原因。
本研究中对AB感染患者的预后影响因素进行分析,发现死亡组合并感染性休克、多重耐药、CRP升高、APACHEⅡ评分≥15分、撤机失败、深静脉置管占比高于生存组,经Logistic回归分析结果显示多重耐药、合并感染性休克、APACHEⅡ评分≥15分、深静脉置管,是导致死亡的危险因素。多重耐药AB除对多粘菌素类和替加环素类药物敏感外,对其他类抗菌药物几乎都耐药,因此ICU机械通气患者一旦出现多重耐药则治疗难度大,死亡风险高[8]。Salehi等[13]研究表明,多重耐药AB引起的VAP较广谱产β内酰胺酶肺炎克雷伯菌引起的VAP治疗难度更大,其病死率更高。感染性休克多是由革兰阴性菌感染引起的严重感染,具有急性发作、进展迅速的特点,可引起多个器官功能衰竭,大大增加了患者的死亡风险[14]。谢和宾等[15]研究显示,休克是导致AB感染患者死亡的重要原因。APACHEⅡ评分是广泛用于多种危重患者预后评估的评分系统,能较全面反映危重患者的预后情况。研究显示[16],APACHEⅡ评分以15分为分界值,≥15分患者病情严重、预后差、病死率高。深静脉置管虽然是各种危急重症患者长期进行监测用药、抽血、化验等情况时的有效手段,但作为有创性的侵入性操作,可破坏机体的防御功能,增加ICU患者感染AB风险,预后较差[17]。因此对于ICU机械通气AB感染患者,存在多重耐药、合并感染性休克、APACHEⅡ评分≥15分、深静脉置管等情况时应加强病情监测,及时进行应对抢救处理,以降低患者死亡率,改善预后。
综上所述,ICU机械通气患者的AB感染率较高,且AB感染后合并VAP、撤机失败风险增加,治疗难度增大。多重耐药、合并感染性休克、APACHEⅡ评分≥15分、深静脉置管是AB感染患者预后不良的危险因素。对于ICU机械通气患者应识别上述危险因素,加强针对性干预以改善预后。
