低功率60 W(1.5 J×40 Hz)钬激光剜除术治疗良性前列腺增生的临床疗效
2022-05-19常保东王雷阳葛永超冯金顺张明伟任行飞费兴业周诣桐
范 帅 常保东 王雷阳 张 力 葛永超 冯金顺 张明伟 任行飞 费兴业 周诣桐
(郑州市第三人民医院泌尿外科,郑州 450000)
良性前列腺增生(benign prostatic hyperplasia,BPH)是引起中老年男性排尿障碍最为常见的一种良性病变[1],其组织学随年龄增长而增加[2],多发生于40岁以后。60岁男性发生率大于50%,80岁时高达83%[3]。BPH尿频尿急,尤以夜尿增多为重,尿不净感及排尿后尿滴沥严重影响患者的睡眠质量,导致焦虑抑郁,生活质量下降,且随着社会的飞速发展,人们饮食及生活习惯发生很大变化,症状呈年轻化趋势。虽然药物治疗部分缓解BPH患者的下尿路症状(lower urinary tract symptoms, LUTS),仍有许多患者最终接受手术治疗。近年来,经尿道前列腺钬激光剜除术(holmium laser enucleation of the prostate,HoLEP)应用较为广泛,适合各种体积前列腺[4],有成为治疗BPH的“金标准”趋势[5]。临床上大多医院行HoLEP多使用80、100 W参数,近期有报道摩西技术120 W治疗BPH[6],但昂贵的费用限制其进一步推广。拥有低功率钬激光设备的基层医院相对较多,但用于HoLEP不多,以激光碎石为主。本文回顾性比较2018年6月~2020年6月我院120例BPH采用低功率60 W(1.5 J×40 Hz)、高功率100 W(2.5 J×40 Hz)HoLEP治疗的疗效,旨在探讨相对低功率60 W HoLEP治疗BPH的疗效和安全性。
1 临床资料与方法
1.1 一般资料
本研究经郑州市第三人民医院伦理审查委员会审核通过(批文号:2021-04-031-k01)。本研究120例,年龄58~90岁,(70.8±6.4)岁。120例均有排尿困难。膀胱残余尿量(residual urine,RU)50~120 ml,(81.6±17.0)ml;最大尿流率(Qmax)2.2~10.9 ml,(6.5±2.4)ml;国际前列腺症状评分(International Prostate Symptom Score,IPSS)10~35分,(21.6±5.6)分;120例均对目前排尿现状不满意甚至感到糟糕,生活质量(quality of life,QOL)评分4~6分,(5.2±0.6)分。合并原发性高血压55例,糖尿病18例,冠心病30例,原发性高血压合并冠心病13例,糖尿病合并原发性高血压5例。手术指征按照2019版良性前列腺增生诊断治疗指南[7]。手术医生随意选择钬激光功率,60 W组和100 W组各60例。2组患者一般资料差异无显著性(P>0.05),有可比性,见表1。
病例选择标准:①年龄>56岁,中重度LUTS;②RU 50~300 ml;③Qmax<15 ml/s;④IPSS>7分(生活质量受到明显影响);⑤QOL评分>3分;⑥血清前列腺特异性抗原(prostate specific antigen,PSA)<4 ng/ml。排除标准:①术前PSA>4 ng/ml;②合并泌尿系感染;③身体基础病多,不能耐受手术;④病理证实为前列腺癌;⑤神经源性膀胱(有明确的神经病变前提,如长期糖尿病周围神经病变、脑血管意外、肿瘤等;可疑病例术前行尿动力学检查,或术后排尿仍存在困难需行尿动力学检查);⑥尿道损伤及尿道损伤史;⑦前列腺手术史;⑧出血倾向等。

表1 2组一般资料比较
1.2 方法
手术均由同一位经验丰富且完成500例以上经尿道前列腺切除术(transurethral resection of the prostate, TURP)等腔内手术经验的副主任医生完成。科医人钬激光系统(VersaPulse/Power Suite/Holminum 100 W)和组织粉碎器(型号:HAWK YSB-Ⅲ医用手术刨削器),剜除功率分别为60 W(1.5 J×40 Hz)和100 W(2.5 J×40 Hz)。电切镜的外鞘和内鞘分别为F27和F24。氯化钠溶液3000 ml/袋,持续灌洗(灌注压力50~70 cm H2O)。
参考刘可等[8]报道的方法,采用改良“八步一叶法”剜除前列腺。①体位:截石位,小腿高过腹壁,大腿尽量外展。②直视下进境,观察后尿道及膀胱,包括精阜、前列腺尖部与尿道外括约肌交界,中叶增生情况、双侧输尿管开口与膀胱颈部距离、膀胱内肌小梁、肿瘤、结石、憩室情况。③在精阜近端Π形切开尿道黏膜,即在精阜两侧5、7点八字切开尿道黏膜,向两侧轻推腺体找到正确的包膜层面,然后在精阜近端横行切开尿道黏膜,将两侧的包膜层面连接,形成Π形切口。④向膀胱方向扇形扩大Π形延伸,直至突破膀胱颈入膀胱腔内, 即将剜除镜及钬激光光纤旋转90°,观察镜始终垂直于地面,沿包膜层面,从前列腺尖部逆向膀胱颈方向,将Π形切口扇形扩大延伸,直至突破膀胱颈进入膀胱腔内,在前列腺中叶和6点包膜之间形成一个隧道。⑤沿前列腺尖部与括约肌交界离断尿道黏膜,即退镜至精阜,再次观察前列腺尖部与括约肌交界,左侧自5点逆时针向12点,右侧自7点顺时针向12点离断尿道黏膜,在12点出汇合并适当远离括约肌。避免和预防游离腺体时括约肌受牵拉损伤。⑥剜除剥离双侧叶即自前列腺尖部,左侧叶5点逆时针向12点,右侧叶顺时针向12点,将镜鞘楔形插入腺体与包膜之间,暴露腺体与包膜交界处并保持张力,利用钬激光的爆破性顿性分离腺体与包膜之间的固有间隙,找到腺体与包膜之间的固有层面,遇到出血点随手凝闭,循序渐进,直到双侧叶完整剥离后整个腺体离体并推入膀胱。⑦检查前列腺窝仔细寻找出血点并严格止血,确保粉碎组织时视野清晰。⑧组织粉碎器将膀胱内腺体组织粉碎吸出(时刻保持膀胱充盈),检查两侧输尿管开口及膀胱黏膜有无损伤。做排尿实验,留置F22一次性超滑气囊导尿管1根,接生理盐水持续冲洗。
1.3 观察指标
手术时间(剜除+粉碎时间)、术后并发症[尿失禁(咳嗽或增加腹内压有尿液溢出或24 h尿垫试验0~1块,或1块以上[9])、出血等]、围手术期输血情况、膀胱冲洗时间、留置导尿管时间(拔除导尿管指征:术后当天给予持续冲洗,术后第1~2天给予间断冲洗,如尿管颜色清亮或附壁尿管血丝条带宽度≤所在管路的1/8即可拔出)、术后住院时间(拔除导尿管后排尿畅,无明显血尿,无尿线细,尿垫试验小于1块即可出院)、IPSS、QOL评分、Qmax、RU。
1.4 统计学处理
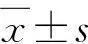
2 结果
2组围手术期均未输血。2组手术时间、尿管留置时间、膀胱冲洗时间、术后住院时间差异无显著性(P>0.05),见表2。100 W组1例膀胱黏膜损伤,2组均发生尿道狭窄各1例。60 W组暂时性尿失禁1例,100 W组3例,2组比较差异无显著性(P=0.611)。2组术后2个月QOL评分、IPSS、RU、Qmax较术前均有明显改善。2组术后2个月QOL评分、IPSS、RU、Qmax差异无统计学意义(P>0.05),见表3。

表2 2组围术期情况比较

表3 2组术后2个月随访情况比较
3 讨论
传统开放前列腺切除术创伤大、出血多,住院时间长,恢复慢,已经逐渐被摒弃,腔内技术逐渐占据领导地位。TURP被公认为是治疗BPH的金标准[5],但相对于高龄、大体积前列腺患者来说,手术时间长、出血多,止血时间长,术后并发症多,逐渐暴露出其不足。
近年来,激光切除前列腺不断涌现[10],尤以钬激光剜除崭露头角。钬激光作为一种固态性脉冲式激光,以生理盐水为传递介质,具有很好爆破能量,良好的汽化切割效应,无电火花,且能够基本实现无血切割,可显著降低手术出血量,显露外科包膜,剜除腺体更彻底[11]。对组织几乎没有深层的热效应,术后尿失禁发生率明显低于TURP[12]。对于合并膀胱结石和前列腺结石患者,钬激光又有很好的腔内碎石能力。通过设置钬激光输出能量和频率,能组合成不同的碎石模式(常用有3种:高能低频碎块模式,中频中能爆米花模式,低能高频粉末化模式[13])使碎石得心应手,既缩短手术时间又减少术中因高龄相关并发症的发生,有望成为新一代“金标准”术式。因大功率高能量钬激光设备昂贵,基层医院难以购置[14],多数医疗机构已经拥有相对低成本的低功率钬激光设备,大部分被用于腔内碎石,并未真正发挥其效能。钬激光低功率与高功率前列腺剜除的比较研究报道甚少,多数为钬激光剜除与等离子切除、等离子剜除等对比。以60 W 1.5 J×40 Hz为参数行HoLEP国内报道不多,参数多为2 J×30 Hz,1.5 J×30 Hz或2.6 J×5 Hz,尿失禁发生率相对较高。郑宇飞等[15]报道低功率HoLEP尿失禁发生率为15%,尤平洪等[16]报道60 W(2 J×30 Hz)HoLEP尿失禁发生率11.5%,本研究尿失禁发生率3.3%(4/120)。
本研究旨在探讨60 W(1.5 J×40 Hz)为参数行HoLEP的临床疗效及安全性。从表2可以看出,60 W低功率HoLEP患者术后QOL评分、IPSS、RU、Qmax均有明显改善(均P=0.000)。2组手术时间、尿管留置时间、膀胱冲洗时间、术后住院时间差异无显著性(P>0.05)。理论上高功率钬激光应剜除速度快,用时短,分析手术时间无明显差异的原因:①虽然高功率激光爆破能力强,切割组织相对较快,操作时导致的副损伤几率也更大,如包膜穿孔等,术者往往使用时更谨慎,有所顾忌,尤其在处理前列腺尖部时。②低功率激光止血更加准确。低功率的能量相对温和,爆破效应相对小,分离时切破血管的几率更小。另外,低功率局部温度低,组织蛋白凝固效应强,止血功能好。高功率爆破效应强,局部温度高,易出血,花费一定时间去止血。③与术者使用能量平台的习惯有关。我们认为相比激光能量的大小,术者技术和经验有更重要作用。对于初学者来说,低功率HoLEP手术时间会较长,有一定学习曲线。
60 W组尿失禁1例,100 W组3例,均为暂时性尿失禁,术后2个月均恢复正常,尿垫试验为0。Kallidonis等[17]认为功率越大,产生的热效应越大。Wollin等[18]研究表明0.2 J×50 Hz与1.0 J×10 Hz在无灌注情况下连续激发60 s,1.0 J×10 Hz液体温度明显高于0.2 J×50 Hz。刘凡等[19]报道频率相同,激光能量越小,产生的热效应越小。我们选取60 W(1.5 J×40 Hz)产生的热效应在尖部尿生殖膈黏膜、尿道括约肌及前列腺周围神经有利于保护,与魏巍等[20]报道一致,这也很好解释为什么高功率HoLEP尿失禁发生率相对高。无论是HoLEP还是TURP、等离子前列腺剜除、绿激光解剖学汽化切除,均可发生一过性尿失禁,与术者处理尖部及经验有很大关系。胡建明等[21]报道年龄≥75岁,合并糖尿病、前列腺体积≥80 ml、手术时间>120 min,是导致术后发生尿失禁的独立危险因素。100 W组膀胱黏膜损伤1例,考虑原因为术中结石粉碎时视野模糊组织粉碎器不慎损伤膀胱黏膜,也从另一面说明低功率止血更加准确,利于后续粉粹结石。本研究2组手术均顺利完成,围手术期并未输血。2组各发生1例尿道狭窄,考虑原因为患者先天尿道发育较常人细。为保护因腔内操作引起尿道狭窄,术前给予常规尿道探子扩张(探子局部涂抹复方利多卡因乳膏润滑剂局部表浅麻醉)后直视下进镜,尽量避免医源性损伤。另外,值得一提的是,为提高手术效率,减少术中因左右侧腿架摆放不适打断术者操作,建议用“马镫形多功能腿架”,既增加术者操作空间,同时病人体位舒适,减少不必要的损伤。
综上,低功率60 W(1.5 J×40 Hz)HoLEP的疗效安全可靠,设备低廉,值得临床推广。
