经胸微创封堵术与改良修补术治疗小儿室间隔缺损的临床对照研究
2022-05-14高建朝李利利高致柄
高建朝,李利利,高致柄
室间隔缺损(ventricular septal defect,VSD)为临床常见小儿先天性心脏畸形,在小儿先天性心脏病中占比约为20%[1]。VSD以病理结构为依据,可分为膜周部型VSD、肌部型VSD、干下型VSD,而膜周部型VSD发生率较高[2]。在出生后1年内,较小VSD可自行愈合,而无法自行愈合的直径较大VSD会随病情不断发展,可并发心力衰竭及感染性心肌内膜炎,严重时甚至会形成肺动脉高压及艾森门格综合征,可危及生命安全[3-4]。现阶段,VSD临床治疗多采用传统VSD修补术,其适应证广且不受限于手术入路,但术后恢复较差[5]。改良修补术操作较传统修补术更简单[6]。经胸微创封堵术具有创伤小、安全性高等特征[7]。然而目前经胸微创封堵术与改良修补术应用于小儿VSD治疗的对比研究较为鲜见。鉴于此,本研究选取2018年6月—2020年1月我院收治的膜周部型VSD患儿106例,观察经胸微创封堵术与改良修补术对小儿VSD围术期指标及血浆脑利钠肽(BNP)的影响,比较两种术式的疗效差异。
1 资料与方法
1.1 一般资料 选取2018年6月—2020年1月我院收治的膜周型VSD患儿106例,其中男59例,女47例;年龄4~13(7.44±1.40)岁;体重16.5~23.7(18.77±4.23)kg;VSD直径(6.19±1.37)mm。根据不同术式分为微创封堵术组、改良修补术组,各53例,两组性别、年龄、体重及VSD直径比较差异均无统计学意义(P>0.05),具有可比性,详见表1。本研究获得我院伦理委员会批准。

表1 两组一般资料比较
1.2 纳入标准 ①经超声心动图影像学检查确诊为膜周型VSD;②术前经血生化检查明确无手术禁忌证;③缺损边缘与主动脉瓣下缘距离在2 mm以上;④不伴中度或更严重的主动脉瓣或三尖瓣反流;⑤患儿家属均知情且签署知情同意书。
1.3 排除标准 ①合并败血症;②术前30 d内,伴有其他严重感染;③心腔内有血栓;④同时患有代偿性心力衰竭,并且左室射血分数(LVEF)小于30%。
1.4 手术方法 微创封堵术组:对VSD患儿予以全身麻醉,待麻醉成功后,经食管探入食管超声探头,距口腔10~40 mm,对VSD进行探查并测量其大小。切开胸骨下端,并经超声引导,于右心室前壁流出道裸区进行穿刺点标记,将导丝置入右心室,而后通过间隔缺损处缓慢地进入左心室,此时需将穿刺针去除,并顺着导丝进入穿刺鞘管,完成后再将导丝撤出,接着将输送封堵器置入左心室,置入成功后将左室面伞盘释放,回拉鞘管使得伞面能够完全成形并与左室面相互贴紧,随后将右室侧封堵伞推出,紧贴室间隔右室面。再利用超声检测来对封堵器位置是否合适进行判断,同时,明确瓣膜活动影响情况以及残余分流状况,满意后,将鞘管撤出,并结扎荷包缝线,切口逐层进行关闭。
改良修补术组:胸正中切口,纵劈胸骨,同时按常规建立起体外循环,而后在中低温心脏停搏状态下,将右心房切开,显露三尖瓣,牵开隔瓣,显露膜周部室缺VSD并对其予以测量,采用合适修补片予以修补,从缺损12点方向,以5-0Prolene线缝第1针,先逆后顺进行连续缝合修补;与主动脉瓣临近时缝合于瓣环上,先辨明主动脉瓣环具体位置,而后再予以进针,至三尖瓣隔瓣处穿出,接着顺隔瓣根部褥式加垫片予以缝合,与另一顺缝线汇合作打结处理。
1.5 观察指标 比较两组患儿围术期指标,包括手术时间、术中出血量、术后机械通气时间及住院时间。术后至出院,观察并记录两组患儿并发症发生情况。于术前、术后5 min、术后24 h分别采集患儿外周静脉血1.5 mL,经离心取上清液,应用DxI 800全自动免疫分析仪(美国,Beckman)检测BNP水平。于术前、术后24 h应用超声心动检测仪(飞利浦 IE33)检测左室舒张末期容积指数(LVEDVI)、左室舒张末期内径指数(LVEDDI) 以及LVEF均连续测量5个心动周期,取平均值。
2 结 果
2.1 两组围术期指标比较 微创封堵术组手术时间、呼吸机辅助时间、住院时间均明显短于改良修补术组(P<0.01),术中出血量明显少于改良修补术组(P<0.01)。详见表2。
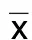
表2 两组围术期指标比较(±s)
2.2 两组BNP及心动图指标比较 重复测量分析显示,两组BNP具有随时间变化趋势。两组术前BNP、LVEF比较差异均无统计学意义(P>0.05),微创封堵术组术后5 min、术后24 h BNP明显低于改良修补术组,术后24 h LVEF明显高于改良修补术组(P<0.05),两组术前、术后24 h LVEDVI、LVEDDI比较差异均无统计学意义(P>0.05)。详见表3、表4。
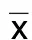
表3 两组BNP水平比较(±s) 单位:ng/L
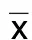
表4 两组LVEDVI、LVEDDI、LVEF水平比较(±s)
2.3 两组并发症发生情况比较 106例患儿术后并发心律失常、心功能不全、残余反流、新发瓣膜反流、房室传导阻滞分别为5例、4例、3例、3例、1例。两组并发生发生率比较差异无统计学意义(P>0.05)。详见表5。

表5 两组并发症发生情况比较 单位:例(%)
3 讨 论
VSD易并发心力衰竭,若未得到及时治疗,可危及生命[8]。VSD既往临床治疗多以传统外科修补手术为主。改良修补术采用连续缝合方式,虽操作更为简单,且疗效确切,但仍存在着创伤较大、术中出血量较多、易出现并发症等不足,易对患儿身心健康造成不利影响[9]。近些年,食管超声下经胸微创封堵术因创伤小、手术时间短及术后恢复快等优势,逐渐广泛应用于小儿VSD治疗[10]。然而现阶段,有关改良修补术、胸微创封堵术治疗小儿VSD的对比研究较少,且大多都停留于围术期指标对比层面。本研究采用两种术式治疗VSD患儿,在比较围术期指标的同时,观察血浆BNP水平及心电图水平变化情况。
本研究发现,微创封堵术组手术时间、术中出血量、呼吸机辅助时间及出院时间等围术期指标均优于改良修补组,这与俞劲等[11]研究结果相一致。分析其原因,或在于经胸微创封堵术无需建立体外循环,可减轻对患儿机体各器官的影响,并且,以具有强穿透能力的超声波进行探测,可清晰显示心内结构,明确导管及封堵伞位置,准确把握疾病信息及解剖结构,从而使手术在相对较短时间内顺利完成[12];同时,于胸骨下方作微创切口,可减轻创伤并减少术中出血量,术后切口瘢痕较轻,对患儿身体美观程度影响较轻微[13]。本研究中,106例患儿有16例出现并发症,发生率为15.09%,主要有心律失常、心功能不全、残余反流、新发瓣膜反流、房室传导阻滞等,两组并发症发生率比较差异无统计学意义。提示两种术式均可能对VSD患儿术后短期心脏功能造成不良影响,但在当前医疗条件下,很难在术后短期内进行超声心动图检测,等到术后1 d时,心功能损伤很可能已经基本恢复[14-15]。本研究中,两组术后24 h时LVEF均明显升高,而LVEDVI、LVEDDI均未发生明显变化,这说明仅经超声心动图检测来观察患儿术后短期心脏功能损伤存在困难。
血清细胞分子学指标可在术后短期内进行有效检测,从而为解决此问题提供方向。微创封堵术及改良修补术应用于小儿VSD治疗,较为可能对患儿心室功能造成不利影响,而BNP主要由心室肌细胞合成分泌,当心室容量有所增加或压力负荷升高时,BNP水平可明显上升。有研究发现,BNP与LVEDVI、LVEDDI呈正相关,通过检测BNP可在一定程度上反映心室容量及压力负荷,为反映心脏功能的主要指标[16]。本研究发现,两组患儿术后5 min BNP均明显升高,在术后24 h出现回落,但仍明显高于术前水平;微创封堵术组BNP变化幅度明显小于改良修补术组,则提示微创封堵术治疗VSD对患儿术后短期内心肌损伤更小,且在24 h内明显下降,说明该损伤属于一过性损伤。
综上所述,微创封堵术与改良修补术治疗小儿VSD均可获得明显疗效,但微创封堵术可缩短手术时间、呼吸机辅助时间及住院时间,术后BNP水平低于改良修补术。两种术式术后均出现BNP水平升高,提示心肌或受到一过性损害。本研究不足在于样本量偏小,且未对患儿远期预后进行观察分析,故而还有待作进一步扩大样本量并进行远期预后观察。
