无创呼吸机治疗小儿重症肺炎的临床研究
2022-05-12李刚敏邓俊杰彭信燕
胡 莹,李刚敏,邓俊杰,张 斌,彭信燕
(黔西南布依族苗族自治州人民医院儿科,贵州 黔西南 562400)
小儿肺炎是指小儿机体受到病毒、细菌、支原体感染或者发生过敏反应而出现肺部炎症并引发的一系列临床症状,重症肺炎是指肺炎患儿发生呼吸衰竭、循环衰竭等,如不采取及时的治疗措施则随着肺部炎症侵袭面积的增大,各项临床症状如发热、发绀、肺部啰音等逐渐恶化,最终引发呼吸衰竭、休克、中毒性脑病、多脏器功能衰竭等严重并发症。目前临床多采用经鼻导管、面罩、头罩氧疗等吸氧治疗方式,可有效改善患儿缺氧症状,但由于患儿年龄较小,耐受性较差,采用该方法治疗不良反应多,效果欠佳[1-2]。双水平气道正压通气(BiPAP)呼吸机具有操作简单、创伤小的特点,其可通过增加患儿肺泡内压,防止肺泡出现萎缩的现象,减少肺水肿时的液体外渗,有助于肺泡氧从肺泡毛细血管壁穿过进入毛细血管,促进通气血流比值的改善,减少肺内分流,从而促进肺部功能快速恢复[3-4]。基于此,本研究旨在探讨无创呼吸机对重症肺炎患儿肺功能、血气分析指标的影响,现将研究结果报道如下。
1 资料与方法
1.1 一般资料 按随机数字表法将2020年9月至2021年10月黔西南布依族苗族自治州人民医院收治的42例重症肺炎患儿分为对照组[21例,采用常规给氧(鼻导管、面罩或头罩氧疗)治疗]和观察组(21例,采用BiPAP呼吸机治疗)。对照组中男患儿10例,女患儿11例;年龄3~8 岁,平均(5.24±1.33)岁;体质量 11.27~32.36 kg,平均(16.67±3.25) kg。观察组中男患儿11例,女患儿10例;年龄3~7岁,平均(5.12±1.31)岁;体质量11.31~32.98 kg,平均(16.59±3.21) kg。对比两组患儿一般资料,差异无统计学意义(P>0.05),可实施组间对比。纳入标准:符合《诸福棠实用儿科学(第8版)》[5]中关于重症肺炎的诊断标准者;存在极度呼吸困难,单纯吸氧效果不明显;血气检测存在低氧血症者等。排除标准:伴有先天性心脏病者;伴有严重感染者;合并重要脏器器质性病变者等。研究经黔西南布依族苗族自治州人民医院医学伦理委员会审核批准,患儿法定监护人签署知情同意书。
1.2 治疗方法 两组患儿均进行抗感染,祛痰,维持水、电解质及酸碱度平衡,使用支气管扩张剂等基础治疗,保持呼吸道通畅,应用糖皮质激素药物,调整机体内环境,确保脏器功能正常运行。对照组患儿采用常规给氧(鼻导管、面罩或头罩氧疗),控制氧流量1~2 L/min,氧气浓度为25%~35%,血氧饱和度控制在90%左右,治疗时长>16 h/d[6]。观察组患儿采用BiPAP呼吸机(南京舒普思达医疗有限公司,型号:NLF-200A),在进行具体治疗前先由医师对患儿的病情进行评估,选择合适的鼻塞型号,保持头高位或者半卧位姿势,将参数设置为:呼吸频率20~30 次 /min,吸气压力 10~25 cmH2O(1 cmH2O=0.098 kPa),初始呼气末正压压力3~5 cmH2O,可逐渐升高,最高不超过10 cmH2O,氧流量保持在6~12 L/min。如患儿符合以下标准:呼吸窘迫明显减轻,血氧饱和度≥ 95%,呼吸频率<25次/min,可予撤机。
1.3 观察指标 ①对比两组患儿治疗3 d后临床疗效,其中治疗后患儿心率异常、气促、发绀、肺部啰音等均完全消失,动脉血氧分压(PaO2)在70~90 mmHg(1 mmHg=0.133 kPa)之间,动脉血二氧化碳分压(PaCO2)在30~45 mmHg之间为显效;治疗后患儿上述症状有所改善,PaO2在 50~69 mmHg 之间,PaCO2在 46~50 mmHg 之间为有效;治疗后患儿上述症状未见改善甚至加重,PaO2、PaCO2未见改善为无效[5]。临床总有效率=显效率+有效率。②将两组患儿气促、发绀、肺部啰音等症状消失时间及X线胸片恢复正常时间进行对比。③分别于治疗前、治疗3 d后采用肺功能仪检测两组患儿肺功能指标,包括第1秒用力呼气容积(FEV1)、最大呼气流量(PEF)、用力肺活量(FVC)。④采集两组患儿治疗前及治疗3 d后动脉血3 mL,采用全自动血气分析仪检测PaO2、动脉血氧饱和度(SaO2)、吸入氧浓度(FiO2)、乳酸(Lac)指标,计算氧合指数(OI),其中OI=PaO2/FiO2。
1.4 统计学方法 采用SPSS 26.0统计软件处理数据,临床疗效为计数资料,以[ 例(%)]表示,采用χ2检验;临床症状消失时间、肺功能指标、血气分析指标为计量资料,以(±s)表示,采用t检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 临床疗效 治疗3 d后对照组和观察组患儿临床总有效率分别为66.67%、95.24%,相较于对照组,观察组患儿临床总有效率升高,差异有统计学意义(P<0.05),见表1。

表1 两组患儿临床疗效比较[ 例(%)]
2.2 临床症状消失时间 观察组患儿气促、发绀、肺部啰音消失时间及X线胸片恢复正常时间与对照组比均缩短,差异均有统计学意义(均P<0.05),见表2。
表2 两组患儿临床症状消失时间比较( ±s , d)

表2 两组患儿临床症状消失时间比较( ±s , d)
组别 例数 气促消失 发绀消失 肺部啰音消失 X线胸片恢复正常对照组 21 1.87±0.32 1.85±0.41 6.35±1.19 7.26±2.79观察组 21 0.91±0.24 1.20±0.13 4.31±1.02 5.37±2.44 t值 10.998 6.925 5.965 2.337 P值 <0.05 <0.05 <0.05 <0.05
2.3 肺功能指标 治疗3 d后两组患儿肺功能指标(FEV1、PEF、FVC)与治疗前比均升高,且观察组高于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患儿肺功能指标比较(±s)

表3 两组患儿肺功能指标比较(±s)
注:与治疗前比,*P<0.05。FEV1:第1秒用力呼气容积;PEF:最大呼气流量;FVC:用力肺活量。
组别 例数 FEV1(L) PEF(L/s) FVC(L)治疗前 治疗3 d后 治疗前 治疗3 d后 治疗前 治疗3 d后对照组 21 0.81±0.23 1.13±0.34 1.67±0.58 2.87±0.74 1.29±0.24 1.66±0.32*观察组 21 0.83±0.26 1.36±0.29* 1.68±0.49 3.36±0.68* 1.27±0.29 1.93±0.34*t值 0.264 2.359 0.060 2.234 0.243 2.650 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 血气分析指标 治疗3 d后两组患儿PaO2、SaO2、OI水平与治疗前比均升高,且观察组高于对照组,Lac水平均降低,且观察组低于对照组,差异均有统计学意义(均P<0.05),见表 4。
表4 两组患儿血气分析指标比较(±s)
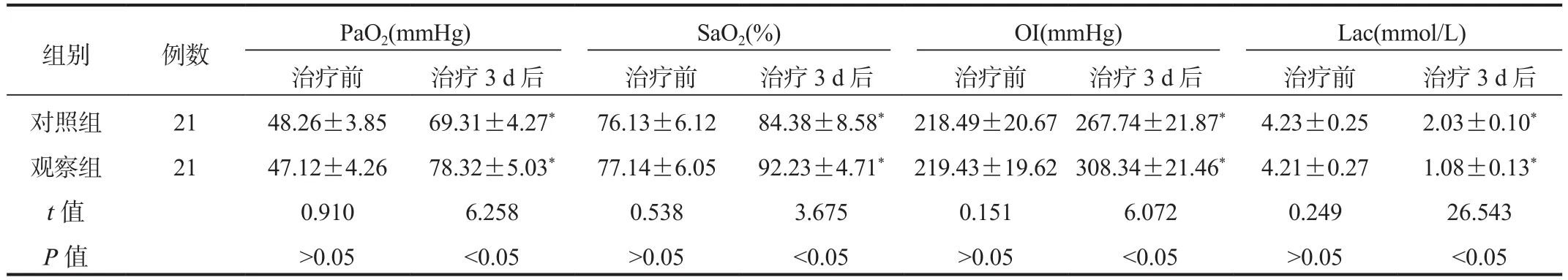
表4 两组患儿血气分析指标比较(±s)
注:与治疗前比,*P<0.05。PaO2:动脉血氧分压;SaO2:动脉血氧饱和度;OI:氧合指数;Lac:乳酸。1 mmHg=0.133 kPa。
组别 例数 PaO2(mmHg) SaO2(%) OI(mmHg) Lac(mmol/L)治疗前 治疗3 d后 治疗前 治疗3 d后 治疗前 治疗3 d后 治疗前 治疗3 d后对照组 21 48.26±3.85 69.31±4.27* 76.13±6.12 84.38±8.58* 218.49±20.67 267.74±21.87* 4.23±0.25 2.03±0.10*观察组 21 47.12±4.26 78.32±5.03* 77.14±6.05 92.23±4.71* 219.43±19.62 308.34±21.46* 4.21±0.27 1.08±0.13*t值 0.910 6.258 0.538 3.675 0.151 6.072 0.249 26.543 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 讨论
小儿肺炎属于临床常见的一种婴幼儿呼吸道感染性疾病,若未采取及时有效的治疗措施可进展为重症肺炎,从而加快机体代谢,加重炎症反应,使肺部表面活性物质被消耗,增加了患儿的换气障碍,进而引发呼吸衰竭、心力衰竭等并发症,对患儿的生命安全造成了严重影响。临床常给予面罩或经鼻导管吸氧方式治疗,该方法操作较为简单,可对患儿氧流量进行调节,但常规氧疗气道湿化效果较差,可导致气道内痰痂的形成,阻塞气道,对肺功能残气量减少和肺顺应性降低的治疗效果并不理想[7-8]。
BiPAP呼吸机可有效减少患儿在高压相时的呼气阻力,让患儿在治疗过程中保持舒适性,缓解病情与治疗措施所引发的疼痛感,防止人机对抗与二氧化碳潴留,减少呼吸性酸中毒的发生,有利于提高治疗依从性,改善患儿呼吸功能,将体内废气排出;其对于患儿呼吸肌压力有一定缓解效果,能够降低机体对于能量的消耗并缓解心脏负荷状态;在呼气末时呼吸机的正压力可刺激肺组织扩张,避免出现肺泡损伤的情况[9-11]。本研究中,治疗3 d后观察组患儿临床总有效率相较于对照组升高,气促、发绀、肺部啰音消失时间及X线胸片恢复正常时间均短于对照组,各项肺功能指标高于对照组,提示无创呼吸机治疗小儿重症肺炎,可促进患儿临床症状的缓解,有助于肺功能的改善,临床疗效显著,与侯鸿雁等[12]的研究结果基本相符。
PaO2是临床上常见的评估肺功能的指标,其水平降低提示患儿存在通气或换气功能障碍情况;SaO2可反映血液携带输送氧气的能力;OI是使器官组织得到足够氧气,以进行氧合作用的重要指数;Lac可作为反映患儿缺氧程度的指标,重症肺炎患儿该指标水平明显升高[13-14]。本研究中,治疗3 d后观察组患儿PaO2、SaO2、OI水平高于对照组,Lac水平低于对照组,表明BiPAP呼吸机治疗小儿重症肺炎,可有效改善患儿血气分析指标,究其原因在于,BiPAP呼吸机可降低不协调的胸腹运动和气流阻力,使潮气量和每分钟通气量增加,促进呼吸,减少呼吸肌疲劳,增加肺泡充盈程度与肺部内的气体交换面积,避免由于炎症而产生的肺泡内渗出,有利于改善患儿通气功能并强化机体对于氧的结合能力,促使患儿血氧饱和度恢复到正常状态;同时其能够对患儿低氧血症进行一定程度的纠正,进而改善患儿血气分析指标[15-16]。虽然BiPAP呼吸机治疗重症肺炎患儿的疗效突出,但为保障整体安全性,治疗期间需要密切观察患儿症状、生命体征变化,确保呼吸道通畅并随时调整呼吸机压力、气流量等参数。
综上,将BiPAP呼吸机应用于重症肺炎患儿的治疗中,可促进患儿临床症状的缓解,有助于肺功能与血气分析指标的改善,疗效确切,值得临床推广。
