光电治疗对皮肤创伤性瘢痕的疗效研究
2022-05-07董继英吴珊王棽严敏米晶林琥燕曾颖张逸秋宋晨璐裴庆朱婕温晓钰陆文婷姚敏
董继英 吴珊 王棽 严敏 米晶 林琥燕 曾颖 张逸秋 宋晨璐 裴庆 朱婕 温晓钰 陆文婷 姚敏
各种致伤因素(烧伤、外伤及手术等)导致的创伤性瘢痕不仅可引起患者外观及功能障碍,还可因疼痛、瘙痒及感觉异常影响患者身心健康,并严重降低患者的生活质量。创伤性瘢痕的治疗一直是整形美容外科的难点。
随着“选择性光热作用”及“点阵光热作用”这两个“里程碑”式的理论和实践,光电技术为创伤性瘢痕的治疗带来了突破性进展,已在临床获得广泛应用。目前,国际专家共识将光电治疗创伤性瘢痕由“推荐治疗”[1]提升为“一线治疗”[2],光电治疗在中国人群中的应用也逐渐增多[3-5],但就其疗效和安全性而言,尚缺乏大样本的临床研究数据。近十年来,我们应用光电技术治疗瘢痕患者27 233 例,本研究采用随机抽样,对近3 年的3 384 例病例的资料进行回顾性分析,以评价光电治疗在中国人群中的有效性和安全性。
1 资料与方法
1.1 一般资料
纳入2018 年1 月至2020 年12 月,于上海交通大学医学院附属第九人民医院整复外科激光门诊进行光电治疗的创伤性瘢痕病例。入选标准:①年龄2~80 周岁的中国人群,男女不限,有创伤性瘢痕形成;②单部位,至少进行过2 次及以上治疗;③患者自愿接受创伤性瘢痕的光电治疗,并签署知情同意书。排除标准:①合并全身系统性疾病,如心血管疾病、糖尿病、传染病等;②妊娠及哺乳期;③采用激素类药物注射治疗者。本研究获得我院伦理委员会审核批准(伦理审批号:SH9H-2021-145-1)。
1.2 治疗方法
治疗前:清洁瘢痕部位皮肤后,嘱患者充分暴露治疗区域及周边正常皮肤,分别利用VISIA 数字皮肤分析系统、数码相机(SEL50F18,SONY)拍摄面部和面部以外区域创伤性瘢痕的标准化照片。数码相机拍摄时以黑色或蓝色幕布为背景,摄像者调整患者拍摄角度、姿势以确保每次拍照体位一致,以固定的摄像参数采集照片并存档。
治疗中:瘢痕色红的患者采用强脉冲光(Intense pulsed light,IPL)或脉冲染料激光(Pulsed dye laser,PDL)“褪红”,并联合点阵光电治疗,如二氧化碳(CO2)、铒(Er)及微等离子束;瘢痕无色红者则单纯采用点阵光电治疗。IPL 治疗前,治疗区外涂医用凝胶约3~5 mm 厚,手具预冷至10 ℃;根据瘢痕中毛细血管的粗细、分布及颜色调整脉冲宽度(15~30 ms)及脉冲能量密度(5~15 J/cm2)进行治疗。激光及微等离子束治疗前,外用1%利多卡因软膏进行封包麻醉(20~30 min),治疗前去除麻药、75%乙醇消毒并擦干。点阵Er 激光能量密度800~1 500 mJ/cm2;点阵CO2激光密度3%~5%,脉冲能量10~60 mJ/pixel;微等离子束功率40~60 W。
治疗后:术后即刻采用医用冰袋冷敷约30 min;术后保持创面清洁及湿润,嘱患者对暴露部位进行有效防晒。
1.3 观察指标及相关定义
主要观察指标为瘢痕改善指数。利用瘢痕温哥华量表评分(VSS)分别对首次就诊及最后一次就诊时的标准化摄像进行评分,评估创伤性瘢痕治疗前、后的情况。计算VSS 改善指数,即(治疗前指数-治疗后指数)/治疗前指数。
根据VSS 改善指数评价光电治疗创伤性瘢痕的疗效:治疗无效,VSS 改善指数<0.1;治疗有效,VSS 改善指数≥0.1。其中有效程度分为4 级:轻微改善,0.1~0.2;轻度改善,0.2~0.4;中度改善,0.4~0.6;显著改善,>0.6。
次要观察指标为术后随访情况。患者术后3 个月随访,随机抽取其中120 例患者进行电话随访,调查是否出现不良反应,包括疼痛、一过性红斑、水疱、感染、色素沉着、色素脱失及继发性瘢痕;并随访患者对疗效的满意度,分为满意、基本满意或不满意。临床特征:性别、年龄、致伤因素、瘢痕部位,治疗时机、方案、次数。
红斑性瘢痕:具有充血性红色外观的、新生的未成熟瘢痕,或是伴有浅表血管扩张的成熟增生性瘢痕;其瘢痕组织内血管管径微小、分布弥散和浅表。
增生性瘢痕:厚度明显高于周围正常皮肤、且瘢痕质地较周围正常皮肤变硬的一类创伤性瘢痕。
非增生性瘢痕:质地坚韧或柔软,平坦或略高/低于周围正常皮肤,深部可与皮下组织粘连的一类创伤性瘢痕;可呈扁平性、萎缩性及凹陷性外观。
根据创伤性瘢痕开始接受光电治疗的时机定义早期光电治疗。早期治疗:创伤后1 个月内开始光电治疗。
1.4 统计学方法
采用GraphPad 8.4.3 进行统计分析。计量资料采用或中位数(最小值,最大值)表示。计数资料的统计描述如有效人数、有效率采用频数(构成比或率)等标识。计量资料的统计推断使用非参数检验比较组间均数或中位数的差异,分类变量的统计推断(如组间有效率比较)使用成组χ2检验或Fish 精确概率法进行比较,以上统计检验采用双侧检验。两个连续性变量(如治疗次数与改善指数的相关性分析)采用Pearson 相关分析。P<0.05 表示差异具有统计学意义。
2 结果
2.1 研究对象基本资料分析
3 384 例创伤性瘢痕患者纳入本研究,年龄中位数为23 岁,最小2 岁、最大72 岁;男性1 302 例(38.48%)、女性2 082 例(61.52%);烧伤导致的瘢痕817 例(24.13%),外伤、手术等因素导致的瘢痕2 567 例(75.87%);红斑性瘢痕1 508 例(44.56%),增生性瘢痕1 304 例(38.53%),非增生性瘢痕572例(16.91%);瘢痕共涉及3 527 个区域,其中面部2 787 例(79.03%)、颈及前胸部286 例(8.11%),四肢454 例(12.87%);早期光电治疗的病例302 例(8.92%),非早期治疗病例3 082 例(91.08%);治疗次数的中位数为3 次,最少2 次、最多14 次;光电治疗当日外涂1 次及未使用过类固醇激素的患者分别为1 677 例(49.55%)和1 707 例(50.45%)。
2.2 光电治疗疗效的单因素分析
3 384 例患者中,3 021 例有效,363 例无效,有效率89.27%。对各分类因素在两组患者(有效与无效患者)中的构成比进行分析,结果(表1)显示,两组患者的性别、瘢痕类型、瘢痕部位、治疗时机、治疗次数及治疗时外用类固醇激素情况均有统计学差异(P<0.01)。

表1 光电治疗有效性的单因素分析Table 1 Comparison of the clinical indicators between the effective and ineffective groups
2.3 增加光电治疗有效性的相关因素分析
将单因素分析中P<0.05 的因素进行光电有效性的相关性分析,结果(表2)显示,面部和四肢的非张力部位瘢痕、早期治疗、3 次及以上治疗等因素与光电治疗的疗效呈正相关(P<0.01)。
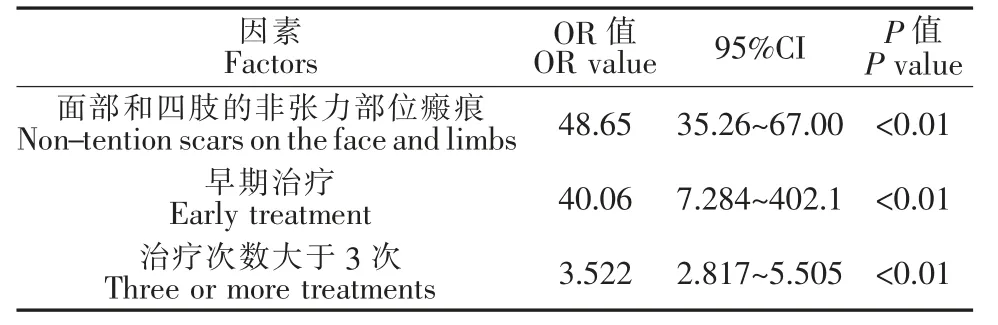
表2 光电治疗有效性相关因素分析Table 2 Analysis of related factors of photoelectric therapy efficacy
2.4 光电治疗次数与瘢痕改善情况的相关性分析
为了进一步明确光电治疗创伤性瘢痕的疗效与光电治疗次数的相关性,我们针对治疗次数与瘢痕改善指数间的相关性进行了Pearson 相关分析。结果(图1)表明,二者呈线形正相关(r=0.9840,95%CI为0.7715~0.9990,R2=0.9682,P<0.01)。

图1 治疗次数与疗效呈线形相关Fig.1 Linear correlation of treatment times and curative effect
2.5 光电治疗安全性及满意度评价
为评估光电治疗安全性,随机电话随访了120例患者,了解其在治疗过程中发生的不良反应。结果显示,所有患者无严重不良反应发生,一般不良反应中疼痛8 例(6.67%)、一过性红斑6 例(5.00%),且多能自行缓解;无水疱、色素沉着、减退及继发性瘢痕发生。
同时调查了以上患者对光电治疗疗效的满意度。其中,99 例(82.50%)患者对疗效满意,10 例(8.33%)基本满意,11 例(9.17%)不满意。不满意患者截至研究时间节点仅接受了2 次治疗,其中9 例(81.82%)患者在研究结束后继续接受后续光电治疗。
3 典型病例
3.1 红斑型瘢痕
患者1,女,35 岁,前额术后瘢痕3 个月,接受光电治疗。术前VSS 为10 分,接受DPL 联合点阵CO2激光治疗2 次后3 个月,VSS 为1 分,改善指数0.9。无严重不良反应,患者对疗效满意。
患者2,女,15 岁,面颊术后瘢痕2 周,接受光电治疗。术前VSS 为8 分,接受DPL、CO2及FMRT 序贯治疗共计4 次后3 个月,VSS 为3 分,改善指数0.63。无严重不良反应,患者对疗效满意。
患者3,女,5 岁,面颊外伤后1 个月,接受光电治疗。术前VSS 为8 分,接受DPL 及CO2治疗5 次后3 个月,VSS 为2 分,改善指数0.75。无严重不良反应,患方对疗效满意。
3.2 增生型瘢痕
患者4,男,20 岁,创伤性瘢痕4 年。术前VSS为14 分,接受DPL、Er、CO2共计4 次治疗后3 个月,VSS 为4 分,改善指数0.71。无严重不良反应,患者对疗效满意。
患者5,女,27 岁,烧伤瘢痕2 年,术前VSS 为15 分,接受DPL、CO2共计3 次治疗后3 个月,VSS为6 分,改善指数0.6。无严重不良反应,患者对疗效满意。
4 讨论
皮肤创伤性瘢痕的增生不仅影响患者的美观、自信,还增加了瘢痕挛缩畸形和功能障碍的风险,瘢痕治疗仍然是目前面临的医学难点。光电技术治疗创伤性瘢痕已作为一线治疗方案被国际指南推荐。但有关光电治疗对中国人群创伤性瘢痕的疗效及安全性仍存在许多值得探讨的问题。
光电技术治疗创伤性瘢痕的原理与“选择性光热作用”及“点阵光热作用”相关。一方面,“褪红”激光/光通过被瘢痕组织血管中血红蛋白选择性地吸收并产热,该热损伤可导致瘢痕内的毛细血管封闭,通过减少瘢痕组织血供和调控炎性介质的产生及释放,抑制瘢痕增生[6-7];光热作用还可以刺激胶原重塑,改善瘢痕的质地[8]。另一方面,点阵光电治疗通过在皮肤上形成均匀排列的、部分气化剥脱或热凝固的、直径小于500 μm 的微治疗区,刺激损伤区域通过再生的方式愈合,诱导瘢痕组织重塑,从而松解瘢痕组织粘连、改善瘢痕弹性及平整度等。
本研究中,我们采用“褪红”光电(DPL 或PDL)治疗红斑性瘢痕,采用点阵激光(CO2、Er)治疗增生性瘢痕,采用点阵激光或电离电浆(Plasma)治疗非增生性或萎缩性瘢痕,采用“褪红”联合点阵激光治疗合并红斑的增生性或非增生性瘢痕。
首先,本研究结果与Daoud 等[9]的结果一致,即多次单纯点阵激光和“褪红”联合点阵CO2激光均可显著改善增生性瘢痕。但不同于既往研究,本研究中患者接受光电治疗的次数不等,但2 次光电治疗的1 089 例患者中875 例(80.35%)有效。尽管未能通过对患者瘢痕的组织学分析证实点阵激光治疗对瘢痕内胶原排列及血管数量的影响[10-11],但通过对标准化摄像结果进行分析,3 384 例创伤性瘢痕患者光电治疗有效率为89.27%,表明以上光电治疗方案对中国人群的疗效确切。既往研究认为,剥脱性点阵光电治疗后1 个月,瘢痕重塑启动,瘢痕的柔韧性开始改善,但是在瘢痕颜色恢复前,瘢痕外观的整体改善较隐匿[10]。因此,光电治疗无效(10.73%)的患者中可能存在改善较隐匿的人群。本研究通过大样本回顾性分析,证实了光电治疗方案对中国人群创伤性瘢痕的有效性。

图2 面部红斑性瘢痕病例(典型病例1~3)Fig.2 Cases of facial erythematous scar (case 1-3)

图3 增生性瘢痕病例(典型病例4~5)Fig.3 Cases of hypertrophic scar (case 4-5)
其次,选择光电治疗创伤性瘢痕的时机也是一个值得关注的问题。Ozog 等[12-14]通过小样本研究,发现创伤愈合或术后伤口拆线即刻进行点阵CO2、Er激光及PDL 治疗,可以显著改善皮肤瘢痕,初步证实了早期光电治疗创伤性瘢痕的疗效。此后,Karmisholt等[15]通过系统性回顾得出“伤后3 个月内开始光电治疗可以减少创伤后瘢痕形成”这一结论。本研究发现,伤后3 个月内行光电治疗的903 例患者中,540例(59.80%)患者的瘢痕得到改善,证实伤后3 个月内启动光电治疗对中国人群创伤性瘢痕的疗效确切;进一步分析发现,伤后1 个月内开始光电治疗的302 例患者其有效病例高达301 例(99.67%),该因素与疗效呈现高度相关性(OR=40.06,P<0.01),提示创伤性瘢痕的最佳治疗时机为伤后1 个月内。
此外,光电治疗在不同部位创伤性瘢痕中的疗效差异也确实存在,尤其是高张力区域的瘢痕。创伤部位张力导致的皮肤成纤维细胞活化被证实是促进瘢痕形成的重要因素[16]。创伤修复过程中伤口及周围组织的张力作为一种机械刺激,经细胞表面整合素-黏着斑激酶偶联向细胞内传递机械信号,通过激活Rho/Rock 信号通路促进促纤维化基因的转录和表达,促进皮肤纤维化[17]。本研究中286 例颈部及前胸部瘢痕中仅54 例(18.88%)瘢痕有效,而以上部位常存在持续的张力刺激,再次提示高张力部位的创伤性瘢痕治疗需要包括抗张力治疗及光电治疗在内的抗瘢痕综合治疗[18]。
最后,我们通过对光电治疗后的安全性评估及患者满意度分析发现,本组患者中无严重不良反应发生;约有12%的患者有疼痛或一过性红斑发生,但能自行缓解;无水疱、色素沉着或减退等;患者满意度超过90%。
综上所述,光电技术治疗中国人群创伤性瘢痕的疗效确切,副作用轻、安全性高,在瘢痕早期开始进行光电治疗可显著提高其疗效。
