2013-2019年我国公立医院医疗费用控制效果分析
2022-04-13王秀峰秦晓强张彧飞
王秀峰,秦晓强,张彧飞
(山东省立第三医院,山东 济南 250031)
为控制卫生费用迅猛增长、缓解居民就医负担,国家采取了一系列控费措施:取消药品加成、实施基本药物制度、建立分级诊疗制度、改革医保支付方式等,使医疗费用增长势头得到一定控制,但不合理增长问题仍然存在,政府、医保和居民面临的经济负担仍较严重。为此,2015年10月27日,国家卫生计生委等五部门联合印发《关于控制公立医院医疗费用不合理增长的若干意见》[1](国卫体改发〔2015〕89号)(以下简称《控费意见》),提出21项“公立医院医疗费用控制主要监测指标”。本研究综合运用中国卫生统计年鉴中的数据,对2013-2019年公立医院医疗费用控制相关监测指标进行统计,分析2015年《控费意见》实施以来,控制公立医院医疗费用不合理增长取得的效果,为下一步工作提供参考。
1 资料与方法
1.1 资料来源
数据来自2014-2017年《中国卫生和计划生育统计年鉴》和2018-2020年《中国卫生健康统计年鉴》。
1.2 研究方法
本研究采用文献研究法,从2014-2017年《中国卫生和计划生育统计年鉴》以及2018-2020年《中国卫生健康统计年鉴》中提取数据,对相关文献进行梳理研究。参照“公立医院医疗费用控制主要监测指标”,分析2013-2019年我国公立医院监测指标的动态变化情况,了解控制医疗费用不合理增长取得的成效。
1.3 统计指标
参照《控费意见》中提出的“公立医院医疗费用控制主要监测指标”,结合数据可得性,最终确定13项监测指标进行统计分析,其中统计年鉴中个别缺失的数据采用口径相近的数据代替或不统计。
1.3.1 病人费用负担指标
门诊病人次均医药费用=医疗门诊收入/总诊疗人次数;住院病人人均医药费用=医疗住院收入/出院人数;门诊病人次均医药费用增幅=(本年度门诊病人次均医药费用-上年度门诊病人次均医药费用)/上年度门诊病人次均医药费用×100%;住院病人人均医药费用增幅=(本年度住院病人人均医药费用-上年度住院病人人均医药费用)/上年度住院病人人均医药费用×100%。
1.3.2 医院收入结构指标
门诊收入占医疗收入的比例=门诊收入/医疗收入×100%;住院收入占医疗收入的比例=住院收入/医疗收入×100%;药占比=(门诊药品收入+住院药品收入)/医疗收入×100%;检查收入占医疗收入比例=(门诊检查收入+住院检查收入)/医疗收入×100%;卫生材料收入占医疗收入比例=(门诊卫生材料收入+住院卫生材料收入)/医疗收入×100%;挂号、床位、治疗、手术和护理收入总和占医疗收入比例=(挂号收入+床位收入+治疗收入+手术收入+护理收入)/医疗收入×100%。
1.3.3 工作效率等指标
平均住院日=出院者占用总床日数/出院人数;管理费用率=管理费用/医疗业务成本×100%;资产负债率=负债总额/资产总额×100%。
2 结果
2.1 2013-2019年我国公立医院门诊病人医药费用变化情况
2013-2019年我国公立医院门诊病人次均医药费用增幅总体降低,增速放缓,2018年有回升趋势,其中三级公立医院在2015年《控费意见》实施后增幅下降尤为明显。全国公立医院门诊病人次均医药费用增幅在2015年前保持在6%以上,2016年、2017年增速分别下降至4.8%、4.3%,但2018年和2019年分别回升至5.87%和5.66%,7年间共降低1.84个百分点,其中三级公立医院门诊病人次均医药费用增幅在2013-2017年明显放缓,由2013年的6.03%下降至2017年的3.80%;二级公立医院增幅在2013-2014年略有上涨,2014年后逐步降低,2017年门诊病人次均医药费用增幅仅为3.41%,在各级公立医院中增速最缓;一级公立医院在2014-2016年增速持续上升至8.73%,2017年骤降为3.88%。由此可见,我国公立医院,尤其是二级公立医院和三级公立医院,在2013-2017年特别是《控费意见》实施后门诊病人次均医药费用增幅逐年减缓,符合“逐步降低”的指标要求,但在2018-2019年却呈现增幅回升的不良状态。见表1。

表1 我国公立医院2013-2019年门诊病人费用情况
2.2 2013-2019年我国公立医院住院病人医药费用变化情况
2013-2019年我国公立医院住院病人人均医药费用增幅总体在波动中呈下降趋势。2017年增幅为3.61%,较2013年下降3.68个百分点;2018年、2019年分别回升至4.32%和5.09%。其中三级公立医院增速亦呈现减缓趋势,尤其是2016-2018年,住院病人人均医药费用增速下降至2.00%以下,2019年增幅为2.68%;一级、二级公立医院住院病人人均医药费用增幅呈不断波动状态,二级公立医院增幅维持在4.00%左右,一级公立医院波动浮动较大。且2015年后,级别越高的公立医院住院病人人均医药费用增幅越低,可见控费政策实施后,三级医院取得效果较为明显。见表2。
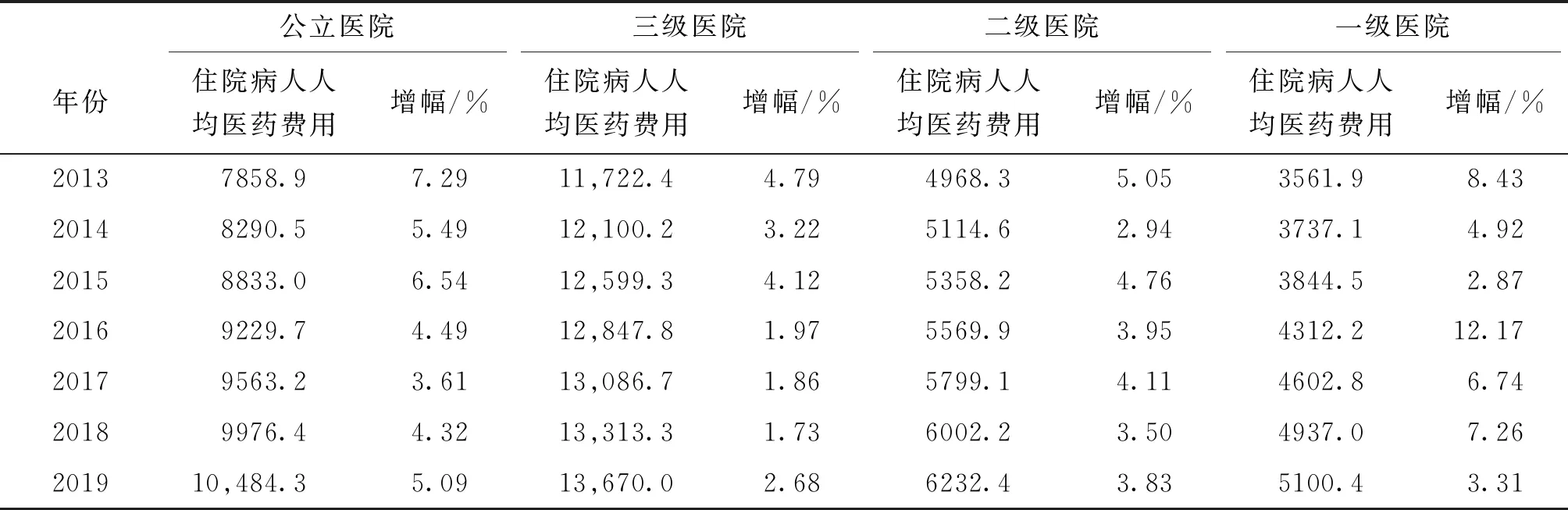
表2 我国公立医院2013-2019年住院病人费用变化情况
2.3 2013-2019年我国公立医院门急诊及住院收入占比变化情况
2013-2019年我国公立医院门急诊收入占医疗收入比例总体呈下降趋势,由34.63%下降至33.97%,同时住院收入占医疗收入比例由65.37%上升至66.03%。其中三级公立医院门急诊收入占比持续下降0.5个百分点,总体维持在33.00%左右;二级公立医院门急诊收入占比先上升后下降,维持在36.00%上下;一级公立医院占比呈波动状态,基本维持在51.00%左右。由此可见,随着医院级别的提高,门急诊收入占医疗收入比例降低,住院收入占比增加。见表3。
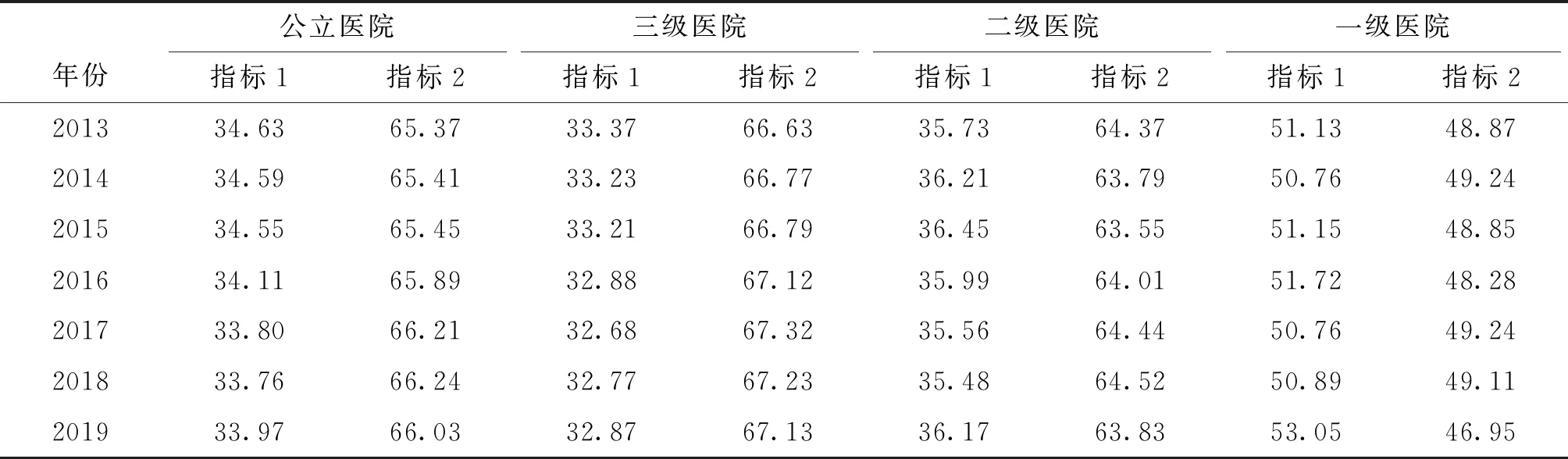
表3 我国公立医院2013-2019年门急诊及住院收入占比变化情况
2.4 2013-2019年我国公立医院各项收入占比变化情况
2013-2019年我国公立医院医疗收入中药品收入占比最大,但7年间药占比呈持续下降趋势,由43.31%降低至32.26%,尤其是2015年后降幅明显。综合分析不同级别公立医院,发现各项收入占医疗收入比例在7年间的变化趋势基本相似,即药占比逐步降低,符合控费政策指标要求。与此同时,检查收入占比、卫生材料收入占比、挂号床位等收入占比逐年上升,其中检查和卫生材料收入占比未达到政策要求的“逐步降低”标准。进一步分析公立医院中各项收入占比发现,一级公立医院药占比明显高于二、三级医院,二级公立医院检查收入占比高于一级、三级公立医院,卫生材料收入占比随医院级别升高而增加,挂号床位等占比随医院级别升高而下降。见表4。
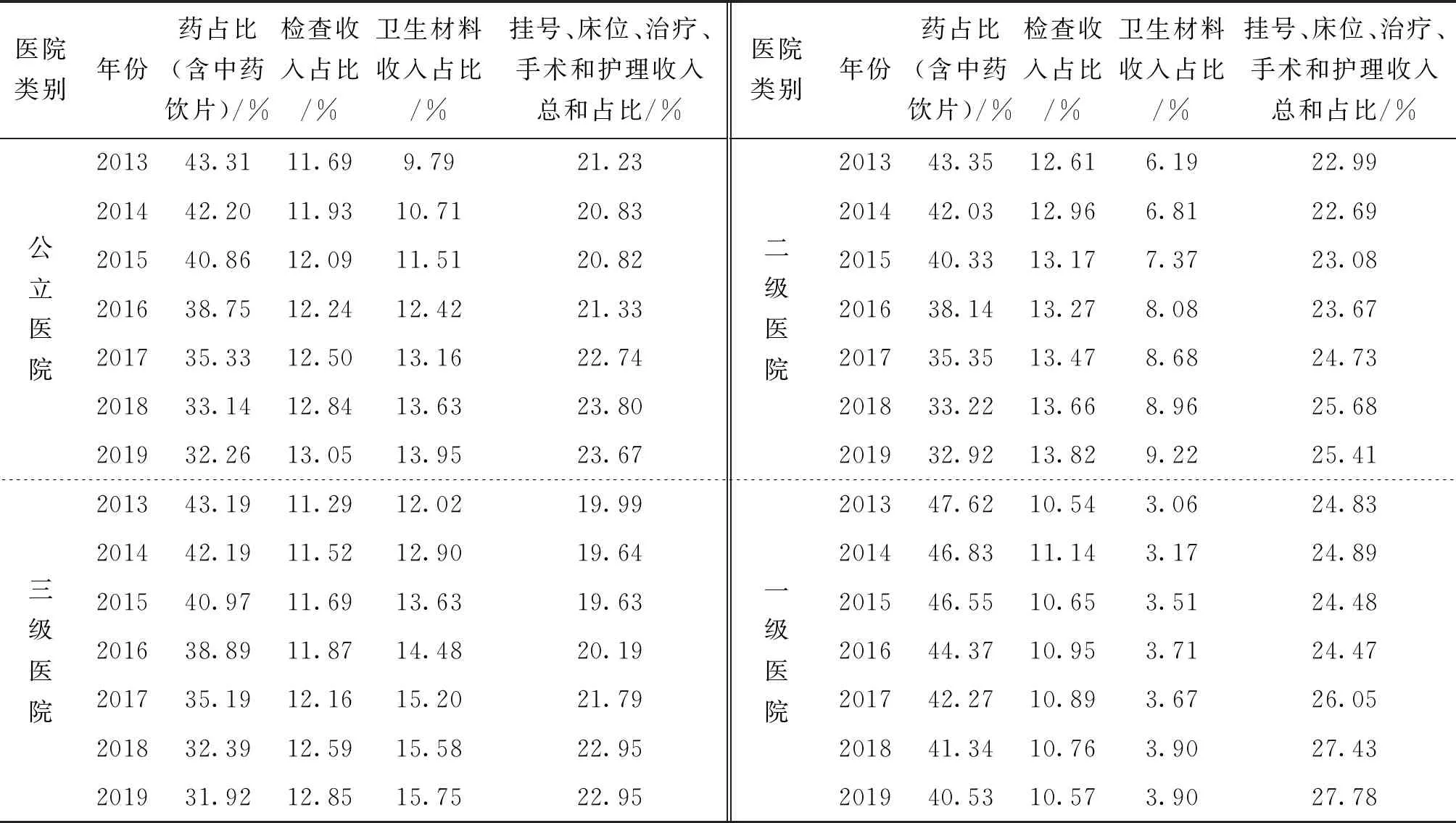
表4 我国公立医院2013-2019年各项收入占比变化情况
2.5 2013-2019年我国公立医院运行效率等变化情况
2013-2019年我国公立医院平均住院日不断减少,由10 d减少至9.1 d,其中三级公立医院降幅最为明显,共减少1.8 d;一级、二级公立医院平均住院日总体符合控费政策中“逐步降低”的指标要求。同时公立医院管理费用率在7年间持续下降4.03个百分点,2019年为10.61%,各级公立医院也达到管理费用率“逐步降低”的要求,并随着医院级别的提高,管理费用率不断下降。进一步分析公立医院的资产负债率发现总体呈现持续增加趋势,由40.5%增加至43.21%,不符合“逐步降低”的政策要求,可见公立医院的运营负担加重,面临一定的财务风险。见表5。
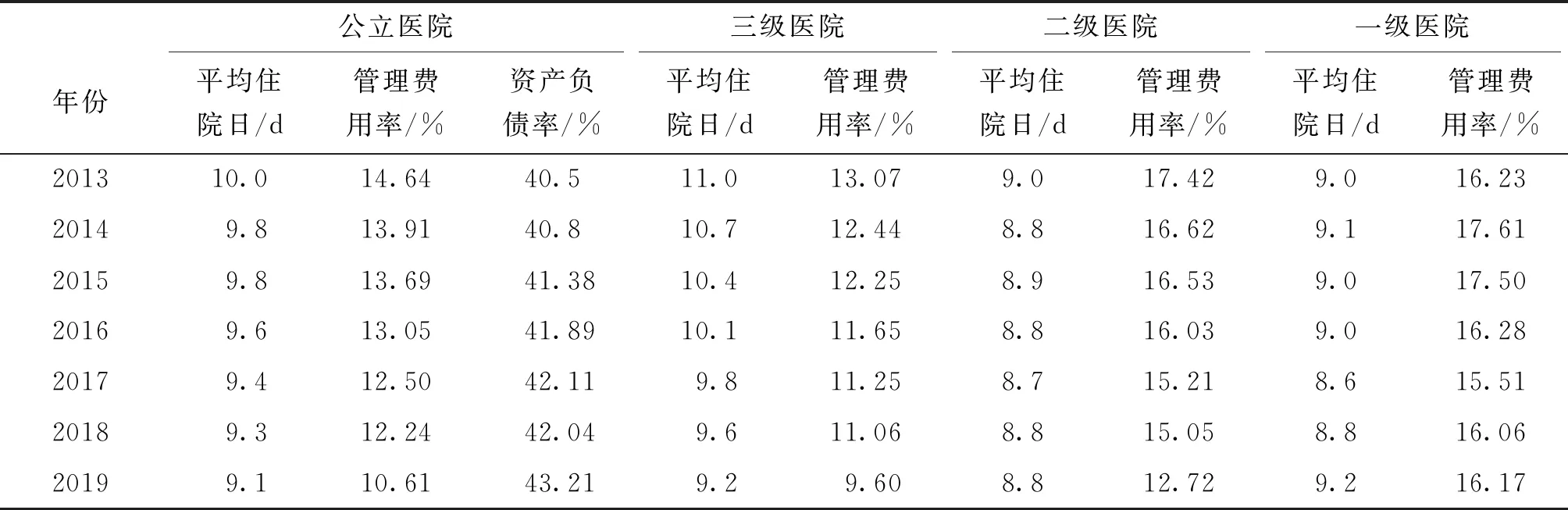
表5 我国公立医院2013-2019年平均住院日等变化情况
2.6 控费政策实施后我国公立医院各项指标总体评价
为进一步分析控费政策实施取得的成效,将2019年各指标数据与2015年进行比较,总体分析各指标与政策要求的达标情况,具体数据如表6所示。11项研究指标中,我国公立医院3项指标变化不符合政策要求,分别是检查收入占医疗收入比例、卫生材料收入占医疗收入比例和资产负债率,均有所提高,与政策要求背道而驰。分析不同级别公立医院政策实施效果,发现药占比控制、平均住院日、挂号床位等体现技术劳动的收入占比,三级公立医院的成效好于二级、一级公立医院,但检查收入占比、卫生材料收入占比、管理费用率3个指标的效果弱于一级、二级公立医院。

表6 我国公立医院控费政策实施前后各项指标变化情况
3 讨论与建议
3.1 控费政策取得一定效果,公立医院医药费用增速减缓、服务效率提高
2015年国家卫生计生委等五部门联合印发《关于控制公立医院医疗费用不合理增长的若干意见》后,各省市纷纷采取一系列举措,控制医疗费用的不合理增长[2]。本研究选取的监测指标中,大多数指标变化情况符合政策要求,尤其是控制医疗费用增长和提高服务效率方面,成效显著。2013-2017年我国公立医院门诊病人次均医药费用和住院病人人均医药费用增幅不断下降,特别是2015年后增速明显放缓,公立医院门诊病人次均医药费用增幅4.30%,住院病人增幅3.61%,取得良好控费效果,一定程度缓解患者看病贵问题,但是在2018年次均医药费用增幅呈现回升趋势,控费效果反弹。另一方面控费政策实施后公立医院的平均住院日、管理费用率明显下降,反映医院的服务效率和管理效率进一步提升,卫生资源得以充分利用,成本控制效果较好,管理水平提升,尤其是三级公立医院,管理费用率仅占11.06%。
公立医院控费政策实施4年来虽取得明显效果,但是2018年费用增幅指标的反弹提示需关注政策效应的持续性,避免出现短期效果明显、长期效果不足的现象。因此卫生行政部门在进行医疗费用监测的基础上,严格加强对医院和医生的考核问责,将卫生费用控制情况作为公立医院等级评审、大型医疗设备配置、院长任期考核的重要依据[3]。同时医疗卫生机构要积极推进医保支付方式改革,发挥其经济杠杆作用[4];构建分级诊疗制度,实现优质资源的合理流动等综合举措,有效控制医疗费用,缓解患者医药负担。
3.2 以药补医机制有所改善,但收入结构仍需优化
《控费意见》中提出要“破除以药补医机制,理顺医疗服务价格”,本研究发现近几年公立医院药占比出现明显下降,2019年为32.26%(未剔除中药饮片),以药补医机制有所扭转,其他相关研究也有同样证明[5-8]。与此同时,检查收入占比和卫生材料收入占比不降反增,治疗、手术、护理等收入有小幅度增加,由此可见为弥补取消药品加成的损失,我国公立医院的收入结构逐渐向检查和卫生材料收入倾斜,形成新的增长点,而未真正体现医务人员技术劳动价值,这种收入结构的转变并不符合我国控制医疗费用不合理增长和推进公立医院改革的初衷,既不能切实缓解患者的医药负担,也不能充分调动医务人员的工作积极性。同时本研究发现我国公立医院的门诊收入占比普遍下降,住院收入占比上升,分析原因主要与各项收入的结构变动有关,门诊收入主要以药品收入和检查收入为主,技术劳动收入相对较少,而药占比的明显下降及护理、治疗、手术等技术收入的上升,影响门诊医疗收入。
为进一步优化公立医院收入结构,要坚持“总量控制、结构调整、有升有降、逐步到位”的原则,积极探索推进药品集中采购机制,进一步规范药品流通秩序,降低患者医药负担;同时要加强对检查收入、卫生材料收入的管控,实施高值医用耗材阳光采购,逐步实施卫生材料零加成政策,将卫生材料收支相关指标纳入绩效考核,从而留出空间用于调整体现医务人员技术劳动价值的治疗、手术、护理等费用。完善激励约束机制,薪酬制度、绩效考核等综合改革,提高医务人员收入水平,规范诊疗行为[9-11],一定程度上缓解大处方、大检查等不良行为。
3.3 我国公立医院债务负担加重,面临财务风险
本研究发现,公立医院的资产负债率不断上升,2019年为43.21%,有研究表明,资产负债率相对合理的标准应为30%~35%,超过40%就可能会出现财务风险[12,13]。过高的资产负债率不仅会降低医院的再筹资能力,而且会导致公立医院出现趋利行为[14],违背公益性。分析公立医院资产负债率上升、债务负担加重的原因,认为一方面主要是在国家取消药品加成及实施控费政策的背景下,作为医疗收入主要来源的药品收入大幅降低,同时由于政府的财政补偿机制不完善,资金到位不及时、不足额等原因导致,相关研究表明,政府财政补助不足增加了医院的财政困难[15];另一方面由于大部分公立医院致力于扩大规模,增加医院床位数,导致运营成本增加,债务负担进一步加重。
针对我国公立医院的财务风险,医疗机构要进一步加强内部成本的核算与控制,强化财务精细化管理,降低管理费用率,提高内部运行效率,节约运营成本。第一,政府要加大卫生服务支出,建立一套科学的公立医院补偿机制[16,17],合理制定补偿标准,并将专项补助列入财政预算,缓解公立医院的债务风险;第二,要引导公立医院由“重规模”向“重质量”方向发展,严格控制建设标准,严禁公立医院举债建设[18],明确各级公立医院的功能定位[19],积极推进医联体建设和分级诊疗,维护公立医院的公益性质。
