腹带加压预防腹膜透析置管术后患者隧道口出血、促进出口愈合的价值
2022-04-11黄剑明
黄剑明
(河源市紫金县人民医院 肾内科,广东 河源 517400)
0 引言
腹膜透析充分利用半渗透性腹膜的物质弥散作用有效清除肾脏受损患者体内毒性代谢产物,而合理建立腹膜透析通路是保障腹透质量的重要条件[1]。由于腹膜透析置管效果会受到置管点所处位置、导管固定情况等因素影响,因此部分患者会因置管不当而出现出口肌肤红肿、炎症或腹膜炎等并发症;基于此,及时防治以上并发症的发生对于提高腹膜透析质量有重要意义[2]。研究指出[3],腹带加压可为腹膜透析导管正常引流提供外部支持;为研究此防护措施在预防腹膜透析术后患者隧道口出血、出口愈合情况的影响,本研究纳入62例需行腹膜透析置管术治疗的患者,分别对其施以常规术后管理及腹带加压干预,观察干预效果后现作如下报告。
1 资料与方法
1.1 一般资料
选择2017年2月-2021年5月在本院接受腹膜透析置管术治疗的62例患者作为研究对象,依据其入院时间将2017年2月-2019年3月入院的31例患者纳入对照组,将2019年4月-2021年5月入院的31例患者纳入观察组。对照组男13例,女18例;年龄为23~68岁,平均(46.28±8.41)岁;透析前尿量为1005~2235mL,平均(1563.20±472.10)mL。观察组男11例,女20例;年龄为25~68岁,平均(46.45±8.30)岁;透析前尿量为1004~2241mL,平均(1574.10±464.84)mL。组间资料差异无统计学意义(P>0.05),此研究已通过医学伦理委员会审批,两组患者及其家属已签署知情同意书。
1.2 纳入及排除标准
纳入标准:符合《腹膜透析相关感染治疗指南(2010年修订版)》中腹膜透析置管术指征[4],原发病症为各种原因所致肾脏功能衰竭或急性药物中毒。排除标准:①合并严重腹腔感染、腹膜粘连或纤维化;②腹腔存在局限性炎症病灶,经腹膜透析可致炎症扩散者;③合并未修复的椎间盘疾病、肠梗阻、腹部疝、巨大多囊肾、腹腔内恶性肿瘤。
1.3 方法
两组患者均在经皮穿刺腹膜透析置管术,腹透管置入患处直肠窝后经操作孔穿出,使用隧道针向上牵引腹透管5cm以建立皮下引流通道,后外接短管,确认术区无活动性出血迹象即行常规缝合。
对照组术后仅对腹膜透析置管部位行常规换药处理,每次换药时注意观察腹部伤口有无红肿、脓性分泌物产生,采用碘伏对隧道口及周围肌肤进行消毒,更换敷料后使用胶布加以固定。
观察组术后采用腹带(武汉市艾尼医疗器械有限责任公司,鄂汉药监械(准)字2005第1260032号)对腹部进行加压包扎,根据患者腰围选择适宜尺寸的腹带,注意沿腹膜透析导管及外接短管走向合理调节腹带松紧度,每周予以500mL+1.5%低钙腹透液冲洗腹腔,若导管出现引流不畅迹象则予以肝素抗凝或透析后予以肝素封管。每次更换时先明确腹带开口侧位置,注意手法轻柔以免过度牵拉导管。若腹带上沾染血迹或分泌物,需及时卸下清洗消毒后暴晒晾干。
1.4 观察指标
①出口愈合情况:对比两组腹部伤口拆线时间及干预后15d的ISPD出口评分系统得分。ISPD出口评分系统对出口处肌肤脓肿、充血、疼痛、痂皮形成及引流物引出情况进行评估以形成出口愈合情况评价结果,依据愈合情况可分为0分(无脓肿、充血、疼痛、痂皮及引流物)、1分(仅出口出现脓肿且范围直径<0.5cm,痂皮形成及充血区域直径<0.5cm,仅出现轻微疼痛,引出浆液性引流物)、2分(出口脓肿范围直径超过0.5cm或脓肿累及隧道,痂皮形成及充血区域直径>0.5cm,出现明显疼痛感,引出脓性分泌物)3个等级[5];②记录两组术后腹部伤口出血率及干预期间患者发生管周渗漏、出口红肿、隧道炎的概率。
1.5 统计学分析
采用SPSS 22.0统计学软件对此次研究数据进行分析,使用t检验计量资料(),使用x2检验计数资料[n(%)],若检验结果为P<0.05则差异具有统计学意义。
2 结果
2.1 两组出口愈合情况
观察组术后腹部伤口拆线时间较对照组短,ISPD出口评分系统得分低于对照组(P<0.05),见表1。
表1 两组出口愈合情况()
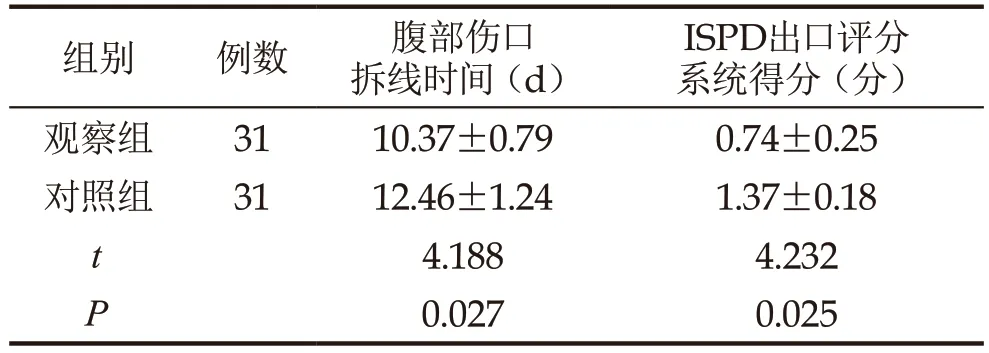
表1 两组出口愈合情况()
2.2 两组术后腹部伤口出血率及相关并发症发生率比较
观察组术后腹部伤口出血率及相关并发症发生率均低于对照组(P<0.05),见表2。

表2 两组术后腹部伤口出血率及相关并发症发生率比较[n(%)]
3 讨论
多数采取腹膜透析治疗的患者需终身依靠此疗法维持生理功能正常运转,而腹膜透析导管的固定情况直接影响腹膜透析出口愈合质量;若导管固定不良导致导管出口处肌肤受损、破溃,则会导致凝固酶阴性葡萄球菌、大肠埃希菌等腹膜透析感染相关病原菌活性持续增强,进而加重患者腹部不适感并延长住院治疗时间,影响其生存质量[6]。对此,合理选择腹膜透析置管术后干预措施可为患者出口愈合质量的提升、生存情况的改善产生积极作用。
本研究中,观察组经腹带加压干预后,与未采用腹带加压的对照组相比,其腹部伤口出血及相关并发症控制情况较好,提示腹带加压可降低腹膜透析置管术后患者发生隧道口出血的可能性,同时减少相关并发症的发生。腹膜透析置管术中的机械性操作会导致切口处局部肌肉组织失去张力、止血难度上升[7]。常规换药虽能够减少分泌物或毒性物质对创口细胞组织功能恢复的影响,但难以促使伤口部位肌肉组织形成张力,或加剧出血。此外,腹膜透析期间机体会流失大量蛋白质,而蛋白质析出或对引流通畅度产生一定影响,表现为不同程度的脓性引流液渗出;而且不同体型患者翻身活动时肌肉活动走向不一,依据患者的体型特征给予针对性加压制动可在保证引流顺畅、减少炎性物质残留从而促进引流液转清的同时进一步强化止血效果,避免全身水肿症状消退对加压效果的影响[8]。根据患者腰围选择尺寸合适的腹带对腹部创口进行加压处理,可顺应伤口周围组织解剖结构,形成伤口组织外固定屏障[9]。根据体型调节腹带松紧程度,配合肝素抗凝,可避免患者因局部肌肉受到过度挤压而影响置管效果、诱发额外牵拉性损伤的情况;同时利用肝素对蛋白质凝块的溶解作用确保引流通畅,稳定置管术后患者血流动力学的同时清除残留溶质,达到良好的止血效果[10]。常规包扎止血效果会受到操作者固定方法影响,若固定不良导致隧道口渗液经间隙处溢出,则会影响置管效果。腹带加压所产生的均匀压力可有效避免因固定不良所致隧道口渗液溢出的情况,降低管周渗漏或感染的发生率。
本研究中,观察组经腹带加压干预后,其腹部伤口愈合情况得以显著改善,提示该干预方式可为腹膜透析置管术后患者腹部伤口的愈合产生积极作用。腹部手术切口感染因素相关研究指出[11],术后切口感染因素可分为患者自身疾病因素以及医源性因素,其中医源性因素以手术操作、无效腔、皮下血肿等为主,而采用持续引流的方式可吸净创面积液并抑制无效腔形成。基于此,积极提升腹膜透析引流质量对于腹部创口的恢复具有重要意义。腹膜透析液引流不畅伴引流液浑浊较易引发腹膜炎,引流部位血液阻滞或导致脂质沉积而形成血栓,加速局部细胞凋亡;除了引流状态以外,导管脱落所致有害物质渗出可能是引发急性炎症的重要因素[12]。基于此,采取有效措施避免以上不良因素的影响可减少一系列腹膜置管并发症的发生。常规的包扎止血较易因固定不良而在伤口内部形成潜在腔隙,促使局部组织产生血肿;腹带加压顺应人体腰腹解剖结构、均匀施压等特征可为潜在腔隙的形成起到显著的抑制作用,减少腹部伤口脓肿、充血等症状的发生,减少伤口处炎性分泌物对出口细胞组织的影响,从而加速出口愈合[13-14]。在腹带加压包扎的影响下,腹部切口周围组织腔隙得以充填;顺应人体结构所形成的外固定屏障可消除呼吸、肢体活动所产生的剪切力,为腹部伤口创造良好的恢复环境,促进受创组织新生[15]。在此基础上配合低钙腹透液在保证机体血钙稳定的同时重建钙离子摄取通路,可有效防止血管钙化,改善腹膜透析患者血流动力学,促进腹部伤口愈合[16]。
综上所述,需行腹膜透析置管术治疗的患者采用腹带加压可有效预防隧道口出血的产生,同时促进腹部伤口愈合。
