股前外侧穿支皮瓣修复软组织恶性肿瘤切除术后创面缺损
2022-04-01任洪军李斌赵占卫
任洪军,李斌,赵占卫
(1.北京水利医院 手外科,北京 100036;2.北京积水潭医院 手外科,北京 100035)
软组织恶性肿瘤虽属于临床上发病率较低的一种恶性肿瘤,其常见肿瘤类型主要包括皮肤鳞状细胞癌、皮肤恶性黑色素瘤、上皮样肉瘤、滑膜肉瘤以及透明细胞肉瘤等,但目前临床上往往需要采取手术切除肿瘤原发病灶及其周围1~3 cm皮肤、皮下组织,包括肌腱甚至骨膜等组织进行治疗。切除后常导致软组织缺损,并且无法直接闭合创面,需要进行皮瓣转移覆盖手术进行进一步的修复治疗[1]。股前外侧穿支皮瓣作为临床上皮瓣的常规选择供区,该区域皮瓣可选择面积大、弹性好、血管蒂解剖相对恒定、蒂长且管径粗、血供充分,有利于创面修复,且皮瓣切除后基本不影响下肢功能,易于被患者接受[2]。该皮瓣又可根据自身供血方式可分为带蒂皮瓣和游离皮瓣[3]。以往临床研究数据报道游离皮瓣移植手术成功率可达90%~95%,带蒂皮瓣因不吻合血管,很少出现坏死,但目前临床上对于骨与软组织恶性肿瘤切除后创面缺损覆盖选择何种皮瓣尚未达成统一共识,也未形成统一标准[4]。为进一步探讨上述两种皮瓣的临床疗效,本研究将以我院骨与软组织恶性肿瘤切除后创面缺损患者为研究对象,现将研究结果报道如下。
1 资料与方法
1.1 一般资料
选取我院于2017年1月-2020年12月收治的20例软组织恶性肿瘤切除术后创面缺损患者为研究对象,根据皮瓣手术方式分为股前外侧穿支游离皮瓣组(14例)和股前外侧穿支带蒂皮瓣组(6例)。肿瘤类型包括皮肤恶性黑色素瘤、皮肤鳞状细胞癌、隆突性皮肤纤维肉瘤、透明细胞肉瘤、未分化多形性肉瘤,分别有3例、4例、2例、6例和5例。两组患者性别、年龄、肿瘤类型以及肿瘤分期差异均无统计学意义(P>0.05)。所有患者均签署知情同意书。
纳入标准:⑴所有患者均经病理活检诊断为软组织恶性肿瘤[5];⑵患者均行CT或MRI等检查并进行肿瘤评估,且均接受计划的肿瘤广泛切除术;⑶所有患者均在切除术后进行皮瓣修复治疗;⑷签署知情同意书。
排除标准:⑴已出现肿瘤远处扩散和转移;⑵恶性肿瘤对神经或大血管产生浸润或严重压迫;⑶合并严重心、肝、脾、肺、肾等脏器功能障碍或其他部位恶性肿瘤;⑷经评估确认无法耐受手术治疗;⑸存在皮瓣切取和移植困难。
1.2 手术方法
原发病灶处理:术前根据影像学检查及活检病理结果设计切除范围,术中由肿瘤专科医师按术前设计实施肿瘤广泛切除,多点冰冻病理确定切缘阴性。切除手术完成后由显微外科医师根据创面情况进行皮瓣的重建修复。
游离皮瓣组:采取游离股前外侧穿支皮瓣修复治疗,术前使用多普勒超声确定穿支位置,根据患者肿瘤切除后皮肤缺损面积确定股前外侧穿支皮瓣切取面积;常规切取皮瓣,根据受区情况游离充分长度的血管蒂,确认皮瓣血供满意后,完成供区的皮瓣切取,并对供区进行直接缝合或植皮覆盖。将切取的皮瓣植入受区皮肤缺损处并进行缝合,显微镜下吻合动静脉,术毕观察血运30 min。术后给予常规卧床制动、抗感染、解痉、抗凝治疗。
带蒂皮瓣组:采取股前外侧带蒂皮瓣修复治疗,术前使用多普勒超声确定穿支位置,根据患者肿瘤切除术后皮肤缺损面积确定股前外侧皮瓣切取面积;常规切取皮瓣,顺行转位时,向近端显露旋股外侧动脉降支至其起始部位并作为旋转轴点,逆行转位时,向远端游离旋股外侧动脉降支至足够长度,进行夹闭实验,确认仅蒂部供血时皮瓣周缘渗血表现活跃后对皮瓣进行明道转移,再次观察皮瓣周缘血运无障碍后间断缝合,放置引流管。对供区进行切口一期缝合或植皮,术毕观察血运30 min,给予常规抗感染治疗(图1-6)。
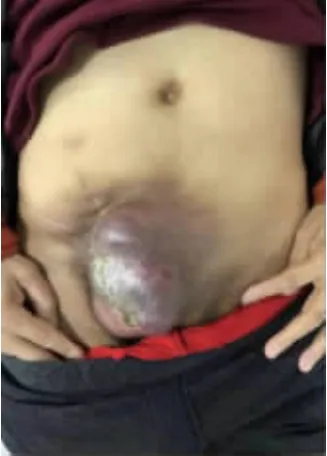
图1 腹部恶性肿瘤

图2 肿瘤切除术后,皮瓣设计
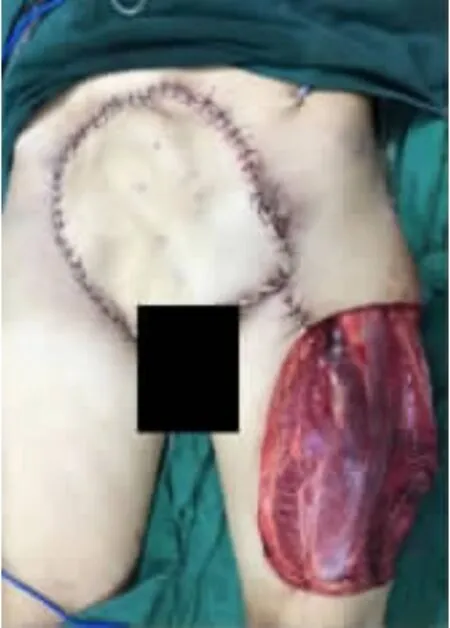
图3 股前外侧穿支皮瓣带蒂转移修复
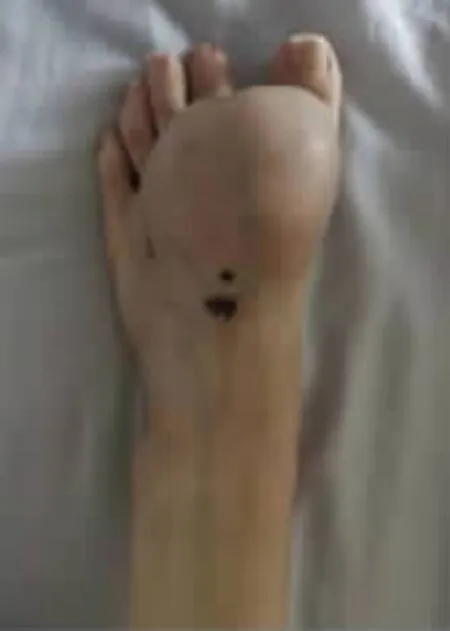
图4 左足背恶性肿瘤
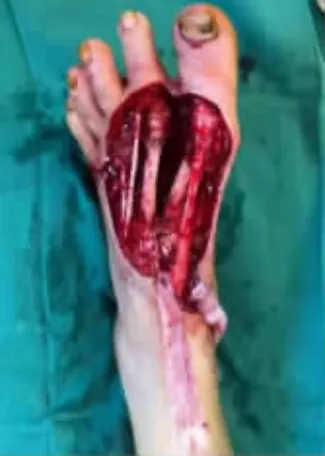
图5 肿瘤切除术后,足背软组织缺损

图6 股前外侧穿着皮瓣游离移植修复
1.3 观察指标及评价标准
⑴比较两组围术期情况:包括手术时长、皮瓣切取面积以及皮瓣愈合时间。
⑵比较两组术后临床疗效:术后6个月对两组进行随访,记录所有患者皮瓣颜色、质地和成活情况,分为优、良、差[6]。其中优:受区皮瓣全部成活且受区外形和功能均恢复良好;良:受区皮瓣与周围皮肤存在较小差异,且经换药处理后一期愈合,受区外形和功能明显好转;差:部分皮瓣坏死,且皮瓣与周围皮肤颜色质地有明显差异。临床效果:优良率%=(优+良)例数/总例数×100%。
⑶记录并比较两组术后并发症发生情况:包括血肿、感染、皮肤坏死以及静脉回流障碍等。
⑷记录并比较两组术后供区恢复情况:包括术后并发症发生情况以及术后6个月功能恢复情况。
1.4 统计学方法
采用SPSS 19.0软件进行统计学分析。计量资料用均数±标准差(±s)表示,采用t检验;计数资料用(n,%)表示,采用Fisher确切概率法检验;P<0.05表示差异具有统计学意义。
2 结果
2.1 两组围术期情况比较
本组带蒂皮瓣组手术时长显著少于游离皮瓣组(P<0.05),但两组皮瓣愈合时间差异无统计学意义(表 1,P>0.05)。
表1 两组围术期情况比较(±s)
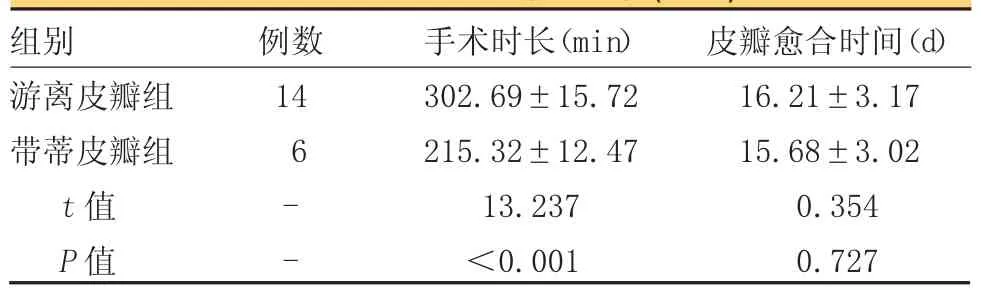
表1 两组围术期情况比较(±s)
组别 例数 手术时长(min) 皮瓣愈合时间(d)游离皮瓣组 14 302.69±15.72 16.21±3.17带蒂皮瓣组 6 215.32±12.47 15.68±3.02 t值 - 13.237 0.354 P值 - <0.001 0.727
2.2 两组临床疗效比较
术后随访6个月,游离皮瓣组一次性皮瓣移植成活率为 100.00%(14/14)与带蒂皮瓣组 100%(6/6)相同(表 2,P>0.05)。
表2 两组临床疗效比较(±s)
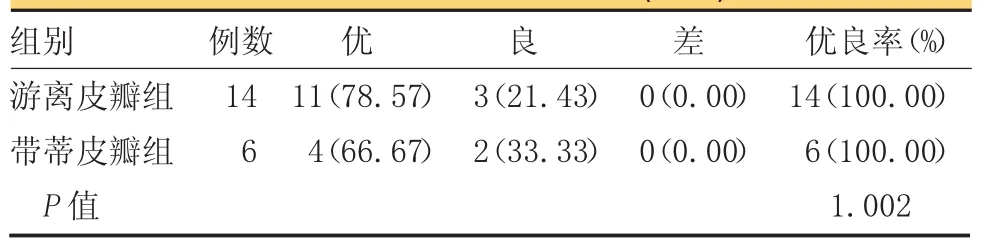
表2 两组临床疗效比较(±s)
组别 例数 优 良 差 优良率(%)游离皮瓣组 14 11(78.57) 3(21.43) 0(0.00) 14(100.00)带蒂皮瓣组 6 4(66.67) 2(33.33) 0(0.00) 6(100.00)P值 1.002
2.3 两组术后并发症比较
带蒂皮瓣组术后发生1例静脉回流障碍,游离皮瓣组无明显术后并发症发生,但差异对比无统计学意义(表3,P>0.05)。

表3 两组术后并发症比较(n,%)
2.4 术后供区恢复情况比较
两组股前外侧区均完成I期愈合,未出现明显并发症,经1~3周换药处理后伤口逐渐愈合。术后随访6个月,两组供区的股前外侧区下肢均可正常负重行走,未出现任何功能障碍。
3 讨论
股前外侧皮瓣移植已被临床广泛应用于上下肢、会阴、腹部以及头面部的皮肤软组织缺损覆盖和修复治疗,且取得了满意的临床疗效,主要与股前外侧穿支皮瓣具有切取面积大、血管蒂长、血管直径大、解剖结构清晰导致解剖变异可控等优势密切相关。同时,股前外侧皮瓣定位方便、分型明确,非常有利于受区的血管吻合,静脉回流性佳,进而可以有效促进皮瓣愈合[7]。除此之外,供区位于大腿位置,具有较强的隐蔽性,术后对供区的美观影响程度较小,且不需要进行二次植皮即可短时间内恢复供区的感觉和功能[8]。目前临床上对于游离或带蒂皮瓣的选择仍无统一标准,不同皮瓣技术对不同患者术后功能的恢复情况也存在不同差异,因此探讨合理的供区皮瓣选择具有重要意义。
皮瓣安全性方面,普遍认为带蒂皮瓣安全性要高于游离皮瓣,游离皮瓣约5%的坏死率被众多经验丰富的显微外科医师所接受。本研究中两组病例皮瓣成活率均达到100%,可能与病例数较少有关,同时也在一定程度说明,在熟练的血管吻合技术、严密的术后监护等措施保障下,血管的吻合并不会造成皮瓣成活率的显著变化。
带蒂皮瓣修复过程中皮瓣蒂部一般较为宽大,皮瓣旋转调节具有一定难度,故容易导致供区皮瓣与受区无法低张力缝合,进而影响缺损部位的血运重建效果和皮瓣成活率,特别是在逆行转移时,容易发生静脉回流障碍、皮肤坏死等并发症[9],本研究中有一例带蒂皮瓣术后出现了静脉回流障碍,经过保守治疗有所好转。
手术时间方面,游离皮瓣和带蒂皮瓣在前期的设计和血管显露方面操作基本一致,而游离皮瓣增加了血管吻合的步骤,手术时间较带蒂皮瓣更长,本研究也证实了这一点。但手术时长的增加并未导致并发症的增加。两组患者股前外侧供区均完成I期愈合,未出现明显并发症,经1~3周换药处理后伤口基本完全愈合。术后随访6个月,两组供区的股前外侧区下肢均可正常负重行走,未出现任何功能障碍。说明股前外侧穿支皮瓣作为一种供区选择较佳的皮瓣,可以有效覆盖骨与软组织恶性肿瘤切除术后的创面,整体修复效果较佳,且不会影响供区的感觉和功能。由于在切取过程中保留了大腿的主要血管和股神经及股外侧肌,更易于术后恢复[10]。
但在手术过程中,不管采用何种皮瓣修复技术,应注意术前充分进行受区处理,并需要利用多普勒血流探测仪对供区皮瓣的穿支血管位置进行确定,手术过程中应严格按照显微外科操作技术进行皮瓣移植;手术结束后应密切关注患者受区皮瓣的血运重建和血运恢复情况,对于术后出现的并发症进行及时对症处理,以控制并发症严重程度和提高皮瓣成活率[11]。本研究证实,游离皮瓣和带蒂皮瓣只要可以合理覆盖创面,且供区瘢痕保持尽可能小且隐蔽,均属于合理的皮瓣设计。然而,有些部位的皮肤软组织缺损是无法通过带蒂皮瓣进行修复的,在应用广泛性方面,带蒂皮瓣是要远低于游离皮瓣的,在皮瓣技术选择时,应对患者受区病变和创面缺损情况进行充分评估,综合考虑选择合理的皮瓣设计。
综上,股前外侧游离穿支皮瓣和带蒂皮瓣均可修复软组织恶性肿瘤切除术后创面缺损,成活率高,并发症率低,临床疗效满意。但在应用广泛性方面,游离皮瓣优于带蒂皮瓣。
