颅内压检测及血清HSP70、S100B水平对高血压性脑出血患者预后的预测价值
2022-03-31吴佩涛陈艳艳王少兵
吴佩涛,杨 学,许 州,陈艳艳,王少兵
(1武汉市普仁医院神经外科,2湖北省人民医院神经外科,3武汉市普仁医院心胸外科,4湖北省中西医结合医院神经外科,武汉 430000)
高血压是我国最常见的慢性疾病,也是导致心脑血管病最主要的危险因素[1]。长期的高血压可损伤血管内皮功能,加速动脉粥样硬化的发展,并增加血管壁的脆性,引起多种并发症,而高血压性脑出血(hypertensive intracerebral hemorrhage,HIH)是其最严重的并发症之一[2]。随着医疗水平的进步,手术及非手术治疗技术不断更新,对HIH 的救治水平提高,病死率有所下降,但多数患者仍遗留有不同程度的神经功能障碍,对生活质量造成严重影响。因此,了解影响HIH 患者预后的相关因素,预先制定有效的治疗管理措施具有重要意义。脑出血后的血肿及细胞水肿造成的颅内压(intracranial pressure,ICP)升高可诱发低灌注压,进一步加重脑损伤,增加致死、致残风险,因此通过了解患者的颅内压水平变化对于病情评价及预后评价有重要作用[3]。有研究显示[4-5],热休克蛋白70(heat shock proteins 70,HSP70)、S100B蛋白在HIH 患者中有异常变化,参与脑损伤的病理改变过程,但其是否可有效对预后做出评估仍未明确。本研究以2018年1月-2020年1月实施手术治疗的82 例HIH 患者为例,探讨颅内压检测及血清HSP70、S100B 水平对预后的预测价值,为临床治疗提供参考。
1 资料与方法
1.1 临床资料选取2018年1月-2020年1月实施手术治疗的82 例HIH 患者。纳入标准:(1)符合《中国脑出血诊治指南(2014)》[6]中对HIH 诊断标准,且经头颅CT 明确诊断;(2)发病至入院时间≤48 h,为首次自发性脑出血;(3)具有手术治疗指征:①基底节出血,②中等量出血(壳核出血>30 mL,丘脑出血>15 mL);③小脑出血。排除标准:(1)存在凝血功能障碍者;(2)伴有脑外伤、脑部肿瘤、脑部血管畸形及其他脑部病变者;(3)既往糖尿病、自身免疫性疾病、急慢性感染及继发性高血压史。82 例患者中男性45 例,女性37 例;患者年龄41~75 岁,平均(62.06±8.45)岁;高血压病程5~18年,平均(9.50±3.12)年。
1.2 方法
1.2.1 手术方法及颅内压监测 开颅血肿清除术:患者均在全身麻醉下行血肿清除术,术前CT 三维立体定位确定血肿位置,选择合适入路,行小骨窗血肿清除术,做6~8 cm 切口,依次切开头皮、皮下、帽状腱膜、骨膜,显露颅骨,磨钻骨孔,做直径约4 cm 骨窗,悬吊后硬脑膜后切开,显微镜下进行负压血肿抽吸,血肿清除大部分后止血至冲洗澄清,止血纱布贴敷血肿腔壁,血肿腔留置引流管,非术区功能区置入颅内压检测仪。微创血肿清除术:确定穿刺点后清理术区头皮,常规消毒后局麻,以YL-1 型穿刺针在电钻驱动下穿过颅脑及硬脑膜,替换穿刺针针芯,插入血肿针芯后连接注射器缓慢抽吸大部分血肿,后留置血肿引流管,连接颅内压监护仪。两种手术方式均采用光纤传感颅内压监测仪行ICP 动态监测,术中将光纤探头置于骨窗边缘至脑实质或脑室,深度约为2 cm,经导线将探头引出,连接压力传感器和监护仪,持续监测测至颅内压稳定或死亡,本组患者最长监测7 d,最短监测5 d,记录监测期间颅内压的平均值。
1.2.2 血清HSP70、S100B 水平检测 术后24 h 抽取患者外周静脉血4 mL 置于EDTA-K2 抗凝试管中,1 500 r/min 离心20 min(4℃),收集上层血清,使用酶联免疫吸附法检测HSP70、S100B 水平,试剂盒为美国R&D公司生产。
1.2.3 预后判断 术后28 d 以格拉斯哥预后评分(Glasgow Outcome Scale,GOS)[7]进行预后评价,GOS评分范围为1~5 分,1 分为死亡,2 分为植物生存,3分为重度残疾;4 分为轻度残疾,5 分为恢复良好,以GOS评分≤3分为预后不良,否则为预后良好。
1.2.4 资料收集 记录患者术后ICP 监测平均值、术后24 h 血清HSP70、S100B 水平及其他可能影响预后的一般资料,包括性别、年龄、高血压病程、吸烟史、饮酒史、合并症、入院时格拉斯哥昏迷指数评分(Glasgow Coma Scale,GCS)、出血量、出血部位、出血至入院时间、手术方式、脑疝、中线移位、术后24 h 平均动脉压(mean arterial pressure,MAP)、颅内感染。
1.3 统计学分析采用SPSS20.0 统计学软件进行数据处理与分析,计量资料以均数±标准差()表示,数据比较采用独立样本t检验;计数资料以例(%)表示,数据比较采用χ2检验。以多因素Logistic回归分析评价HIH 患者预后不良的危险因素,并计算危险因素比值比(odds ratio,OR)、95%可信区间(confidence interval,CI)。以受试者工作特征曲线(receiver operating characteristic curve,ROC)评 价ICP、血 清HSP70、S100B 水平对HIH 患者预后的预测价值,计算曲线下面积(area under curve,AUC)。P<0.05表示差异有统计学意义。
2 结果
2.1 预后结果统计术后28 d,82 例患者中有24 例GCS 评分≤3 分,纳入预后不良组,余58 例患者纳入预后良好组。
2.2 单因素分析影响HIH 患者预后不良的相关因素预后不良组入院时GCS 评分低于预后良好组,出血量、术后ICP、术后24 h 血清HSP70 及S100B 水平高于预后良好组,脑疝、中线移位占比高于预后良好组,差异有统计学意义(P<0.05),两组年龄、手术方式比较,差异无统计学意义(P>0.05),见表1。

表1 单因素分析影响HIH患者预后不良的相关因素
2.3 多因素Logistic回归分析评价影响HIH 患者预后不良的危险因素单因素分析中有统计学差异的因素为自变量,出现预后不良为因变量,入院时GCS 评分、出血量、术后ICP、术后24 h 血清HSP70 及S100B水平为连续性变量,脑疝、中线移位为二分类变量,进行赋值后纳入Logistic回归分析,结果显示入院时GCS评分、术后ICP、术后24 h血清HSP70与S100B水平及脑疝均是影响HIH 患者预后不良的独立危险因素(P<0.05)。见表2。
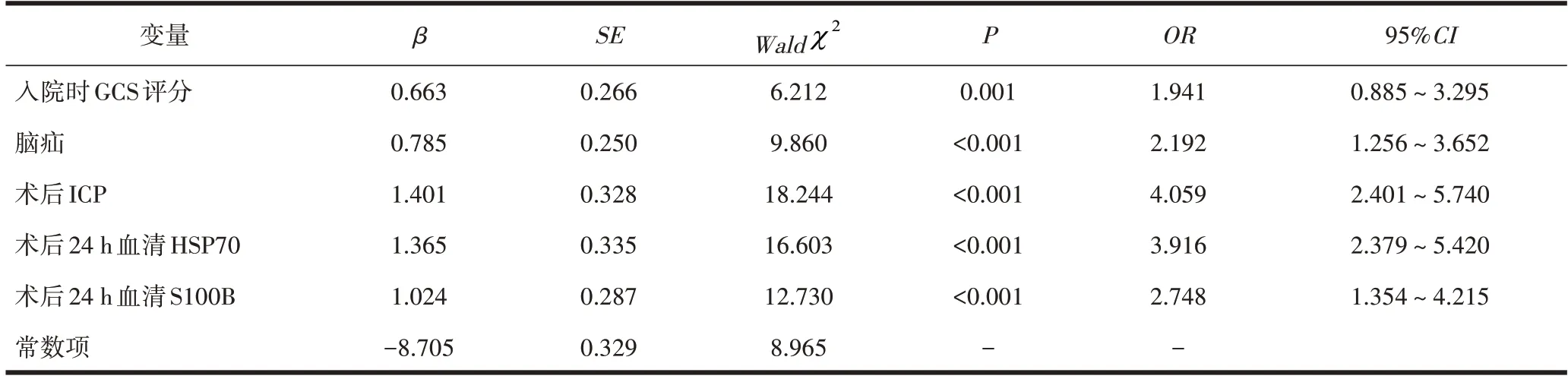
表2 多因素Logistic回归分析评价影响HIH患者预后不良的危险因素
2.4 术后ICP、术后24 h 血清HSP70、S100B 对HIH预后不良预测价值分析术后ICP、术后24 h 血清HSP70、S100B 预测HIH 预后不良的最佳截断点分别为25.04 mmHg、5.02 ng/mL、209.63 ng/mL,约登指数分别为0.595、0.509、0.484,AUC 分别为0.839、0.804、0.740,三者联合预测预后不良的约登指数和AUC 分别为0.658、0.922,三者联合对HIH 预后不良的预测价值更高。见表3、图1。

表3 术后ICP、术后24 h血清HSP70、S100B对HIH预后不良预测价值

图1 术后ICP、术后24 h血清HSP70与S100B及三者联合预测HIH预后不良的ROC曲线
3 讨论
HIH 是在高血压、动脉硬化、脑血管玻璃样变性的基础上,在活动、情绪激动及用力时诱发脑内血管破裂而出血[8]。脑出血发生后造成的水肿可压迫周围脑组织,引起颅内压升高,并导致循环灌注压降低,引起缺血缺氧性损伤,血肿周边组织代谢改变,有毒代谢产物进一步加重脑组织损伤,形成恶性循环,具有极高的致死、致残率[9-10]。目前HIH内科保守治疗的效果有限,大量出血患者经手术治疗后仍需行重症管理及综合治疗,寻求可反映预后的敏感性指标对病情做出评价从而采取针对性的干预方案,对于改善患者的预后有重要意义。
本研究结果中,预后不良组入院时GCS 评分低于预后良好组,出血量、术后ICP、术后24 h 血清HSP70 与S100B 水平高于预后良好组,脑疝、中线移位占比高于预后良好组;多因素Logistic回归分析显示入院时GCS 评分、术后ICP、术后24 h 血清HSP70与S100B 水平及脑疝是影响HIH 患者预后不良的独立危险因素,提示术后ICP、术后24 h 血清HSP70、S100B水平可作为HIH患者预后的评价标准。ICP是反映颅内脑脊液压强的指标,HIH患者因血肿压迫周围组织及血管,以及细胞损伤水肿造成脑循环障碍,颅内压升高,若未及时处理可引发脑疝危象,危及患者生命安全[11-12]。在脑出血治疗中,术后ICP 的监测是重要措施,ICP 的变化先于临床症状的出现,若术后ICP 持续升高,提示有继发出血及急性脑水肿的发生,患者病情加重,预后较差[13]。李永磊等[14]认为术后颅内压升高程度与预后存在相关性,与本研究观点一致。应激性炎症反应是血肿占位效应引起的继发性脑损伤的重要病理基础,HSP70是细胞在应激原刺激下产生的蛋白,具有细胞保护作用,可维持蛋白正常结构,减轻神经元损伤,其升高水平与应激原刺激有关,水平越高提示应激原刺激越严重,预后越差[15-16]。S100B是神经胶质细胞合成分泌的酸性结合蛋白,在脑组织中的水平具有特异性,参与神经细胞的再生与修复[17]。病理状态下,S100B 可被刺激大量分泌,诱导胶质细胞产生大量致炎因子和一氧化氮,产生神经毒性,是反映中枢神经系统损伤的特异性指标[18]。在高血压脑出血发生后,脑组织坏死,HSP70 与S100B 的合成释放增多,导致血清中HSP70、S100B 升高,提示血脑屏障及神经损伤加重,预后更差。
此外本研究结果中,ROC 曲线分析显示,术后ICP 联合 术后24 h 血清HSP70 与S100B 预测HIH 预后不良的约登指数、AUC 均高于术后ICP、术后24 h血清HSP70与S100B三者单独预测,提示三者联合对HIH 预后不良的预测价值更高。ICP、HSP70 与S100B 呈现动态变化,其水平变化可作为患者病情变化的评价参考,单用预测患者预后的特异性不强。因三者变化的临床意义不同,当联合使用时可更加全面地对病情做出评价,因此联合使用对预后不良的预测价值更高。
综上所述,术后ICP 及术后24 h 血清HSP70、S100B 水平升高均是影响HIH 患者预后的独立危险因素,且三者联合对预后有更高的预测价值,可为HIH术后治疗方案的制定提供参考。
