支气管针吸活检术标本不同病理检查方法在肺癌中的诊断价值研究
2022-03-24程玲燕邓庭军卢嘉宾
韦 庆,程玲燕,邓庭军,韦 真,何 文,李 娜,卢嘉宾
肺癌具有发病率高、发病早期临床症状不突出等特点[1]。手术病理检查是肺癌诊断“金标准”,但是该方法风险性较高,对仪器设备、医生专业技能要求较高,难以在基层医院推广[2-3]。近年来,超声内镜下支气管针吸活检术(EBUS-TBNA)已经成为肺癌诊断和分期的重要方法,借助超声内镜,清晰的显示气道组织结构显像,清楚的分辨结节性肿块与脓性包块,亦可观察气管及各级支气管的病变及恶性肿瘤的侵犯范围与深度,可指导临床诊疗[4]。目前,EBUS-TBNA取得的标本通常采用组织病理、涂片细胞及液基细胞学检查,但是临床患者选择何种诊断方法缺乏统一的标准[5-6]。因此,本研究以疑似肺癌患者为对象,探讨EBUS-TBNA不同病理检查方法在肺癌患者中的诊断效果。
1 对象与方法
1.1对象 选取2017年1月~2021年4月河池市人民医院疑似肺癌患者110例,其中男性62例,女性48例,年龄43~85岁,平均(58.63±5.61)岁;病程4~45个月,平均(26.39±6.41)个月;体质量指数(BMI)18~29 kg/m2,平均(23.84±2.59)kg/m2;合并高血压5例,高脂血症12例,糖尿病8例。本研究获得医院伦理委员会批准,患者及家属均签署同意书。
纳入标准:(1)入组患者均参考2015年版中国原发肺癌诊疗规范中肺癌诊断标准[7];(2)均具有完整的病例资料,且CT提示肺部占位;(3)患者均能完成经支气管镜组织活检、刷片及灌洗液,CT或B超引导下经皮肺活检,以及颈部淋巴结穿刺活检,EBUS-TBNA与TBNA检查,患者均可耐受。排除标准:(1)精神异常、认知功能异常或检查前行放化疗治疗、免疫治疗者;(2)严重肝肾功能异常、其他呼吸系统疾病及血液系统疾病者。
1.2方法
1.2.1EBUS-TBNA标本采集 操作前常规采用2%利多卡因(西安迪赛生物药业有限责任公司,国药准字H61020714,规格:5 ml:0.1 g)10 ml,连续进行15 min雾化吸入,待麻醉生效后常规完成支气管镜检查,彻底清除气道内分泌物,经口置入超声支气管镜(日本富士EB-530US),借助超声图像顺序探查各站淋巴结,对影像学肿大或疑似淋巴结转移病灶进行活检。待明确淋巴结及气管壁穿刺部位后,经工作通道常规置入EBUS-TBNA专用的22G穿刺活检针(日本Olympus NA-201SX-4022),并在超声图像的实时监测下完成病灶组织活检。
1.2.2病理检查方法 (1)涂片细胞学检查。取获得的标本用枕芯推到2张普通玻片上,直接进行涂片,借助浓度为95.0%乙醇完成15 min固定,HE染色后光镜下进行观察。(2)组织病理学检查。取得的标本在玻片上涂片时,将有形的组织放入含有10.0%甲醛的小瓶内送检,完成HE染色。(3)液基细胞学检查。取穿刺组织,放入液基检测瓶中,送检。将获得的标本,离心后放入Thinprep保存液的塑料瓶中,充分振荡均匀后,制备超薄细胞涂片,常规采用浓度为95.0%乙醇完成15 min固定,HE染色后封固,光镜下观察。记录不同检查方法出血、气胸、肿瘤针道转移及空气栓塞发生率。
1.3统计学处理 采用SPSS 24.0统计软件进行数据处理,计数资料行χ2检验,采用(%)表示;计量资料行t检验,数据采用(±s)表示,以P<0.05差异有统计学意义。
2 结果
2.1EBUS-TBNA不同病理检查方法在肺癌患者中的诊断价值 110例疑似肺癌患者均临床最终检查确诊78例,确诊率为70.91%。EBUS-TBNA标本下涂片细胞学检查确诊64例,诊断符合率为72.73%(P<0.05),灵敏度为71.79%,特异度为75.00%;液基细胞学检查确诊72例,诊断符合率为81.82%(P<0.05),诊断灵敏度为83.33%,特异度为78.13%;组织细胞学检查确诊76例,诊断符合率为92.73%(P<0.05);检查灵敏度93.59%,特异度90.63%。EBUS-TBNA不同病理检查方法最终确诊78例,诊断符合率为96.36%,诊断灵敏度为97.45%,特异度为93.75%,阳性预测值为97.44%,阴性预测值为93.75%。涂片细胞学检查、液基细胞学检查及组织病理学联合检查诊断灵敏度、特异度、阳性预测值及阴性预测值均高于涂片细胞学检查、液基细胞学检查及组织病理学检查,差异有统计学意义(P<0.05),见表1。
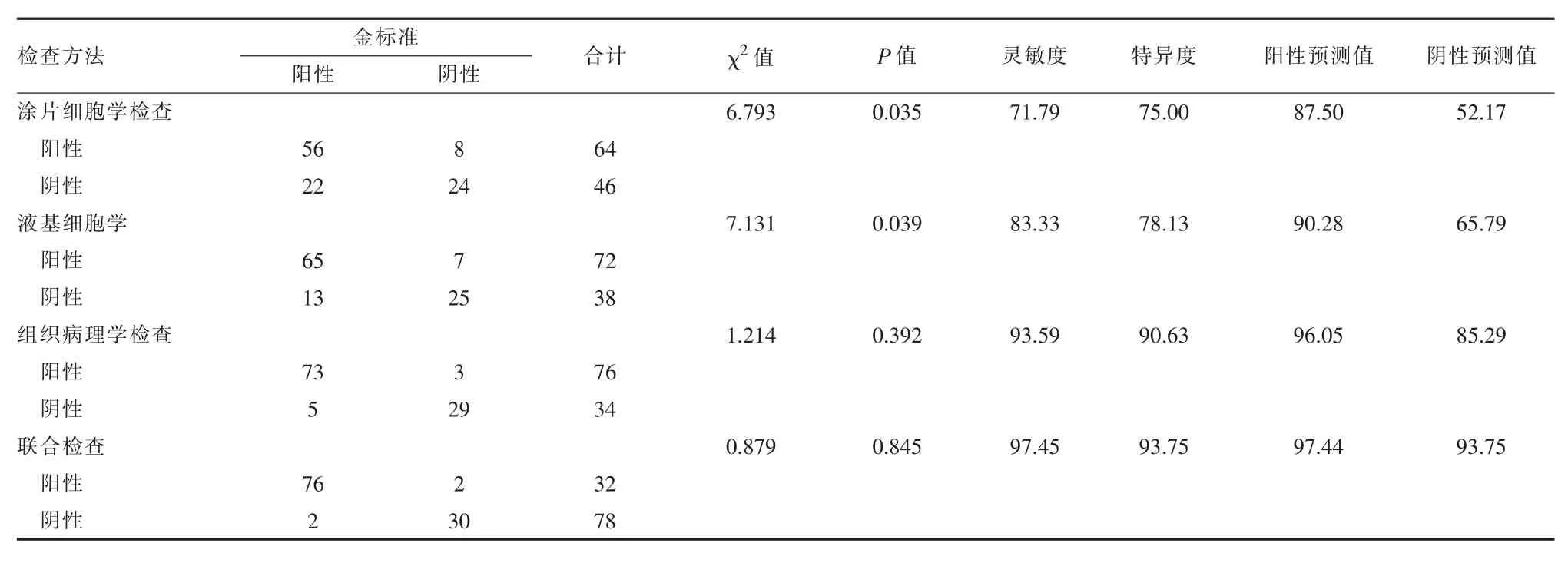
表1 EBUS-TBNA不同病理检查方法在肺癌患者中的诊断价值
2.2不同检查方法并发症比较 涂片细胞学检查、液基细胞学检查及组织病理学检查过程中出血、气胸、肿瘤针道转移及空气栓塞发生率无统计意义(P>0.05),见表2。

表2 不同检查方法并发症比较[例(%)]
3 讨论
X射线检查、低剂量螺旋CT检查、肿瘤标志物检测及分子生物标记物测定等均为肺癌常用检查方法,不同方法各有优缺点,且各自均存在明显的局限性[8]。而TBNA则能提高肺癌诊断确诊率,能获得较高的阳性率,但是该方法诊断过程中出血、气胸等并发症发生率较高。
EBUS-TBNA是在实时超声的引导下,经支气管进行针吸活检,是肺癌患者重要的诊断方法,近年来,EBUS-TBNA在肺癌患者诊断中得到应用,且效果理想[9]。同时,EBUS-TBNA亦可确认血管的位置,避免误穿血管,有助于提高穿刺的准确性、安全性[10]。国内学者研究表明,EBUS-TBNA能提高肺癌检出率,更好的保留淋巴结的结构,取出的组织相对较多,利于后续免疫组织化学法、流式细胞学检测需要[11]。涂片细胞学检查、液基细胞学检查及组织病理学联合检查诊断灵敏度、特异度、阳性预测值及阴性预测值均高于涂片细胞学检查、液基细胞学检查及组织病理学检查(P<0.05),从本研究结果看出,EBUS-TBNA不同病理检查方法联合测定,诊断灵敏度和特异度较高。因此,临床上对于疑似肺癌患者,应加强患者EBUS-TBNA干预,完成病理标本采集,并采用组织学病理联合涂片细胞学检查,必要时可联合液基细胞学检查,发挥不同检查方法优势,帮助患者早期确诊[12]。本研究中,涂片细胞学检查、液基细胞学检查及组织病理学检查过程中出血、气胸、肿瘤针道转移及空气栓塞发生率无统计学意义,EBUS-TBNA标本采集后不同病理检查均具有较高的安全性,未增加并发症发生率。
综上所述,EBUS-TBNA标本采集后,对患者行组织学病理联合涂片细胞学检查能获得较好的诊断效能,必要时行液基细胞学检查,发挥不同检查方法优势,为临床诊疗提供参考依据。
