基于CT特异征象的高血压脑出血早期血肿扩大的预测量表
2022-03-21郑大海卢乐年池雅杰辛一博邱胜聪林继业许小兵
郑大海,卢乐年,池雅杰,辛一博,邱胜聪,林继业,许小兵
南方医科大学顺德医院神经外科,广东 佛山 528300
高血压脑出血(ICH)是最致命的脑卒中类型[1],约占全球脑卒中的15%[2],在东亚国家的占比(18%~24%)高于欧美国家(8%~15%)[3-6]。ICH患者预后较差,发病后1月的死亡率超过40%,75%的患者在发病1年后死亡或遗留严重的残疾,仅有12%~39%的幸存者具备独立生活能力[7]。其中1/3 的ICH患者在出血后的最初几小时内血肿量会扩大[8]。早期血肿增大是影响ICH 患者早期神经功能恶化及临床预后不良的最重要的独立危险因素,也是唯一可人为干预的靶点[9]。目前国际上比较通用的预测ICH早期血肿扩大的模型主要有3种:PREDICT、9-point 和BRAIN Score,这三种模型均能较为准确的预测ICH早期血肿扩大,预测早期血肿扩大的可能性分别为7.1%~70%、5.9%~80%和3.4%~85.8%[10-12]。前两种模型均以CTA“点征”为主要预测指标,这在多数基层医院无法实现;且以上3种预测模型均未将“急性期收缩压控制水平”这一极其重要的独立危险因素纳入其中,存在一定的局限。因此需要建立一种更加简便易行,更加适合基层医院开展的预测ICH早期血肿扩大的模型,全面准确地评估血肿扩大的风险,以便有针对性的早期干预,减少病死率及致残率,减轻家庭及社会负担。本研究对107 例自发性脑出血患者的临床资料进行回顾性研究,综合分析可能引起血肿扩大的各种危险因素,以期建立一个有效的高血压脑出血早期血肿扩大的预测量表。
1 资料与方法
1.1 一般资料
选取2015年1 月~2018 年6 月在南方医科大学顺德医院神经外科住院的107 例ICH患者进行回顾性分析。纳入标准:自发性脑出血患者;需具备第1次头颅CT 图像及手术前复查CT 图像数据;年龄>18岁。排除标准:在第2次复查头颅CT 前行血肿清除术的患者应排除;单纯脑室出血的患者;明确或高度怀疑有动静脉畸形、动脉瘤的患者;合并脑外伤、脑肿瘤的患者;缺血性卒中的梗死灶出血;治疗过程中使用凝血因子VIIa的患者。107例患者中,男性62例,女性45例,年龄34~92岁(平均63.8岁)。根据患者是否存在血肿扩大,将其分为血肿扩大组(n=50)和无扩大组(n=57)。对患者既往病史、用药史、发病至第一次CT时间、第一次CT时血肿量和入院时血压等资料进行统计(表1)。

表1 入组患者基本数据统计Tab.1 Characteristics of Included patients[n(%)]
1.2 影像学分析
由1名神经外科医生和1名神经放射科医师共同研读2次CT影像结果,血肿量的计算采用3D-Slicer软件重建血肿后判断,较通常使用的多田公式更加精准。血肿扩大的标准为:绝对血肿量增加超过6 mL或体积增大超过33%。CT特异征象(岛征、混杂征、漩涡征、黑洞征)根据已发表的文献影像学特征进行判定。
1.3 统计学分析
采用SPSS 23.0 软件对数据进行统计学分析。计量资料以均数±标准差表示,组间比较行t检验;计数资料以n(%)表示,组间比较行χ2检验,以P<0.05为差异有统计学意义。在进行ICH早期血肿扩大的相关危险因素分析时,将早期是否再出血作为因变量,把可疑危险因素作为自变量,各因素进行单因素分析后,将P<0.05(或接近界值)的因素再次进行多因素非条件Logistic回归分析。
2 结果
2.1 早期血肿扩大的相关危险因素单因素分析
比较血肿扩大组和无扩大组临床特征差异:抗凝或抗血小板药物使用、发病到第一次CT时间等8项指标与早期血肿扩大的发生有显著性关系(P<0.05,表2),血肿扩大组具有抗凝或抗血小板药物使用、出凝血指标异常、合并肝肾功能不全、血液系统疾病、急性期收缩压高、发病到第一次CT时间短、脑出血病史、第一次CT血肿量大、CT特异征象等特征。
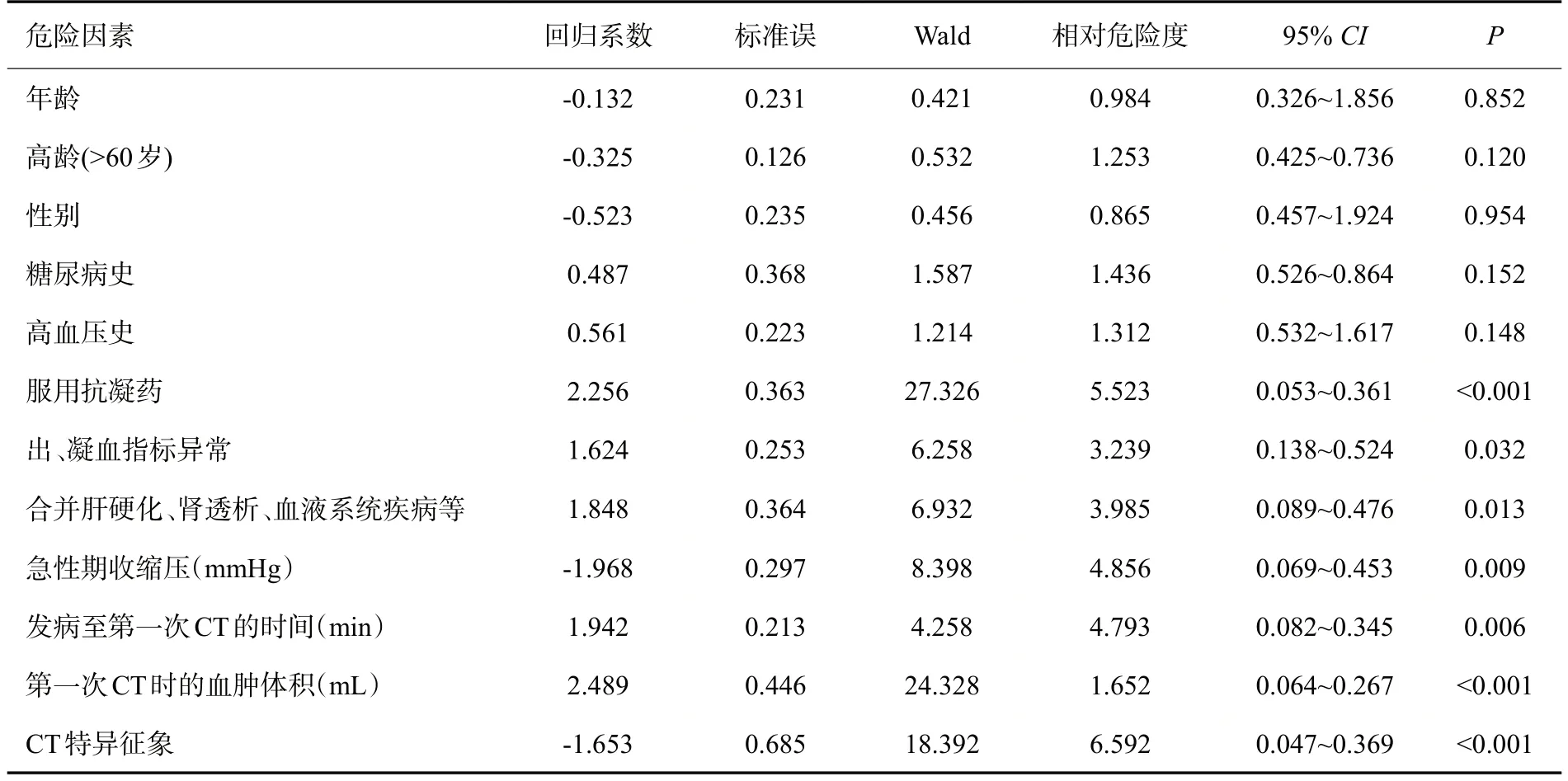
表2 单因素非条件Logistic 回归分析结果Tab.2 Univariate Logistic regression analysis
2.2 多因素非条件Logistic 回归模型分析
采用逐步回归法,把单因素分析中作用显著的危险因素按其作用大小,依次引入Logistic 方程,结果显示:服用抗凝或抗血小板药物、急性期收缩压高、发病到第一次CT时间短、脑出血病史、第一次CT血肿量大、CT特异征象6项指标具有统计学意义(P<0.05,表3)。
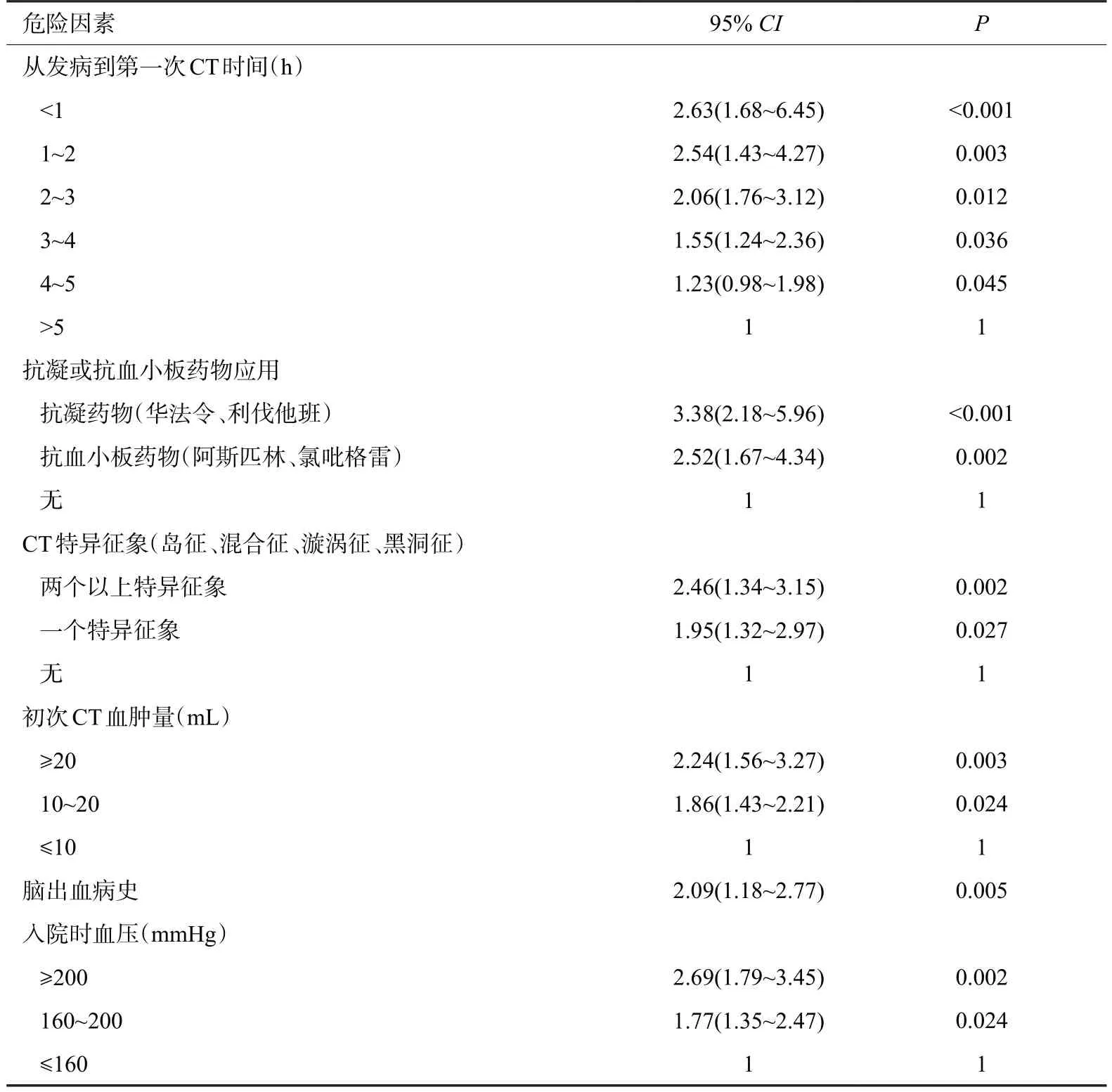
表3 多因素非条件Logistic 回归分析结果Tab.3 Multivariable Logistic regression analysis
2.3 高血压脑出血早期血肿扩大的预测量表
根据多因素Logistic回归分析结果制定ICH早期血肿扩大的预测量表,分值参照95%CI数值制定。从发病到第一次CT时间>5 h(0分),4~5 h(1分),3~4 h(2分),2~3 h(3分),1~2 h(4分),≤1 h(5分);抗凝药物使用(6分),抗血小板药物使用(4分),两者均无(0分);CT特异征象无(0分),一个特异征象(2分),两个以上特异征象(4分);初次CT血肿量≤10 mL(0分),10~20 mL(3 分),≥20 mL(5 分);脑出血病史无(0 分),有(4分);入院时血压<160 mmHg(0 分),160~200 mmHg(2分),≥200 mmHg(4分),总计分值28分(表4)。

表4 高血压脑出血早期血肿扩大的预测量表Tab.4 Predictive scale of early hematoma expansion for intracerebral hemorrhage
根据预测量表得分情况将高血压脑出血患者分为4个组:低风险组(0~5分)、中风险组(6~10分)、高风险组(11~15分)、极高风险组(16分以上)。出凝血指标异常、合并肝肾功能不全、血液系统疾病等指标在单因素分析中差异有统计学意义,在多因素分析中差异未见统计学意义。将国际标准化比值(INR)>1.5作为一个独立危险因素,有该项异常时风险等级增加一级(表5)。

表5 不同风险组血肿扩大结果分析Tab.5 Analysis of different risk groups
3 讨论
本研究制定的ICH早期血肿扩大预测量表整合了临床上较易获取的数据,分别为服用抗凝或抗血小板药物、急性期收缩压、发病到第一次CT时间、脑出血病史、第一次CT血肿量和CT特异征象等6项指标,预测准确率达到16.6%~80%,并且总结了不同风险组发生血肿扩大的机率。目前国际上比较通用的预测ICH早期血肿扩大的模型主要以CTA“点征”为主要预测指标,这在多数基层医院无法实现,且均未将“急性期收缩压控制水平”这一极其重要的独立危险因素纳入其中,存在一定的缺陷。本研究的预测模型具有更加简便、实用的特点,且时较任何单一风险因素预测更加准确。
CTA“点征”被认为是ICH早期血肿扩大的最强预测指标[13],它可能标识破裂的血管或代表血管损伤的严重性,因此,一直以来都被广泛应用于预测ICH早期血肿。但是并非所有的基层医院都可以24 h进行CTA检查,且CTA 检查价格较高,时间较长,对于肝肾功能不全、造影剂过敏及危重症患者相对不耐受,以上原因导致了斑点征虽然预测价值很高,却难以大范围开展,也不能作为脑出血患者首选检查[14]。有学者等首次报道了岛征可作为血肿扩大和预后不良的预测指标[15];另两项大型研究(n=1029、n=989)发现平扫CT特异征象是血肿扩大的独立预测因子[16-17];有研究发现混杂征和黑洞征是血肿扩大的独立预测因子[18-19]。一项纳入了2248例患者的Meta 分析显示,混杂征的合并敏感度和特异性分别为0.28(0.16~0.46)和0.92(0.88~0.95)[20];另一项纳入1495例患者的Meta 分析显示,黑洞征象的合并敏感度和特异性分别为0.30(0.20~0.41)和0.91(0.87~0.94)[21]。以上研究进一步提示平扫CT特异征象是早期血肿扩大的高风险因素[22]。但既往研究均将平扫CT特异征象做为单一危险因素进行预测。本研究首次将平扫CT特异征象(如:卫星征、岛征、黑洞征、混杂征、漩涡征等)作为预测因子纳入预测量表,以上指标预测ICH 早期血肿扩大的特异性和敏感度均不低于CTA“点征”[23-24],且在平扫CT上均可获取。
本研究显示,入院时血压在单因素和多因素Logistic 回归分析中均提示与ICH早期血肿扩大有显著性相关,但在目前通用的预测模型均未将入院时血压作为预测因子。既往有INTERACT[25]和ATACH[26]研究首次明确ICH急性期需强化降压,后续的INTERACT2[27]研究显示发病早期强力降压并维持24 h有助于减少血肿扩大风险,特别是基底节脑出血患者[28],但是急性期强化降压轻度,非显著性改善ICH患者预后。产生以上结论的原因可能是该试验仅入选发病3 h内患者,而将发病3 h后或不能确定发病时间的患者排除在外,相关文献提示这类患者有近半数出现血肿扩大[29]。本研究同样证实了ICH患者早期强化降压可能降低血肿扩大的风险。我们首次将急性期血压做为一项危险因素纳入预测量表,这一结论仍需进一步的多中心前瞻性临床试验证实。
以往预测模型仅将是否服用华法令作为预测因素,没有进一步探讨服用利伐沙班、阿斯匹林、氯吡格雷等对ICH血肿扩大的影响,随着心脑血管介入手术的开展,临床上应用抗血小板药物日渐增多。有文献报道服用利伐沙班和抗血小板药物引发ICH的风险低于服用华法令者[30],但并不意味着风险为零。本研究发现服用抗凝药和服用抗血小板药均与ICH早期血肿扩大显著相关,我们首次将抗凝药和服用抗血小板药分别作为预测因子,参照95%CI数值制定相应分值。有文献将D二聚体增高、纤维蛋白原降低和INR>1.5纳入多因素分析[31],也有文献将肝脏疾病引起的凝血因子缺乏做为独立危险因素[32]。在本研究中出凝血指标异常、合并肝肾功能不全、血液系统疾病等指标在单因素分析中有显著性差异,在多因素分析中未见显著性差异,但在临床工作中常常发现出凝血指标异常有术前甚至术后几天再出血的情况,我们考虑可能是由于样本量不足或者出凝血指标多为轻、中度异常相关,样本中3例INR>1.5的患者均出现早期血肿扩大。因此,我们将INR>1.5作为一个独立危险因素,有该项异常时风险等级增加一级,该项指标同样需进一步的多中心前瞻性临床试验证实。
综上所述,本研究所制定的ICH早期血肿扩大预测量表不仅可以较为准确的预测早期血肿扩大风险,更可以对不同风险级别进行评估,是一种更加科学可行的ICH 血肿扩大预测模型系统,可以更全面准确地评估血肿扩大的风险,对高危患者及时采取个体化的针对措施,避免病情恶化,改善预后。
