无创正压通气在急诊治疗重症支气管哮喘合并呼吸衰竭患者中的临床疗效评价
2022-02-27李团魏传义刘光河
李团,魏传义,刘光河
泰安市第一人民医院,山东泰安 271000
支气管哮喘合并呼吸衰竭在临床中属于危重症,大部分患者在就诊时病情已较为严重[1-3]。临床一般对于此类患者利用血气指标纠正、补液、使用激素的方式进行治疗[4-6]。重症支气管哮喘合并呼吸衰竭患者需要实施对症治疗,其中主要包括使用肾上腺皮质激素、支气管扩张、抗感染、吸氧等治疗,帮助患者实现机体供氧改善、疾病症状消除。但常规临床治疗方法应用效果不佳[7-9]。无创正压通气治疗方案能够通过降低呼吸肌耗氧量方式缓解肺泡内压力,在压力缓解下减少间质渗出量,全面改善患者的缺氧问题[10]。本研究随机选取2020年4月—2021年4月泰安市第一人民医院收治的80例重症支气管哮喘合并呼吸衰竭患者为研究对象,分析无创正压通气治疗的效果,现报道如下。
1 资料与方法
1.1 一般资料
随机选取本院收治的80例重症支气管哮喘合并呼吸衰竭患者为研究对象。用双盲式方法将患者分为考察组及参照组,各40例。考察组男14例、女26例;年龄32~75岁,平均(49.42±2.35)岁。参照组男15例、女25例;年龄32~76岁,平均(49.39±2.38)岁。两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。本研究经过医学伦理会批准,患者家属知情同意。
1.2 纳入与排除标准
纳入标准:患者发病6 h以内;患者、家属签订知情同意书。
排除标准:存在心、肝、肾等器官障碍者。
1.3 方法
参照组患者实施常规治疗:为患者实施补液、氧疗、血管扩张剂、支气管扩张剂等治疗,治疗2周。
考察组在参照组基础上加用无创正压通气治疗:患者应维持仰卧位,指导其佩戴适合面罩,并适当调节面罩模式,可控制在S/T档,并对呼吸频次控制,通常为18~20次/min,氧流应设置在3~5 L/min,吸气末正压为5~20 cmH2O、呼气末正压为2~6 cmH2O,并依据患者个体化情况实施参数调整,可每3小时通气1次、3次/d,治疗2周。
1.4 观察指标
分析两组患者临床指标、治疗有效率及并发症发生率、吸气/呼吸周期时间比、呼吸频率、通气量。治疗效果:显效为血气指标、呼吸、心率等恢复正常;有效为血气指标、呼吸、心率等显著改善;无效为患者病情无变化,指标未改善。治疗有效率=(有效例数+显效例数)/总例数×100.00%。
1.5 统计方法
采用SPSS 22.0统计学软件处理数据,符合正态分布的计量资料采用(±s)表示,组间差异比较进行t检验;计数资料采用[n(%)]表示,组间差异比较进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗有效率比较
考察组治疗有效率高于参照组,差异有统计学意义(P<0.05)。见表1。

表1 两组患者治疗有效率对比[n(%)]Table 1 Comparison of treatment response rates between the two groups of patients[n(%)]
2.2 两组并发症发生率比较
考察组并发症发生率低于参照组,异有统计学意义(P<0.05)。见表2。

表2 两组患者并发症发生率对比[n(%)]Table 2 Comparison of complication rates between the two groups of patients[n(%)]
2.3 两组吸气/呼吸周期时间比、呼吸频率、通气量比较
治疗前,两组患者吸气/呼吸周期时间比、呼吸频率、通气量情况对比,差异无统计学意义(P>0.05);治疗后,考察组患者吸气/呼吸周期时间比、呼吸频率、通气量情况优于参照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者吸气/呼吸周期时间比、呼吸频率、通气量对比(±s)Table 3 Comparison of inspiratory/breathing cycle time ratio, breathing rate, and ventilation volume between the two groups of patients(±s)
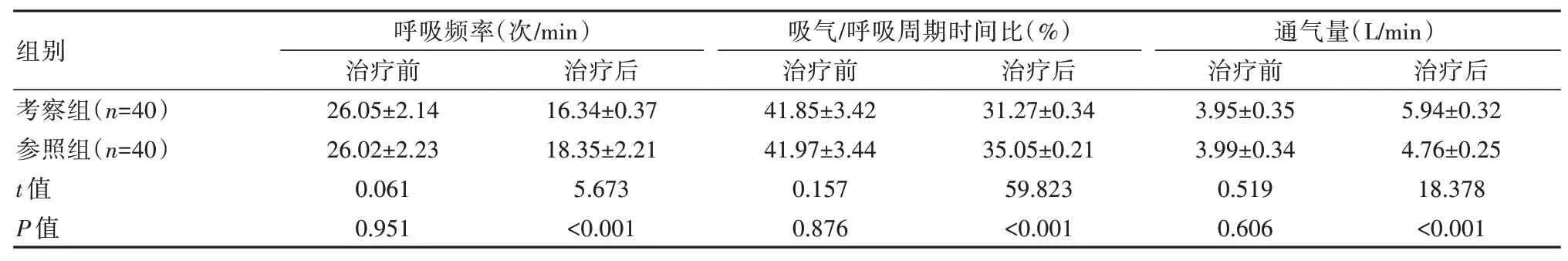
表3 两组患者吸气/呼吸周期时间比、呼吸频率、通气量对比(±s)Table 3 Comparison of inspiratory/breathing cycle time ratio, breathing rate, and ventilation volume between the two groups of patients(±s)
?
2.4 两组自主呼吸时间、ICU住院时间、意识恢复时间、住院时间比较
考察组自主呼吸时间、ICU住院时间、意识恢复时间、住院时间均短于参照组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者自主呼吸时间、ICU住院时间、意识恢复时间、住院时间对比(±s)Table 4 Comparison of the duration of spontaneous breathing, ICU stay, consciousness recovery, and hospital stay were compared between the two groups of patients(±s)

表4 两组患者自主呼吸时间、ICU住院时间、意识恢复时间、住院时间对比(±s)Table 4 Comparison of the duration of spontaneous breathing, ICU stay, consciousness recovery, and hospital stay were compared between the two groups of patients(±s)
?
3 讨论
重症支气管哮喘属于临床中相对常见的危急病症,发病状态下,患者的支气管平滑肌会产生痉挛,使其呼吸阻力提高,引发机体中的血流及通气失衡[11-13]。如未能及时采取有效措施会增加患者肺不张以及代谢性酸中毒等并发症发生率[14-17]。支气管哮喘合并呼吸衰竭近几年表现出逐年上升趋势,会出现支气管痉挛、呼吸不畅,憋喘、呼吸衰竭等症状[18]。临床一般以急速扩张支气管、吸氧、预防感染等途径帮助患者实现症状改善,进而控制哮喘状态,如未及时控制会引发患者出现血气异常、气道阻塞、痰栓等,诱发其血流动力学指标紊乱[19]。因此,近几年临床逐步提升对于重症支气管哮喘合并呼吸衰竭患者的临床治疗研究的重视度。
无创正压通气属于临床治疗重症支气管哮喘的常见手段,其在患者产生明显呼吸衰竭后能够有效缓解心律失常、呼吸肌疲劳,迅速纠正血气指标紊乱。同时,应用无创正压通气治疗后患者机体指标均明显好转,能避免气管插管呼吸机治疗引发的临床并发症,保证患者自身安全,促进患者呼吸功能有效恢复,有效排除机体中的大量二氧化碳,改善患者哮喘、缺氧的症状[20]。重症支气管哮喘合并呼吸衰竭患者采取无创正压通气治疗能够降低并发症发生率,提高其治疗效果,具备治疗安全性。
现阶段,机械通气为临床针对支气管哮喘治疗的有效措施。有创机械通气一般需要为患者实施气管切开插管,气管插管会刺激气道,加重其气管痉挛情况,增加患者并发症发生率。无创机械通气能够使气体进入肺泡中,积极改善肺部气体分布以及肺组织通气比例,更有利于促进支气管扩张,改善患者低氧血症,相比于有创通气,无创机械通气过程相对简单,并具备较强的同步性,患者更易接受。能够减少对患者饮食的影响,更有利于实现病情观察。无创正压机械通气针对支气管哮喘急性发作合并呼吸衰竭患者实施治疗,能够提高治疗效果,降低患者呼吸肌负荷,有效缓解呼吸肌疲劳,提高通气量。针对患者实施机械通气可改善呼吸困难,积极实现胸腔内压力异常的调节,纠正患者哮喘引发的动力学异常。同时,气道正压具备较强的气道舒张效果。无创机械通气治疗可作为临床支气管哮喘合并呼吸衰竭的有效辅助方法,帮助患者实现哮喘症状改善、血气指标改善、促进患者病情稳定康复的目的,应用效果理想。
本研究显示,治疗后,考察组患者吸气/呼吸周期时间比、呼吸频率、通气量情况与参照组对比,差异有统计学意义(P<0.05);考察组治疗有效率为97.50%,高于参照组(P<0.05);考察组并发症发生率为5.00%,低于参照组(P<0.05)。这与谭昌时[21]研究中“观察组治疗有效率为96.7%,与对照组对比,差异有统计学意义(P<0.05);观察组并发症发生率为3.3%,低于对照组(P<0.05)”的研究结果相似。提示无创正压通气在重症支气管哮喘合并呼吸衰竭的抢救中的有效应用,能够帮助患者积极实现呼吸肌疲劳缓解,全面提高肺泡通气水平,进一步纠正高碳酸血症,全面克服气道阻力、弹性阻力,提高患者血气指标、换气水平,进一步实现肺氧合功能,更有利于潮气量水平的提升,促进二氧化碳气体向体外排出,提升治疗效果。
综上所述,重症支气管哮喘合并呼吸衰竭患者临床应用无创正压通气治疗可促进患者治疗效果的改善,降低患者口干、胸闷、腹部胀气、心律失常等并发症发生风险。
