以糖尿病专科护士为主导的多学科强化管理模式在居家妊娠期糖尿病患者中的应用
2022-02-26刘美兰彭献莹黄懿炘梁新苗
刘美兰,彭献莹,黄懿炘,梁新苗
(广州医科大学附属第三医院,广东 广州 510150)
妊娠期糖尿病(Gestational Diabetes Mellitus,GDM)是指在妊娠期间首次发生或者发现的不同程度的葡萄糖耐量异常[1]。据统计,我国城区GDM的发病率高达19.85%[2]。GDM可对孕妇、胎儿以及新生儿造成较大的负面影响,严重影响母婴的健康安全。如何控制GDM患者孕期体质量与血糖水平、提高患者自我管理能力、降低不良妊娠结局成为亟待解决的重要问题。在众多GDM教育管理主体中,糖尿病专科护士发挥着集协调、咨询、教育、研究、管理于一体的重要作用,可有效实现GDM患者的孕期综合管理,减轻患者的医疗负担,为GDM患者提供优质、专业、全面的照护服务[3-4]。本研究以糖尿病专科护士为主导,联合产科、内分泌科、营养科、心理科组成专业化团队,对GDM患者实施“一站式”多学科强化管理,以提高居家GDM患者的管理效果,改善妊娠结局,现报告如下。
1 对象与方法
1.1 对象
采用便利抽样法选取2019年3月至11月在我院定期产检并诊断为GDM的148例患者为研究对象,使用随机数字表法将患者分为观察组、对照组各74例。纳入标准:(1)符合2010年国际糖尿病与妊娠研究组GDM诊断标准[5];(2)孕24~28周单活胎;(3)在本院定期进行产前检查并分娩;(4)孕期使用微信软件操作;(5)知情同意,自愿配合完成本研究。排除标准:(1)妊娠合并严重内外科疾病(如心、肝、肾、自身免疫性疾病等);(2)糖尿病合并妊娠;(3)认知、言语、精神障碍者;(4)双胎或多胎妊娠者。研究前向患者说明本次研究的目的与意义,征求个人意愿后签署知情同意书。两组患者入组时一般资料比较,无显著性差异(P>0.05),见表 1。
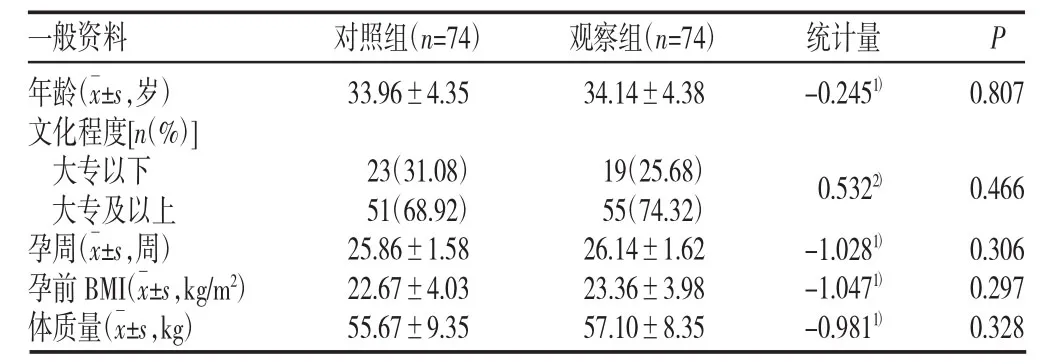
表1 两组一般资料比较
1.2 方法
1.2.1 对照组干预方法 由产科医师定期对患者进行常规的产前检查、孕期管理,指导其自我监测血糖与记录血糖饮食登记表;血糖或体质量控制不佳者转介至营养科门诊进行饮食指导;使用胰岛素治疗者由内分泌专科医师进行诊疗及调整剂量,并在糖尿病护理门诊接受胰岛素注射与低血糖预防及处理的指导;在助产士门诊接受体质量管理及孕期监护与咨询。
1.2.2 观察组干预方法(1)组建多学科强化管理团队。以糖尿病专科护士为主导,联合内分泌专科医师、营养师、产科医师、产科护士、心理咨询师组成团队,成员均具有中级及以上职称。产科医师负责患者孕期诊疗与监督;产科护士负责患者孕期监护及管理;内分泌专科医师负责患者的诊断和药物治疗;营养师负责制定饮食食谱及适时调整营养方案;糖尿病专科护士负责患者孕期线上与线下相联合的健康指导及随访跟踪;心理咨询师负责患者孕期情绪管理并给予心理支持。整个管理团队以糖尿病专科护士为枢纽,为患者提供包含沟通、指导、咨询、反馈与协调等“一站式”管理服务,确保多学科管理的良好运转与质量控制。
(2)以糖尿病专科护士为主导的多学科强化管理流程。门诊专科医师筛查符合纳入标准的GDM患者前往糖尿病教育护理门诊,由糖尿病专科护士对患者进行系统评估,指导其关注“柔济血糖管理”微信公众号,并建立随访管理档案,主要内容包括:①基本信息:年龄、孕周期、身高、目前体重、孕前BMI、孕期血压、血糖、血脂、血胰岛素水平;②生活方式评估:生活习惯、饮食及运动情况;③GDM相关知识知晓情况;④心理状况及社会支持。同时,将患者纳入微信群,分2个阶段进行相应管理:①强化管理阶段:以糖尿病专科护士为核心,联合团队成员对患者进行为期2周的强化生活方式管理;②自我管理阶段:强化管理结束后,将患者纳入自我管理微信群,群内以患者及患友同伴为中心、团队成员为辅,糖尿病专科护士起主要引导作用,协助患者进行自我管理,同时鼓励患友同伴之间相互监督与支持。同时,各个学科团队成员结合患者的评估结果,与患者一同制定个性化的孕期管理计划与针对性管理目标,之后根据患者孕期实际情况动态调整。
(3)以糖尿病专科护士为主导的多学科强化管理内容。①微课堂教育。以糖尿病专科护士为主导,联合产科护士、营养师、心理咨询师在强化管理阶段开展微课堂教育,内容涵盖认识GDM、GDM妊娠期营养、运动管理、用药治疗、自我血糖监测、孕期监测和评估、低血糖的预防与应急处理、心理与情绪管理、产后随访等。糖尿病专科护士在群中发布微课堂题目、开课时间及相关信息,讲课前15 min签到,并且动态跟进宣教效果,以调整教育方案。患者有疑问可随时在群中提出,由团队成员进行解答。同时,微信公众号每周按计划推送GDM健康宣教知识。②饮食指导。糖尿病专科护士采用24 h饮食回顾法调查患者日常三餐的就餐时间与地点、食物种类与喜好、餐次安排等;根据患者身高、目前体重及孕前BMI计算每日所需的总热量,与营养师、患者一同制定个体化的饮食食谱,具体包括每餐进食时间安排与食物的种类、重量、搭配及烹饪方式等。同时,营养师对患者进行一对一饮食指导,教会患者手测量法则与食物交换法,确保食物多样化。强化管理阶段要求患者每餐食物使用食物称,掌握如何衡量进食分量,并且嘱患者每餐按规定时间段通过微信群进行“饮食打卡”和“晒餐盘”。③运动管理。由产科医师在评估患者是否存在运动禁忌证的基础上,由糖尿病专科护士结合患者的孕周、年龄、身心状况、运动习惯、工作性质,制定适合患者的针对性运动计划,包括运动方式、持续时间、频率及注意事项。运动方式选用安全易行的散步、孕妇操、孕妇瑜伽等有氧运动或手臂运动等抗阻锻炼;指导患者在餐后60 min开始运动,并遵循循序渐进原则,运动时间从持续10 min开始,逐步增至持续20~30 min,运动频率为每周至少5天。强化管理阶段指导患者在每次运动结束后通过微信群进行“运动打卡”。④血糖监测。糖尿病专科护士讲解血糖监测的重要性,指导患者血糖监测的方法与频率。本研究中,强化管理阶段患者统一佩戴雅培公司的瞬感扫描式血糖监测仪进行14天的24 h持续动态血糖监测,随餐发血糖值于微信群中;自我管理阶段患者统一使用掌护App智能血糖仪,由内分泌专科医师与糖尿病专科护士根据患者的病情设定个性化血糖控制目标与监测频率,并设置血糖监测提醒。团队成员可通过医护端动态监测患者血糖情况,及时调整患者的饮食、运动及用药方案。⑤行为干预。糖尿病专科护士对患者的自我管理行为进行干预,具体如下。第一,向患者发放《饮食运动登记表》,要求患者每日详细记录包括空腹体重、血糖情况、三餐主食、荤菜与蔬菜的种类、摄入量、烹饪方式及运动方式、时间与频率等管理日记。强化管理阶段,嘱患者每日22:00前将管理日记上传至微信群;进入自我管理阶段后,嘱患者若有问题可随时通过微信群向团队成员反馈信息,同时每周发送微信,督导、提示患者按要求进行自我管理。第二,血糖控制不佳需注射胰岛素者,指导其胰岛素注射规范化技术,并关注血糖波动情况,以随时调整胰岛素剂量。第三,指导患者控制进食速度与调整进食顺序,规律饮食、运动、作息时间,保证充足饮水量及减少外出就餐。⑥互动交流。心理咨询师通过线上心理疏导适时给予患者支持与鼓励,帮助患者保持良好的情绪。糖尿病专科护士引导患友同伴在微信群中形成“同伴患友圈”,互相分享管理经验与心得体会,增强彼此自我管理信心。同时,患者可随时在微信群中向团队成员发起咨询,若超过4 h未得到回复,糖尿病专科护士会提醒团队成员回复解答。⑦随访跟踪。强化管理阶段,糖尿病专科护士每日根据患者上传的“饮食打卡”“运动打卡”与管理日记对患者进行针对性指导。对达标者给予鼓励与肯定;对不达标者,帮助其分析原因,纠正管理误区及调整管理方案;对未及时上传者,发出消息提醒,督促其完成管理要求。自我管理阶段,患者每4周携带管理日记到糖尿病教育护理门诊复诊,接受饮食、运动、血糖监测等指导。血糖或体质量控制不佳者,随时回院复诊。
1.2.3 评价方法(1)血糖水平。于干预前与孕37周(干预后)时抽取两组患者静脉血,检测空腹血糖、餐后2 h血糖、糖化血红蛋白。以空腹血糖 3.3~5.3 mmol/L、餐后 2 h 血糖 4.4~6.7 mmol/L、糖化血红蛋白<6.0%作为控制标准[6]。(2)孕期体质量增长(BMI)达标率。根据妊娠期合并糖尿病诊治指南(2014)[1]:孕前BMI<18.5 kg/m2,孕期体重增加 12.5~18.0 kg;孕前 BMI为18.5~24.9 kg/m2,孕期体重增加 11.5~16.0 kg;孕前 BMI≥25.0 kg/m2,孕期体重增加7.0~11.5 kg。根据患者孕前的BMI,孕期体重的增长值在目标范围内即为达标。(3)自我管理能力。采用祁梦君[7]编制的妊娠期糖尿病患者自我管理能力问卷,包含管理方法与行为、相关知识、态度与信念及社会支持4个维度,26个条目,采用Likert 5级评分,从“非常不同意”到“非常同意”依次赋1~5分。得分越高,说明自我管理能力越强。问卷总的Cronbach’s α系数为 0.937,折半信度为 0.914,重测信度为 0.947。(4)妊娠结局。统计两组患者分娩方式、妊娠并发症(羊水过多、妊娠期高血压、胎儿生长受限、胎膜早破、胎儿宫内窘迫、巨大儿、新生儿窒息)发生率以及孕期胰岛素使用率。
1.2.4 统计学方法 采用SPSS 23.0进行数据统计分析,定量资料采用(±s)表示,通过t检验对两组进行比较分析;定性资料采用频数、百分率表示,采用 χ2检验进行统计分析,P<0.05为差异具有统计学意义。
2 结果
2.1 两组干预前后静脉血糖、糖化血红蛋白水平比较(见表2)
表2 两组干预前后静脉血糖、糖化血红蛋白水平比较(±s)
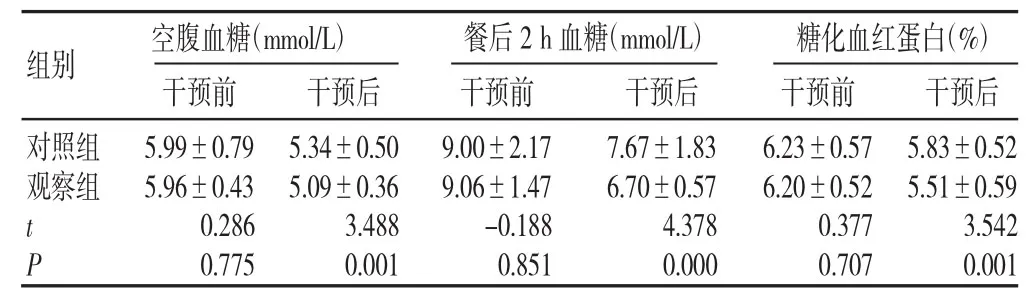
表2 两组干预前后静脉血糖、糖化血红蛋白水平比较(±s)
组别 空腹血糖(mmol/L) 餐后2 h血糖(mmol/L) 糖化血红蛋白(%)干预前 干预后 干预前 干预后 干预前 干预后对照组观察组t P 5.99±0.79 5.96±0.43 0.286 0.775 5.34±0.50 5.09±0.36 3.488 0.001 9.00±2.17 9.06±1.47-0.188 0.851 7.67±1.83 6.70±0.57 4.378 0.000 6.23±0.57 6.20±0.52 0.377 0.707 5.83±0.52 5.51±0.59 3.542 0.001
2.2 两组干预后血糖及孕期体质量增长达标情况比较(见表3)
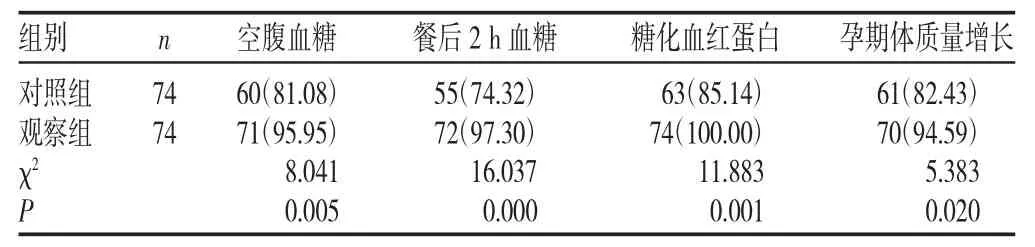
表3 两组干预后血糖及孕期体质量达标情况比较[n(%)]
2.3 两组干预后自我管理能力得分比较(见表4)
表4 两组干预后自我管理能力得分比较(±s,分)
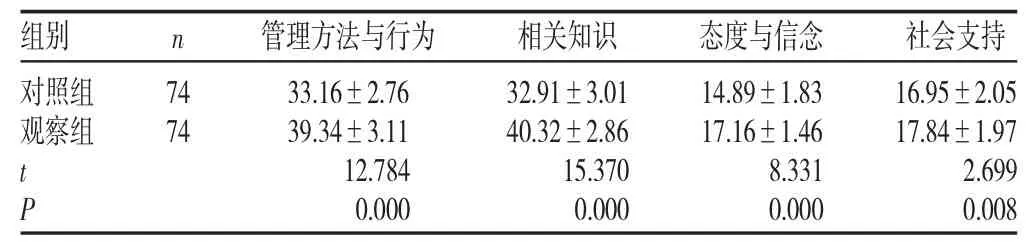
表4 两组干预后自我管理能力得分比较(±s,分)
组别n 管理方法与行为 相关知识 态度与信念 社会支持对照组观察组74 74 t P 33.16±2.76 39.34±3.11 12.784 0.000 32.91±3.01 40.32±2.86 15.370 0.000 14.89±1.83 17.16±1.46 8.331 0.000 16.95±2.05 17.84±1.97 2.699 0.008
2.4 两组妊娠结局比较(见表5)
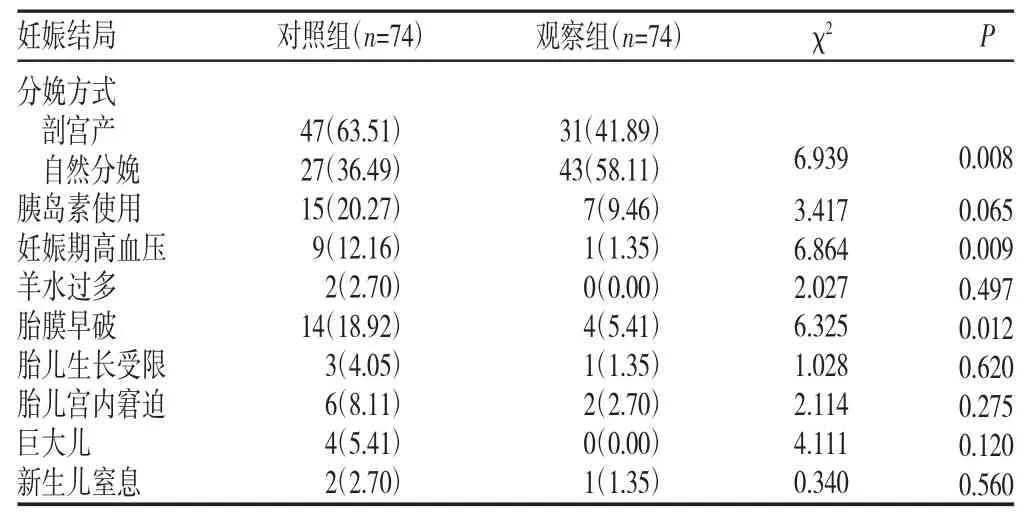
表5 两组妊娠结局比较[n(%)]
3 讨论
3.1 以糖尿病专科护士为主导的多学科强化管理模式可有效控制居家GDM患者血糖与体质量水平
GDM患者孕期血糖控制水平与妊娠期并发症及不良妊娠结局的发生密切相关,控制血糖对母婴健康具有重要意义。同时,孕期体质量的增长也是影响母婴安全的重要因素,体质量增长过度可导致孕妇超重或肥胖,使得流产、羊水过多、巨大儿等风险增加[4]。研究指出,以多学科团队协作为保障,增进医护间的多向沟通和衔接,有利于GDM孕妇血糖水平、体质量控制效果得到明显改善[8]。本研究以糖尿病专科护士为枢纽,联合产科、内分泌科、心理科组建多学科强化管理团队,保证GDM管理的系统性、综合性与全面性。本研究结果显示,观察组GDM患者的血糖控制水平、体质量增长达标率与对照组相比,均呈现较好的效果(P<0.05),这与 Jie、冯薇等[8-9]研究结果一致。糖尿病专科护士在多学科管理团队中积极发挥计划者、实施者、管理者、协调者、沟通者的作用,与各学科成员之间通力合作,通过微信的方式持续追踪患者饮食与运动是否合理、体质量和血糖情况是否达标,保证了体质量与血糖管理的连续性、系统性。同时,微课堂教育及公众号定期推送的健康知识宣教能引起患者对饮食、运动、心理、血糖管理等方面的兴趣和重视,进而提高患者的治疗依从性,有效实现患者的体质量和血糖水平达标。
3.2 以糖尿病专科护士为主导的多学科强化管理模式可提高居家GDM患者的自我管理能力
自我管理的行为与能力在GDM患者孕期管理中发挥着积极的作用,缺乏GDM相关知识与不正确的管理观念是影响患者自我管理能力的关键因素之一[10]。表4显示,观察组GDM患者的自我管理能力各维度评分显著优于对照组(P<0.01),表明以糖尿病专科护士为主导的多学科强化管理模式可有效提高居家GDM患者自我管理能力,与刘芳等[4]报道一致。本研究中,首先通过全面评估分析患者对GDM相关知识的掌握程度,进而各学科间有的放矢地进行指导,使患者形成正确管理GDM的信念和动机。同时,为避免对信息淡忘,本研究在强化管理阶段要求患者每餐每日进行饮食、运动、血糖、管理日记等打卡,以对其进行科学、正确的督导,不断强化患者自我管理意识与依从性,使其自发地改变行为。此外,患者同伴作为患者重要的社会支持力量之一,其对GDM管理的态度和认识也会对患者的自我管理能力造成影响,故本研究引导患友同伴在微信群中形成“同伴患友圈”,以创造机会让患者同伴发挥监督与支持作用,促使患者自我管理行为改变的动机和能力逐步积极化。
3.3 以糖尿病专科护士为主导的多学科强化管理模式可改善居家GDM患者的妊娠结局
本研究结果显示,观察组孕妇剖宫产率、妊娠期高血压、胎膜早破的发生率显著低于对照组(P<0.05),与国内外研究结果[11-12]相似;胰岛素使用率及羊水过多、胎儿宫内窘迫、巨大儿、胎儿生长受限、新生儿窒息的发生率均低于对照组,但差异无统计学意义(P>0.05)。本研究通过互动式微信平台实现了医护人员对GDM患者的无间断健康干预,团队成员可打破空间与时间的限制,与患者随时保持互动交流,为患者实施病情监测、人文关怀及个性化指导,并及时提醒、督促患者纠正错误行为,有效实现了对居家GDM患者全程健康跟踪与管理,从而稳定了患者孕期的体质量及血糖水平,使妊娠结局朝良性方向发展,减少妊娠并发症的发生。
