超声引导下血管腔内成形术治疗内瘘血栓性闭塞效果研究
2022-02-25许映斌林腾夏郁彬
许映斌 林腾 夏郁彬
自体血管动静脉内瘘是尿毒症患者进行血液透析治疗的首选。尿毒症患者自身血管条件差时,人工血管动静脉内瘘就成为首选的血管通路,但随着透析时间延长,无论自体血管内瘘还是人工血管内瘘,均会逐渐出现管壁增厚、钙化、狭窄,直至血栓闭塞,严重影响血液透析的治疗效果,甚至失功[1]。经皮血管腔内成形术(PTA)已经成为治疗内瘘狭窄的一线方案[2,3]。近年来,我院医联体单位开展超声引导下经皮PTA 治疗内瘘血栓性闭塞,疗效明显,现报道如下。
1 材料与方法
1.1 一般资料回顾分析我院医联体单位汕头潮南医院2020年6月~2021年3月采用PTA 治疗的内瘘血栓性闭塞患者14 例,其中女5 例,男9 例,年龄32~66 岁。人工血管5 例,自体动静脉内瘘9 例,患者均因血管无法透析行超声检查发现通路血栓性闭塞。均行溶栓治疗,其中11 例溶栓失败,3 例再通后第2~3 天再次闭塞,分别在闭塞后3~5 天行PTA 去血栓。本研究经医学伦理委员会批准,患者均签署知情同意书。
1.2 仪器与耗材GE LOGIQ E9 彩色超声诊断仪,PTA 球囊导管套装购自美敦力(上海)管理有限公司,选择直径6mm 球囊。
1.3 方法患者仰卧位手外展,术前超声检查再次确认血栓位置,选择穿刺入口,入口位于病变血管通路的近心端,距血栓大于50mm,选择穿刺的目标静脉要与病变血管通路相连,走行尽量平直,方便超滑导丝推进。常规消毒铺巾,穿刺点皮下麻醉,超声引导下经皮穿刺目标静脉,置入短导丝,沿短导丝置入6F 鞘管作为手术操作通道。抽出短导丝,注入含3 000U 肝素钠盐水5ml 后,经鞘管置入超滑导丝,超声引导下捻转推进超滑导丝,经过血栓段血管,过瘘口入桡动脉直至肱动脉,固定超滑导丝。超声引导下1%利多卡因溶液5~10ml 注射血栓段血管外软组织行局部麻醉浸润,沿超滑导丝推进球囊,穿过血栓,球囊头端过瘘口后固定,连接球囊扩张压力泵(泵内充满生理盐水),在超声监视下逐渐加大压力至球囊爆破压值,不要超过爆破压值,可见血栓被逐渐压扁消失,管腔逐渐增大(见图1),有狭窄处可见狭窄“腰部”逐渐变平,每次维持0.5~1min,然后释放压力,重复2~3 次。自体动静脉内瘘血栓段及狭窄部位均须扩张,人工血管整条均要扩张去栓,出口静脉端有无狭窄均给予扩张,结束后可见充满血栓、萎瘪的血管充血饱满(见图2),有搏动,管腔内未见血栓。确认管腔内血栓消失,血流通畅后,逐步退出高压球囊、超滑导丝及鞘管,穿刺口加压包扎。患者术后第1 天均行超声复查,观察管腔血流通畅情况。
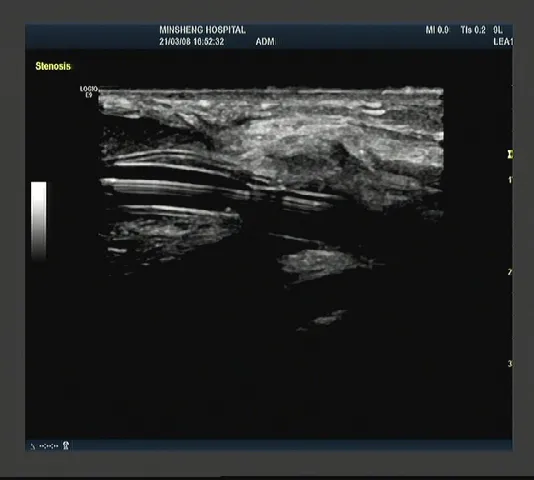
图1 人工血管管壁与球囊间血栓被碾压
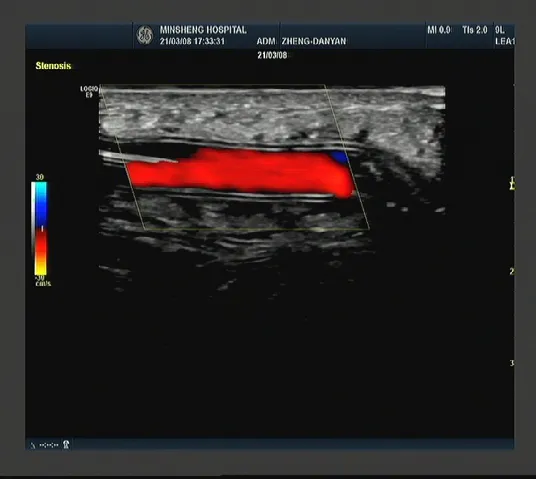
图2 球囊扩张去栓后,血栓消失,血流通畅
2 结果
14 例患者均成功去除血栓,管腔血流通畅,均能正常进行血液透析。9 例自体动静脉内瘘患者,随访6 个月,3 个月和6 个月通畅率分别为100.0%(9/9)和88.9%(8/9),4 个月后1 例 狭 窄再 次 行PTA,距今7 个月仍通畅。5 例人工血管患者3 个月和6 个月通畅率分别为60.0%(3/5)和40.0%(2/5)。2 个月后,2 例人工血管再次闭塞,其中1 例外院重新置管,1 例颈内静脉置入长期透析管;1 例5 个月时闭塞,再次给予PTA 去栓至今仍然可用。术中和术后均有不同程度肿胀和轻度疼痛,涂抹喜辽妥后,肿胀逐渐消退。1 例人工血管可见管外少量积血,4 例穿刺针眼处渗血。
3 讨论
内瘘血管是血液透析患者的唯一透析通路。随着透析时间的增加,内瘘管壁增厚、钙化狭窄、患者血压过低、血液高凝状态等原因都会引起通道血栓形成甚至闭塞。内瘘闭塞必须及时清通或另外置管透析,但另外置管透析增加患者风险和负担,浪费血管资源,所以及时清通是最好的选择,既能减轻患者痛苦又能保护有效的血管资源。本研究中,通畅血管有11 例患者溶栓失败后及时给予PTA,2 天内给予血液透析,流量充足且顺利完成。3 例患者术前给予颈内静脉置临时透析管,增加了患者痛苦和负担。
临床对于动静脉内瘘闭塞的解决方法有物理按压、头静脉留置针溶栓、外科手术取栓、数字减影血管造影(DSA)下穿刺肱动脉置管溶栓和取栓[4~6]。上述手术均需注射大量尿激酶,导致患者出血风险增大,手术创伤增加,且血栓脱落有肺栓塞的风险。血栓闭塞多伴有狭窄,单独溶栓有无法去除狭窄的风险。DSA 下操作,造影剂对患者有毒副作用,射线对医师和患者均会造成损伤。
本研究14 例患者均采用超声引导下从病变血管近心端置入6F 鞘管,超滑导丝通过鞘管进入静脉逆血流方向穿过血栓;PTA 球囊扩张从血栓的远心端开始,通过球囊高压压力把血栓碾碎;去除近心端血栓时,球囊的尾部超过血栓近心端2cm,术中注入3 000~10 000U 肝素钠生理盐水,有助于抗凝及溶栓,鞘管置于近心端,可防止手术过程中血栓脱落流向心脏,避免肺栓塞,本研究病例均未发生肺栓塞。
由于动静脉内瘘血栓性闭塞动脉血流被截断,近心端头静脉和贵要静脉血流来自侧枝静脉,无动脉血供,且静脉管腔细小而且无张力,穿刺难度大。有4 例皮下局麻后,静脉管腔受压塌陷,我们通过近心端绑绷带、适度局麻、超声引导下精准轻巧的穿刺得以解决。穿刺成功后进短导丝,再次确定在静脉内后,进6F 导管鞘。14 例患者血栓近心端均有大小不等的浅静脉分支,导丝推进时很容易进入侧枝静脉,10 例在超声监视下不断调整和捻转导丝,才能进入血栓闭塞的血管,4 例通过导管鞘硬鞘和KMP 引导进入血栓闭塞血管。
本研究14 例患者术后均通畅,血管通路未见血栓和狭窄。1 例患者去除血栓后,二维超声看到静脉搏动,但彩色多普勒无法显示血流信号,通过导管鞘回抽可见出血,考虑鞘管处血流受阻,将鞘管退出部分,彩色多普勒显示血流信号饱满,血流通畅,发现原鞘管尖处静脉偏小,给予扩张。
2017年Bermudez 等[7]研 究得 出Angio-Jet 机械去栓治疗人工血管动静脉内瘘血栓性闭塞技术成功率达93%,3 个月和6 个月通畅率分别为52%和41%。本研究14 例患者PTA 术后手术成功率为100.0%(14/14),总体3 个月和6 个月通畅率分别为85.7%(12/14)和71.4%(10/14);自体内瘘血栓性闭塞6 个月通畅率88.9%(8/9),人工血管血栓性闭塞3 个月和6 个月通畅率分别为60.0%(3/5)和40.0%(2/5)。自体动静脉内瘘效果明显好于人工血管,这与上述研究结果基本相符。
本研究由于病例样本少,随访时间短,存在一定局限性,但手术成功率为100.0%,自体动静脉内瘘6个月通畅率为88.9%,总体3 个月和6 个月通畅率分别为85.7%和71.4%,说明疗效显著。PTA 后透析通路及时可用,避免重新置管,保护有限的血管资源。
综上所述,超声引导下PTA 能够有效及时治疗内瘘血栓性闭塞,能节约血管资源,手术创伤小、恢复时间短、经济、安全有效,值得临床推广应用。
