短暂加压通气在行无痛胃镜检查老年患者中的效果
2022-02-23张清瑜王韶莉杨海慧刘梅宝邓玉兰
张清瑜,王韶莉,杨海慧,刘梅宝,邓玉兰
(粤北人民医院 麻醉疼痛门诊,广东 韶关,512026)
内镜检查是诊断消化道疾病常用的方法之一,但该方法属于侵入性操作,检查时患者易产生不适及恐惧,导致其依从性较差。无痛胃镜是将内镜技术与现代麻醉、镇痛技术相结合的一种检查方式,能使患者在镇静状态下完成检查,有助于提高其舒适度,减少应激反应的发生[1]。但无痛胃镜检查也存在一定的局限性,如检查过程中麻醉药物的应用可能诱发患者的呼吸、循环系统出现不同程度的抑制,尤其在老年人群中较为明显[2]。因此,临床在无痛胃镜检查过程中实施有效的气道管理是确保检查顺利完成的关键所在。基于此,本研究以老年患者为研究对象,在无痛胃镜操作开始前给予其鼻导管预给氧加用短暂面罩加压通气的护理方案,分析该方案对老年患者安全性的影响。
1 对象与方法
1.1 研究对象
选取2019年1月至2022年1月于粤北人民医院行无痛胃镜检查的120例老年患者为研究对象,遵照随机信封法将其分入短暂加压组和常规吸氧组,每组60例,且研究已经本院医学伦理委员会批准开展。纳入标准:① 年龄≥60岁;② 美国麻醉医师协会(ASA)分级为Ⅰ~Ⅱ级;③ 符合无痛胃镜检查的适应证[3];④ 无特殊药物使用史;⑤ 患者及其家属对本研究充分理解,并签署知情同意书。排除标准:① 合并心、肺、肝和肾等重要器官器质性病变;② 合并未控制的高血压、心肌梗死和心律失常等严重心脑血管疾病;③ 合并急性呼吸道感染、支气管哮喘发作等呼吸系统疾病;④ 合并急性上消化道出血等,易引起反流或误吸;⑤ 有凝血障碍或麻醉药物过敏史。2组间一般资料的差异均无统计学意义(P均>0.05),见表1。
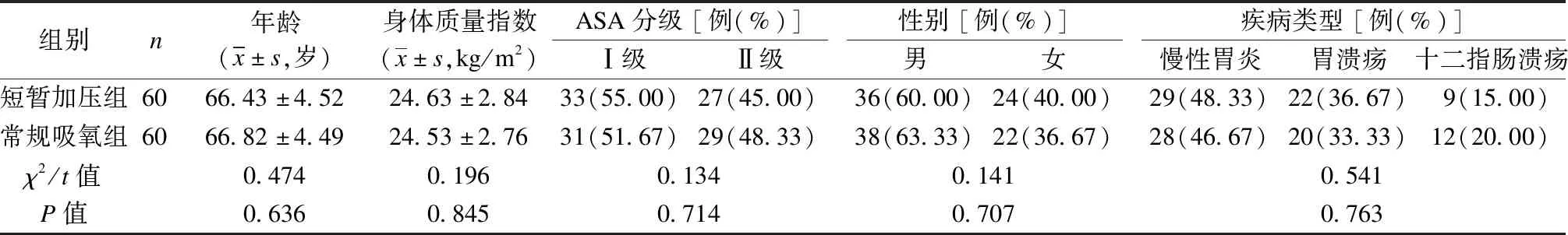
表1 2组一般资料比较
1.2 方法
检查前,对所有患者进行健康宣教,告知其可能出现的不良反应,引导其以舒适的体位进行检查。监测患者的心电图、血压和心率,评估其心肺功能。检查前禁食8 h,禁饮2 h。检查结束后,使用平车将患者送入复苏室,护士给予其保暖、心电监护和吸氧等措施,并记录2组患者的苏醒程度和苏醒时间,待患者的意识清醒、四肢活动均正常时,可离开复苏室,并告知患者1 h内不能进食、24 h不能驾驶或从事高空工作。所有患者的干预时间均为检查前至检查结束离开医院。
1.2.1 鼻导管预吸氧 常规吸氧组予以鼻导管预吸氧。① 预吸氧:进入检查室后,予以患者生命体征监护,为其开放静脉通道,协助其取左侧卧位,给予其鼻导管预吸氧2~4 L/min。② 麻醉及检查:麻醉医师对患者诱导用药,待其意识消失后,检查医师开始行胃镜检查,直至检查结束。麻醉诱导及检查过程中,护士密切观察并记录患者的生命体征变化,当血压低于基础值的20%时,遵医嘱予以静脉注射麻黄碱15 mg;当心率(HR)低于50次/min时,给予静脉注射阿托品0.5 mg;当血氧饱和度(SpO2)低于90%时,立即报告检查医师暂停检查,并对患者用面罩加压通气。
1.2.2 短暂加压通气 短暂加压组患者在鼻导管预吸氧的基础上增加短暂加压通气。麻醉医师对患者诱导用药,待患者的意识消失后,采用机控或手控进行面罩加压通气,频率为20次/min,时间为15 s。随后检查医师开始行无痛胃镜检查,直至检查结束。麻醉诱导及检查过程中的注意事项与常规吸氧组一致。
1.3 观察指标
① 采用多功能监护仪在麻醉诱导前(T1)、检查开始前(T2)、胃镜通过咽部(T3)、检查结束时(T4)4个时间点分别记录患者的SpO2、HR、平均动脉压(MAP)和呼吸频率(RR)变化情况。② 采用经鼻导管旁流式PetCO2监测仪分别记录患者在T1、T4时间点的呼气末二氧化碳分压(PetCO2)。③ 检查过程中认真记录2组患者暂停检查的情况,统计每组中暂停检查的例数。此外,记录所有患者的苏醒时间。
1.4 统计学方法
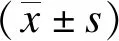
2 结果
2.1 2组SpO2、HR、MAP和RR比较
短暂加压组患者在T2、T3时间点的SpO2均较常规吸氧组更高,在T3时间点的MAP较常规吸氧组更高(P均<0.05);2组在其他时间点的SpO2、HR、MAP和RR均未见统计学差异(P均>0.05),见表2。

表2 2组各时间点的SpO2、HR、MAP和RR比较
2.2 2组PetCO2比较
2组在T4时间点的PetCO2均高于T1时间点,但短暂加压组在T4时间点的PetCO2低于常规吸氧组,差异均有统计学意义(P均<0.05),见表3。
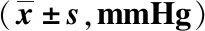
表3 2组T1、T4时间点的PetCO2比较
2.3 2组暂停检查和苏醒情况比较
短暂加压组60例患者中有2例暂停检查,常规吸氧组60例患者中有8例暂停检查。短暂加压组的暂停检查率(3.33%)低于常规吸氧组(13.33%,χ2=3.927,P=0.048),且短暂加压组患者的苏醒时间为(3.45±1.23)min,短于常规吸氧组的(3.97±1.36)min(t=2.197,P=0.030)。
3 讨论
近年来,随着物质条件的改善,人们对医疗健康的需求也逐渐提升。无痛胃镜技术的出现丰富了临床镜检的手段,也成为临床消化系统疾病诊疗的常用手段之一,同时无痛胃镜检查可以减轻患者在检查过程中的不适,帮助胃镜检查顺利进行[4]。无痛胃镜检查为侵入性操作,检查过程中可导致患者产生负性情绪,严重时甚至会引起上呼吸道梗阻、呼吸抑制,若不能及时供氧,则可能会危及生命。无痛胃镜检查前,通常使用丙泊酚、芬太尼等药物进行麻醉,该类麻醉药物若镇静过度,可导致患者的呼吸、循环系统受到不同程度的抑制[5]。因老年患者的生理机能较差,在胃镜操作及麻醉药物的双重作用下,对缺氧的耐受能力更低,若未能及时进行有效的处理,则可能会导致患者出现致命性低氧血症。因此,探究一种有效的气道干预措施对于提升老年患者在无痛胃镜检查中的舒适程度和检查效果十分必要。
临床对胃肠镜检查的患者采用预给氧的方式以增加患者的氧储备量,降低胃肠镜检查过程中低氧血症的发生风险。现阶段,临床进行预给氧的方式为高流量鼻导管吸氧,该方法能够提高患者的血氧分压,缩短检查过程中的低氧持续时间,降低其低氧血症的发生风险。但预吸氧无法从根本上解决麻醉引起的呼吸抑制甚至呼吸暂停等症状,也无法解决高碳血症和酸中毒的问题[6]。面罩加压通气通过增加氧储备量,减少二氧化碳蓄积,有助于改善通气效率,从而对麻醉药物引起的呼吸抑制起到缓冲作用[7]。同时,通过对吸入的氧气进行短暂加压,可使患者的潮气量大于死腔量,以降低正压通气时对动脉血压造成的剧烈波动,达到良好的呼吸循环目的,使患者保持更好的状态进行胃镜检查[8]。本研究对老年患者在开展无痛胃镜检查前进行鼻导管预吸氧联合短暂面罩加压通气,结果显示,短暂加压组患者在T2、T3时间点的SpO2均较常规吸氧组更高,在T3时间点的MAP较常规吸氧组更高(P均<0.05),说明短暂加压组患者在检查过程中的SpO2和MAP变化幅度更小,可有效维持基本生命体征。PetCO2的检测具有灵敏度高、操作简便等优点,常用于判断患者在麻醉期间的肺通气水平[9]。本研究结果显示,2组在T4时间点的PetCO2均高于T1时间点(P均<0.05),但短暂加压组在T4时间点的PetCO2低于常规吸氧组(P<0.05)。这客观反映出在该干预方案下,患者的肺通气效果更佳,从而减少了二氧化碳的蓄积。短暂面罩加压通气有助于降低患者在检查过程中发生呼吸暂停、低通气等不良情况的风险,同时还可提高无痛胃镜检查的安全性[10]。本研究结果显示,鼻导管预吸氧联合短暂面罩加压通气的老年患者中,暂停检查率更低,术后苏醒时间更短(P均<0.05)。由此提示,本研究干预方案有助于减少老年患者在无痛胃镜检查过程中不良情况的发生,确保无痛胃镜检查顺利进行,同时还可促进患者术后恢复,缩短苏醒时间,从而降低临床复苏护理的压力。
综上,将鼻导管吸氧结合短暂加压通气应用于老年患者无痛胃镜检查,可改善患者的SpO2、MAP和PetCO2,减少检查过程中不良情况的发生,促进患者苏醒。
