Stanford B型主动脉夹层治疗进展
2022-02-23蔡卓言
蔡卓言, 向 华
主动脉夹层(aortic dissection,AD)指各种原因导致的主动脉内膜出现裂口,主动脉腔内高压血液自内膜撕裂处进入主动脉中膜并使之分离,从而产生AD病变,接着在血流动力学作用下沿主动脉长轴方向向远心端或近心端继续剥离、延伸、扩展,形成由内膜片分隔的主动脉壁真、假两腔分离的病理状态。早期AD治疗主要采用开放手术,技术水平要求十分苛刻,围手术期病死率较高。1999年Dake等[1]首次报道采用胸主动脉腔内修复术(thoracic endovascular aortic repair,TEVAR)封堵AD近端破口成功治疗急性Stanford B型AD以来,AD治疗逐渐向以血管腔内治疗为首选术式的微创化方向发展。
随着对该疾病的深入了解,研究者逐渐发现TEVAR仅封堵B型AD近端破口虽高效、微创,且有着较好的早期临床效果,但中远期主动脉重塑效果并不理想,部分患者术后AD假腔血流持续存在,且伴发腰背部疼痛,甚至有患者AD继续进展,以致假腔扩大破裂[2]。有研究发现B型AD远端破口存在,是影响TEVAR术后中远期疗效的重要因素之一[3]。尽管一些学者展开一系列相关实验和临床研究,提出了各自理论和方法,但大多存在争议,未达成共识[4]。本文就AD流行病学表现、分期分型及基础治疗和介入治疗方式作一综述,并就AD远端破口处理研究进展进行归纳总结,为临床术式决策提供可行参考。
1 AD流行病学表现
Cifani等[5]、Hughes等[6]通过医院统计数据报道的AD发病率为2.6/10万至3.6/10万。Pape等[7]研究显示AD患者平均发病年龄为63岁,进一步分析表明Stanford A型AD患者平均发病年龄要低于B型患者。男性与女性发病率之比约为2∶1,但女性预后明显差于男性,原因可能是女性症状不典型,延误了诊治[6]。然而我国AD发病率远高于国外,且呈年轻化趋势[8]。AD病情凶险,进展迅速,患者发病24 h内未经治疗的病死率约为50%,且48 h内每增加1 h病死率增加1%,其中75%患者死于主动脉破裂[9]。
2 AD分期分型
2.1 AD分期
AD早期分期主要基于尸检研究结果,按照发病时间被分为14 d内(含)急性期和超过14 d后慢性期[10-11]。随着医疗技术和诊疗水平的提高,大量AD患者得到确诊和及时救治,同时也逐渐发现以14 d为期限的分期并不适合指导临床诊疗[12]。Steuer等[13]回顾性分析124例TEVAR术患者临床随访资料发现,发病15~85 d手术患者的预后指标明显优于急性期(14 d内)和85 d后手术患者,并据此提出15~90 d为亚急性期的概念,受到众多学者支持。肖正华等[14]通过动态检测AD患者血液中肿瘤坏死因子(TNF)-α、C反应蛋白(CRP)、白细胞计数等炎症指标发现,患者14 d后各项指标仍处于较高水平,但60 d后趋于平稳状态,据此将AD亚急性期定义为15~60 d。中华医学会外科学分会血管外科学组《主动脉夹层腔内治疗指南》[15]中提出将2周至2个月定义为亚急性期。
2.2 AD分型
目前临床和基础研究中比较熟悉的AD分型有两种,分别是1965年提出的Debakey分型[16]和1970年提出的Stanford分型[17]。Debakey分型根据破口位置及AD累及范围分为3型。Ⅰ型:破口位于升主动脉,AD远端累及主动脉弓和(或)降主动脉;Ⅱ型:破口位于升主动脉且AD仅累及升主动脉;Ⅲ型:破口位于降主动脉且AD仅累及降主动脉,其中病变范围仅累及膈肌以上胸主动脉者又细分为Ⅲa型,累及腹主动脉者为Ⅲb型。Stanford分型则根据AD累及范围分为A、B两型。A型:只要AD累及升主动脉,不论破口位置;B型:AD仅累及降主动脉。早期AD治疗以开放手术为主,主要考虑AD累及范围,Debakey分型和Stanford分型也正是基于此理念。TEVAR术主要原理是封堵AD近端破口,而破口位置与主动脉分支关系可影响手术方案制定,故有学者认为既往分型方法已不能很好满足临床治疗与学术研究交流的需求。最近,Ge等[18]发布一项研究成果:AD 301分型。这是解放军总医院郭伟团队在主动脉外科领域的重要理论创新,也是目前唯一以中国医院命名的AD分型方法。301分型体系基于Stanford B型AD胸段真假腔相对空间位置关系建立,将B1型定义为胸段真腔紧贴脊柱走行,假腔在真腔前外侧下行;B2型定义为胸段真假腔螺旋或半螺旋伴行;B3型定义为假腔紧贴脊柱走行,而真腔在假腔前外侧下行,见图1。
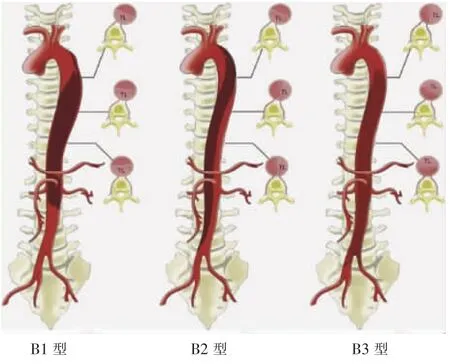
图1 301分型体系对B型AD再分型[18]
胸段真假腔空间位置关系可反映AD解剖概貌。301分型B1型中胸段真腔紧贴脊柱下行,而假腔在主动脉偏前侧走行,则肋间后动脉少有受累,假腔在下行过程中会遇到腹腔干和肠系膜上动脉起始部位阻力消耗下行势能,导致AD远侧累及范围相对局限,腹主动脉段破口少;反之,B3型中胸段假腔紧贴脊柱下行,真腔在主动脉偏前侧下行,则多数肋间后动脉受累致假腔供血,假腔在下行过程中不会遭遇腹腔干和肠系膜上动脉起始处阻力,势能消耗相对小,可撕裂至髂股动脉,同时腰动脉受累常见,致腹主动脉段破口广泛;B2型真假腔螺旋或半螺旋伴行解剖概貌居B1型、B3型之中。研究发现,B2型和B3型AD具有更多假腔分支血管,且起源于假腔的肋间动脉或腰动脉支数越多,假腔持续血流时间越长,AD血栓化或重塑效果越差。此外,B2型和B3型AD与B1型相比更可能延伸至股动脉区域,并具有更大的腹部假腔体积。这两个因素均使腹主动脉发生负性的主动脉重塑[19]。以上是301分型体系可预测B型AD腔内修复术后多种不良事件的本质所在。
3 AD治疗
AD发病急骤,自然预后较差,治疗目标是控制AD进展,挽救患者生命,同时积极处理并发症,从而提高生存质量。AD病情不同治疗方法多样,目前主要分为内科保守治疗、外科手术治疗和腔内介入治疗。
3.1 基础治疗
内科治疗是所有AD患者的基础治疗,一般包括控制血压、心率,镇静止痛等对症支持治疗,目的是减轻血流压力对血管的直接冲击力,控制AD进展[20]。由于多项研究证实β-阻滞剂如美托洛尔等能降低主动脉壁剪切应力(dP/dt),良好控制血压心率,提高患者远期生存率,被推荐为控制血压、心率首选药[21-22]。但Takeshita等[23]研究认为,血管紧张素转化酶抑制剂(ACEI)应作为首选药物。AD患者收缩压一般建议控制在80~120 mmHg(1 mmHg=0.133 kPa),心率控制在60次/min内[24-25],有些血压控制不佳患者可联用钙通道阻滞剂等,但血压不应太低,尤其应注意患者尿量,保证肾脏等重要脏器血液灌注。Liu等[26]在一项关于性别与中国人群急性AD预后相关性研究中对829例患者进行随访后发现,出院后钙通道阻滞剂应用(OR=0.37,95%CI=0.18~0.74,P<0.05)可能有助于改善远期预后效果。
3.2 B型AD介入治疗
临床实践中一般将Standford B型AD又分为复杂型与非复杂型。非复杂型AD指无顽固性高血压、难以控制的持续胸背痛,无主动脉壁外出血(破裂或先兆破裂)及不存在肢体、内脏灌注不良表现的B型AD,有其中任何一项表现者均称为复杂型AD。对于复杂型B型AD,相关共识均建议手术治疗[27]。在TEVAR术之前,手术只能选择开胸(腹)主动脉置换术,但创伤大、技术要求高,病死率和并发症发生率均较高,目前首选TEVAR术。但部分学者研究发现,非复杂型B型AD最佳药物管理早期(4~5年)疗效与积极的介入手术干预相比无明显差异[25,28],故不主张积极手术干预,只要定期随访即可;而一项更远期研究结果发现,TEVAR术后患者远期假腔重塑率、瘤样扩张率及病死率等指标均优于最佳药物治疗[29]。早期AD指南中针对非复杂型B型AD患者曾推荐首选药物治疗,但2014年欧洲心脏病学会AD指南已将TEVAR术列为非复杂型B型AD应当考虑的治疗方案[30]。
TEVAR术治疗B型AD原理是封堵AD近端破口,阻断流入假腔的高速血流,旷置远端破口,降低假腔压力,使真腔复张,假腔逐渐血栓化缩小。目前认为TEVAR术治疗AD适应证[31]为:①破裂出血或先兆破裂;②AD主动脉直径快速增大(>10 mm/年);③AD主动脉形成动脉瘤(直径>50~60 mm);④疼痛持续不缓解;⑤主动脉壁间血肿及溃疡形成;⑥主动脉重要分支缺血。目前认可的TEVAR术绝对适应证为复杂型B型AD[32],但有中远期研究结果表明非复杂型B型AD患者接受TEVAR术预后要好于单纯药物治疗[33],目前国内对非复杂型B型AD大多行TEVAR术。根据TEVAR术原理,手术方案制订主要取决于近端破口位置。目前的治疗方式有单纯主动脉覆膜支架植入术、开窗术、烟囱技术、潜望镜技术、分支支架技术以及复合手术等。开窗术主要包括预开窗和原位开窗两种方案,主要适用于近端锚定区不足需覆盖分支动脉开口的情况,通过专业开窗器或激光、射频消融等方法,在覆膜支架对应分支动脉开口处进行开窗,以重建分支动脉血流,目前临床随访显示均获得较好的治疗效果[33-34]。潜望镜技术和烟囱技术又统称为平行支架技术,其适应证同开窗技术,通过在目标分支动脉内植入相应尺寸裸支架或覆膜支架,一端与主体支架平行并开口于主动脉真腔,保证分支动脉血供。复合手术主要是为了挽救因手术需封堵或术中误封堵的重要分支动脉。
但是随着腔内治疗技术发展和随访时间延长,发现B型AD近端破口封堵后虽然近中期疗效显著,但远期预后并非理想,其中包括假腔并未如预期那样逐渐血栓化、真腔并未很好膨胀复张,部分患者持续存在胸背部疼痛,甚至病情继续发展,假腔出现瘤样扩张(破裂),以上情况部分需二次手术干预;进一步研究发现AD远端破口持续存在与这些不良预后密切相关[3]。
4 B型AD远端破口处理
4.1 分型和分布特点
大量影像学资料分析显示,B型AD大多存在远端破口,且多不止一个,主要好发于内脏动脉区,其次为腹腔干上方降主动脉[35-36]。目前关于远端破口分型尚无统一标准,但大部分以内脏动脉是否受累予以划分。戈小虎等[37]根据远端破口位置将其分为4型,Ⅰ型:破口位于支架尾部;Ⅱ型:破口位于胸腹主动脉,距离内脏动脉较近或累及内脏动脉;Ⅲ型:破口位于肾下腹主动脉,破口未累及内脏动脉;Ⅳ型:破口位于髂动脉。张婉等[38]建议将远端破口分为3型,Ⅰ型为腹腔干水平以上,Ⅱ型为腹腔干至低位肾动脉间内脏动脉区域,Ⅲ型为低位肾动脉水平以下。方青波等[39]将远端破口分型后对43例术后仍存在远端裂口的B型AD患者行选择性处理方案,结果显示所有患者远端裂口处理后主动脉最大径显著小于处理前[(27.36±4.92)mm比(32.03±6.35)mm,t=5.899,P<0.01)],主动脉假腔未血栓化范围明显减少,其中6例假腔完全血栓化;结论认为,在亚急性期隔绝胸主动脉段裂口、栓塞假腔内逆向血流通道、选择性封堵远端裂口等处理,对于TEVAR术后远端裂口安全有效。
4.2 处理原则
TEVAR术后患者远端破口与假腔的转归,可能包括[40]:①破口持续存在,AD假腔继续发展扩张,导致威胁生命;②破口持续存在,假腔稍有增大或不变,稳定存在不危及生命;③破口仍存在或愈合,假腔逐渐血栓化或消失,后两种情况更多见。受目前医疗器材和技术限制,对于AD远端破口处理,多数学者仍支持首选旷置随访,只有在出现假腔快速增大或瘤样扩张、破口较大、累及脏器供血等情况下建议积极治疗,但随着介入诊疗设备、经验及技术不断提高,远端破口适应证在逐步放宽[15]。
中华医学会外科学分会血管外科学组《主动脉夹层腔内治疗指南》[15]指出,大多数AD患者不止一个破口,但是否予以处理、如何处理主要取决于其与近端破口的距离和反流量大小,对于远端破口位于肾动脉以上且反流量较大者应与近端破口同期处理,而对于距离近端破口远、反流量小的远端破口则可暂不处理。李长瑞等[41]研究提出,对于远端单发破口,应根据破口返流量、破口大小、假腔增大速度及累计内脏供血情况等予以个性化处理;对于多发破口,应坚持序贯治疗,即按由近至远顺序治疗远端破口,如果不处理内脏破口,就不应处理其远端破口。
4.3 处理方案
B型AD远端破口处理方案包括主动脉远端裸支架法、多层裸支架技术、传统覆膜支架技术、封堵器技术、假腔栓塞技术、分支支架技术和复合手术,现分述如下。
主动脉远端裸支架法又称Petticoat法,由Mossop等[42]于2005年首先报道。该方法是先予TEVAR术封堵近端破口,覆膜支架远端衔接裸支架,旨在增加支架长度并最大限度固定内膜片作用的同时又不影响分支动脉供血,多用于假腔不大的AD。He等[43]报道对113例B型AD患者行单纯TEVAR治疗,35例行近端TEVAR结合预先放置辅助性远端裸支架治疗,术后1年TEVAR和辅助性远端裸支架治疗患者真实管腔容积与单纯TEVAR治疗患者相比显著增加(166 mL比110 mL,P=0.022);结论认为,远端裸支架预置结合作为近端TEVAR辅助治疗可限制远端支架移植物尺寸过大,减少远端管腔塌陷和内脏灌注不良可能,并改善胸主动脉解剖重塑。Shen等[44]研究分析复杂性B型AD患者术后远端节段主动脉扩大(distal segment aortic enlargement,DSAE)的危险因素,结果显示DSAE组、非DSAE组患者覆膜支架在降主动脉中平均长度分别为(172.60±45.29)mm、(196.81±44.97)mm,差异有统计学意义(P<0.01);为减少远端过大,130例患者应用限制性裸支架,其中DSAE组15例(21.43%),非DSAE组115例(43.73%),表明远端裸支架应用可能减少DSAE发生(P<0.01)。
多层裸支架技术最早应用于累及重要分支血管的动脉瘤患者,即于分支血管开口平面植入自膨式多层金属裸支架,从而将分支血管入口处血流改变为层流,减轻瘤腔内血流冲击力,促进隔绝瘤腔内血流逐渐血栓化,同时又保证分支血管血流通畅。该项技术最早由Henry等[45]于2008年报道用于治疗肾动脉瘤,随访6个月结果显示瘤体明显缩小,分支血管血流通畅,效果良好。Chocron等[46]于2011年最先报道将该技术应用于内脏动脉区AD破口治疗,与远端裸支架相比,可在有效贴合内膜片、保证内脏动脉血供的同时,有效减轻血流对假腔的冲击。
传统覆膜支架技术治疗AD远端破口的原理是直接封闭破口,隔绝进入假腔的血流,使其血栓机化。有多项研究报道该技术能有效封堵AD远端破口,促进真腔扩张和假腔血栓化缩小[47-48]。为了确保分支血管血流,覆膜支架技术适应证为有合适锚定区的非内脏动脉区破口的封堵修复,技术上已无特殊挑战,但因主动脉长段覆盖,可能导致不同程度脊髓缺血并发症发生。
封堵器技术原本是心内科用于治疗先天性心脏病,因封堵器对锚定区的要求低,近年来越来越多地应用于治疗主动脉疾病,并取得了较好的近期效果[49-50]。然而目前尚无专门用于血管破口的封堵器,其临床应用受到法律与伦理学的限制。此外,封堵器术后也面临封堵器脱落、撕破内膜、移位等风险。目前关于此技术的临床报道较少,尚需要积累更多病例明确其中远期疗效和安全性。
假腔栓塞技术主要是在AD假腔内填充弹簧圈、栓塞剂及特殊栓塞装置等,以减缓或阻断假腔内血流,促进假腔血栓形成,达到防止假腔扩张、促进主动脉重塑目的。然而由于AD假腔一般较大且存在多个破口,一方面需要大量弹簧圈,产生高额治疗费用,还填充效果欠佳,另一方面弹簧圈在AD假腔中易被血流冲出,堵塞其他动脉,发生严重并发症,目前该技术临床开展并不多。针对这些问题,赵珺[51]报道采用弹簧圈结合裸支架治疗AD远端破口,既可一定程度上减少弹簧圈用量而扩张真腔,又大大降低弹簧圈被冲出假腔的风险,从而提高疗效。Yuan等[52]研究提出假腔介入治疗促进重塑和血栓形成(false lumen intervention to promote remodelling and thrombosis,FLIRT)概念,采用卵圆孔未闭或房间隔缺损封堵器、弹簧圈和生物胶对10例AD患者(5例A型,5例B型)行FLIRT,结果显示FLIRT均引起主动脉重塑,主动脉收缩由FLIRT前(63.8±7.5)mm改善至(50.2±6.6)mm(P=0.057),真实管腔面积由(5.8±3.6)cm2增至(11.4±2.5)cm2(P=0.016);证实FLIRT对促进主动脉重塑和诱导假腔血栓化安全有效。
分支支架技术根据支架组合类型不同,分为一体式支架技术、开窗技术和烟囱技术。其原理与AD近端保留分支动脉治疗相同,然而AD常因真腔受压缩小,重建内脏分支≥2支,在有限空间完成支架植入对术者要求很高,且一体式分支支架定制周期较长,费用高,使得目前临床应用不多。随着3D打印技术及器材性能更新换代,该技术应用开始增多,取得一定疗效[53-54]。Li等[55]报道犬模型中验证新型烟囱支架植入系统的可行性和安全性,结果显示改良的长管支架内壁无血栓附着,所有分支动脉均未闭。陈锦州等[56]报道采用单分支型主动脉覆膜支架治疗19例B型AD患者,结果显示该单纯腔内隔绝技术对于近端破口距左锁骨下动脉开口<15 mm或逆撕至左锁骨下动脉根部的B型AD安全有效。
复合手术指远端先行开放手术重建内脏动脉,然后行TEVAR术,主要用于病变复杂无法行腔内治疗或腔内治疗失败患者。复合手术治疗效果确切,但因手术创伤大,手术相关并发症较多[57],随着腔内技术不断进步,临床目前已较少开展。
5 结语
随着B型AD研究越来越深入,在传统B型AD分型理念上又出现301分型[18]等新分型和治疗方案。对B型AD远端破口的关注也越来越多,各种理论和方案在学界不断涌现,虽然至今尚未达成诊疗共识,但随着研究不断深入、治疗经验不断积累和随访时间逐步延长,相信B型AD远端破口相关理论与治疗策略将达成共识,更好地为广大患者服务。
