肾上腺静脉取血在嗜铬细胞瘤并双侧肾上腺占位患者定位中应用1例
2022-02-23杨有强杨桂强唐志浩李化升
杨有强, 李 桃, 杨桂强, 唐 敏, 唐志浩, 李化升
1 临床资料
患者女,46岁。因“血压增高、双侧肾上腺占位4月余”入院。患者4个月前在外院体检发现血压增高,血压160~180/60~110 mmHg(1 mmHg=0.133 kPa),呈 阵 发 性,无 心悸,头痛。肾上腺彩超提示:双侧肾上腺增生,遂住院诊疗。血常规、尿常规、肝肾功能、甲状腺功能、出凝血均无异常。甲状腺彩超、X线胸片、心电图、肝胆脾胰腺彩超、心脏彩超均正常。垂体MR无异常。甲氧基去甲肾上腺素(NMN)8.63 nmol/L,(正常参考值≤0.9 nmol/L),甲氧基肾上腺素(MN)0.16 nmol/L,(正常≤0.5 nmol/L)。尿香草扁桃酸VMA:18.2 mg/24 h(正常参考值≤12.0)。皮质醇昼夜节律正常。肾素-血管紧张素-醛固酮系统正常。CT平扫+增强结果:右肾上腺结合部小结节,直径约1.1 cm,结节增强后均匀强化;左侧肾上腺外侧支见一实性结节,大小为3.1 cm×2.4 cm,结节增强后显著不均匀强化(图1)。在数字减影引导下行行肾上腺静脉取血(AVS),采下腔静脉下段(外周静脉)、右肾上腺静脉、左肾上腺静血分别检测皮质醇(Cor)、醛固酮、MN、去甲NMN,检测结果见表1。
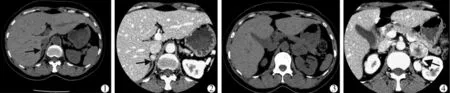
图1 肾上腺CT平扫+增强图像
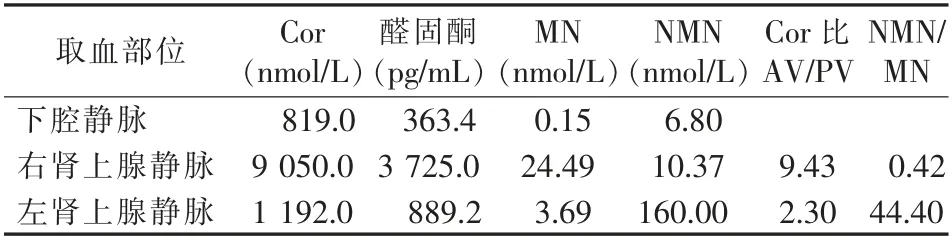
表1 双侧肾上腺静脉血检测结果
经AVS证实患者左侧为肾上腺嗜铬细胞瘤,右侧为无功能腺瘤,对左侧占位行腹腔镜下切除术,术后病理证实为嗜铬细胞瘤(图2)。术后未使用降血压及降血糖药物,血压及血糖立即降至正常。术后3 d、4个月,在停用降血糖及降血压药物情况下,血压及血糖正常,复查去甲氧基肾上腺类似物正常,见表2。
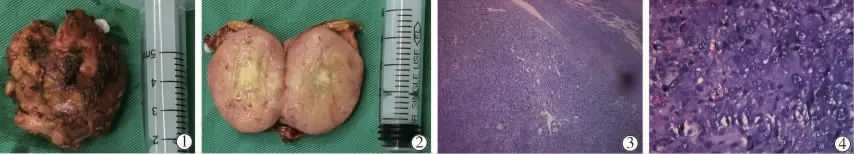
图2 肾上腺手术标本及病理图片
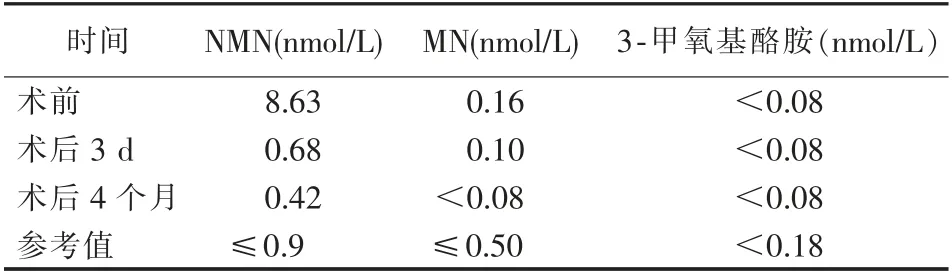
表2 血去甲氧基肾上腺类似物测定结果
2 讨论
本例患者有阵发性高血压症状,查NMN明显升高大于3倍,复查1次排除实验误差,结合CT影像结果,诊断为嗜铬细胞瘤。但患者存在双侧肾上腺占位,通过行AVS术,证实左侧为嗜铬细胞瘤,右侧为无功能腺瘤,术后病理及后续随访验证了取血的准确性和有效性。
嗜铬细胞瘤的诊断分定性诊断和功能定位诊断,根据患者嗜铬细胞瘤的临床表现和生化检验可对嗜铬细胞瘤作出定性诊断[1-3]。生化检验既往常做血去甲肾上腺素(NE)和肾上腺素(E),以及其代谢产物24小时尿3-甲氧基-4羟基杏仁酸(VMA),但由于肿瘤释放去甲肾上腺素和肾上腺素为阵发性,且二者可被多种酶水解,所以测定NE和E常为假阴性[4]。而NE和E的中间产物NMN和MN的检测准确率更高。国内报道,NMN诊断嗜铬细胞瘤敏感度为98.5%,特异度为100%,MN敏感度为50.7%,特异度为100%[5]。马晓森等[6]对嗜铬细胞瘤的定性诊断更推荐使用NMN和MN。
有10%~20%可能为双侧嗜铬细胞瘤,双侧嗜铬细胞瘤常见于年轻患者,大部分为家族性,多发肿瘤发生率高[7-9]。双侧嗜铬细胞瘤需进行双侧肾上腺的切除术[10],术后可能出现肾上腺皮质功能减退,终身替代治疗。故合并双侧肾上腺占位时,需进行功能定位,明确是单侧或双侧嗜铬细胞瘤,为手术方案提供重要的依据。嗜铬细胞瘤的功能定位最常用的方式是MIBG显像[11],MIBG是一 种去甲肾上腺素类似物,131I标记的MIBG可以被PPGL吸收、浓集,从而可同时对PPGL进行解剖和功能的定位,单侧病变检出率达90%,但对双侧嗜铬细胞瘤检出率为45.45%。对MIBG阴性的患者,可使用SPECT/CT断层融合显像[12],但后两种嗜铬细胞瘤功能定位的方法,国内仅在少数较大的医院开展。
AVS是选择性插管至肾上腺静脉后采样,通过检验样本中某些指标进行判断那一侧存在优势分泌的一种介入检查方法。 20世纪60年代首次提出[13]。吴志远等[14]认为肾上腺静脉的造影形态是AVS成功的前提,AVS插管成功率高,并发症少,是PA分型、定侧分型诊断的可靠方法。国内专家共识推荐将AVS用于原发性醛固酮增多症患者的分型诊断[15]。Wu等[16]通过同步静脉取样对胰岛素瘤进行功能术前定位,说明通过静脉取样的方式对肿瘤进行功能定位是可行的。孙勇等[17]报道AVS在嗜铬细胞瘤的诊断方面也有应用价值。
综上所述,AVS检测相关指标可用于嗜铬细胞瘤的诊断和功能定位,但术中存在风险,需做好术前准备。术前可服用ɑ-受体阻滞剂2周,备好双侧静脉通道以及抢救药品,泌尿外科及心血管内科联合协助,术前服用降血压药物,将血压降至150/90 mmHg以下,并由经验丰富的操作医生操作。
