不同频率超声探头联合引导穿刺活检诊断纵隔占位的临床研究
2022-02-21许松杨贻金胡碧娟黄志平邓文娇
许松,杨贻金,胡碧娟,黄志平,邓文娇
赣州市人民医院 超声科,江西 赣州 341000
0 引言
纵隔占位是临床最常见的一种病变,好发于恶性肿瘤、结节病、良性结节或纵隔淋巴结结核等,不仅病因复杂,且类型繁多,临床诊断难度较大[1]。近年来,随着超声检查技术在临床的广泛应用,凭借无创、可重复操作等优势在多种疾病的诊断中广泛应用;但单一的超声诊断同样无法对病变进行定性,因此,超声引导下穿刺活检技术应运而生[2]。它可以借助超声的实时显像功能,引导穿刺针经皮穿刺获取到病变组织,再对其进行病理学的检查,以此为纵隔占位的诊断提高可靠依据[3]。然而经临床实践发现,单一频率的超声探头引导因分辨率低或显示深度与范围小易致出血及穿刺失败,对此有专家提议采用不同频率探头联合引导穿刺的方式[4]。目前,临床关于不同频率探头联合引导穿刺活检的研究较少。本研究为验证该方式的临床应用价值,选取68例疑似纵隔占位患者为研究对象,旨在分析不同频率探头联合引导穿刺的临床应用价值。
1 资料与方法
1.1 一般资料
选取2020年1月-2021年12月采用超声引导穿刺活检进行诊断的68例疑似纵隔占位患者为研究对象。根据超声探头频率的不同进行分组,其中全程采用高频超声探头引导穿刺活检的34例患者纳入观察1组,组内男性和女性人数对比20:14,年龄16~68岁,平均(45.34±5.47)岁,体重指数18.0~23.6kg/m2,平均(20.04±0.41)kg/m2,可疑病灶直径1.5~5.0cm,平均(3.50±0.34)cm。其余采用高频联合低中频超声探头引导穿刺活检的34例患者纳入观察2组,组内男性和女性人数比18:16,年龄18~69岁,平均(45.22±5.51)岁,体重指数18.1~23.5kg/m2,平均(20.05±0.44)kg/m2,可疑病灶直径1.6~5.4cm,平均(3.52±0.37)cm。两组患者均对本研究知情同意,且一般资料经对比有分组比较价值(P<0.05)。本研究已通过医院伦理委员审核。
纳入标准:①均经CT等影像学检查发现纵隔处存在可疑病灶;②临床资料完整者;③无难以用药物控制血压水平的患者。
排除标准:①存在血液系统疾病或凝血功能障碍;②合并精神疾病,或配合度较低的患者;③存在严重的心肺功能或凝血功能异常;④存在活动性出血的患者。
1.2 方法
所有患者术前进行血常规、心电图及凝血四项检查,签订知情同意书,同时和患者及家属沟通,减轻患者的顾虑;操作前通过CT图像观察病灶大小、位置及与周围组织及血管的关系;超声设备采用迈瑞医疗彩色多普勒超声诊断仪(型号:DC-8 EXP;配有中频C5-2E腹部凸阵探头、低频SP5-1E心脏相控阵探头及高频L12-3E浅表线阵探头),穿刺活检针选用日本TSK半动活检针(国械注进20172 140384;型号:18GL-160mm;附引导针:17GL-150mm)。观察2组联合应用不同频率超声探头观察病灶的浅层和深部,大概形态大小,并设计穿刺路径,根据患者病灶位置,采取相应体位(仰卧位、俯卧位及侧卧位),暴露患者穿刺部位,在高频超声探头引导下,避开肋间血管和大血管等部位,找准穿刺点并测量进针角度及深度,训练患者的呼气与屏气。常规消毒、铺洞巾及局部麻醉,从定位点入导针,超声引导的方向进针,让患者屏气快速送针至病灶表浅位置,根据病灶大小更换为中频或低频探头引导,徒手进行穿刺,当导针进入病灶并且该方向病灶≥1.5cm,拔出针芯,进活检针,达到合适位置触发活检针完成取材,拔出活检针,取出穿刺组织,浸泡于10%的甲醛液中送病检。穿刺点予以加压片刻,观察不良反应,并用超声检查穿刺病灶情况及有无胸腔积液,术后行胸片检查,看有无气胸及出血等并发症出现。观察1组术前和术后处理措施与观察2组一致,但在观察病灶和穿刺引导时均采用高频率探头进行操作。
1.3 观察指标
可以获得明确病理诊断定义穿刺取材成功,比较两组患者平均穿刺次数和穿刺取材成功率。经病理学检查可以获得明确良恶性标本诊断者定义为明确诊断,无法明确诊断或取材不成功者均定义为未明确诊断;对于未明确诊断者进一步行开胸手术、胸腔镜手术或临床随访的形式获取最终诊断结果;将手术病理检查、随访结局等最终诊断结果为金标准,比较两组不同频率超声探头穿刺引导在纵隔占位中的诊断价值[5]。记录患者并发症发生情况,比较两组间的差异。
1.4 统计学方法
采用SPSS 23.0软件处理研究数据,计数资料行χ2检验,总例数<40或最小的理论频数<1采用确切概率法检验,以n(%)形式表示;计量资料行t检验,以形式表示;以P<0.05代表该项资料有意义。
2 结果
2.1 两组穿刺情况和穿刺取材成功率比较
观察2组平均穿刺次数少于观察1组,穿刺取材成功率高于观察1组(P<0.05),见表1。

表1 两组穿刺情况和穿刺取材成功率比较
2.2 两组诊断结果
观察1组高频超声引导穿刺活检诊断结果与金标准诊断结果相比无明显差异(χ2=0.591,P=0.442)。观察2组高频联合低中频超声探头引导穿刺活检诊断结果与金标准诊断结果相比无明显差异(χ2=0.283,P=0.595),见表2。
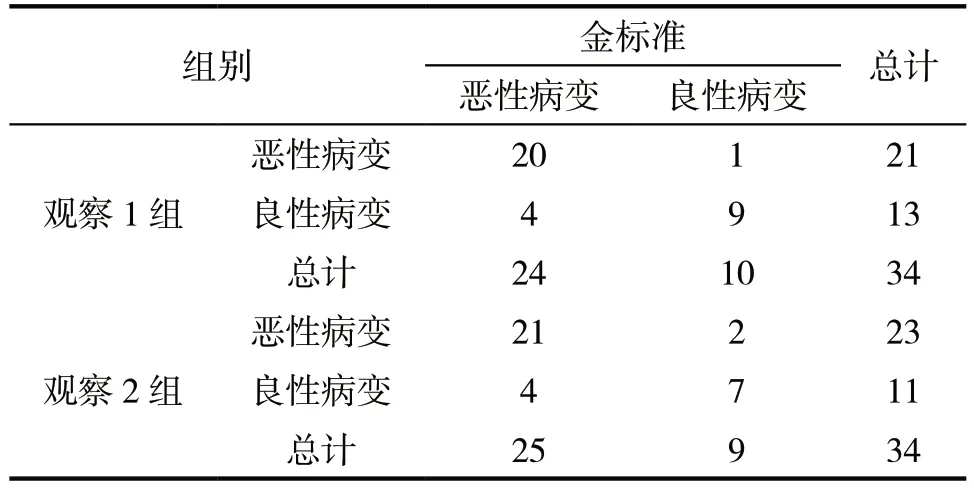
表2 两组诊断结果比较
2.3 两组诊断效能比较
观察2组准确度88.24%明显高于观察1组61.76%(P<0.05);但两组特异度、灵敏度、阳性预测值和阴性预测值比较则差异不具有统计学意义(P>0.05),见表3。
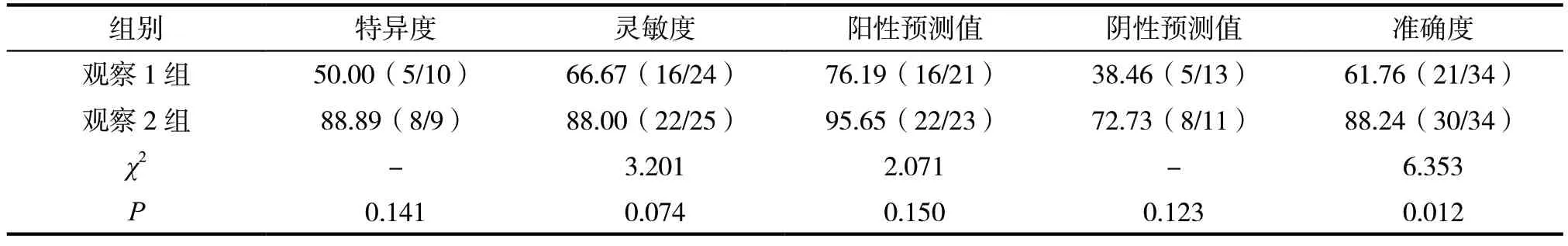
表3 两组诊断效能比较
2.4 两组并发症比较
观察2组并发症发生率8.82%低于观察1组29.41%(P<0.05),见表4。

表4 两组并发症比较[n(%)]
3 讨论
目前,临床适用于纵隔疾病诊断的检查方式较多,其中以影像学检查应用最为频繁,无论是CT还是MRI均具有可视化优势,可以清楚地看见纵隔淋巴结肿大和受累情况,为病变性质的初步估计提供依据。但鉴于纵隔和肺门位置和结构的特殊性,在疾病的鉴别诊断方面特异性不高;而纵隔镜和胸腔镜作为纵隔疾病诊断的金标准也因其对患者造成的较大创伤而在一定程度上限制其应用范围;相比之下,超声引导下穿刺活检可以在穿刺定位准确的基础上凭借其实时可视化的优势提高穿刺的安全性和结果的准确性[6]。然而对于超声探头频率的选择临床却始终存在争议。
超声频率的高低与其在人体时的穿透率成反比,即频率越小波长越长,组织的穿透性越强,探测距离也越大,同样也会造成其分辨率的降低;相反,若频率越高则波长越短,组织穿透力削弱,探测距离缩短,但组织的分辨率却得到提高[7]。而经本研究发现,两组特异度、灵敏度、阳性预测值和阴性预测值比较则差异不具有统计学意义(P>0.05),但观察2组诊断准确度88.24%明显高于观察1组61.76%(P<0.05),由此表明,高频联合低中频超声探头引导穿刺活检可以为纵隔占位诊断提供更加可靠的病理组织学依据。究其原因可以发现,中低频超声存在较强的穿透力,可以进一步扩大超声探查范围;而高频超声具有更高的组织分辨率,可以清楚地展现病灶结构,为疾病的鉴别诊断提供可靠的依据[8]。而在本研究中,观察2组先采用高频超声探头进行扫描,待确定病灶内部回声和结构层次后再采用低中频探头对病灶周围结构和边界进行扫描,可以获取更多的诊断信息,不仅对提高诊断的准确度有重要意义,还有助于观察病灶大小和形态,为患者设计合理进针路径,减少穿刺次数。对此本研究证实,观察2组平均穿刺次数少于观察1组(P<0.05)。除此以外,本研究还发现,观察2组穿刺取材成功率高于观察1组(P<0.05),推测其原因可能是先应用高频超声引导针进入病灶,可以有效避开肋间血管;再采用中低频超声探头扇形扫描显示病灶的深度和宽度,引导穿刺进入合适位置,从而有效确保取材的有效性[9]。另外,本研究还发现观察2组并发症发生率8.82%低于观察1组29.41%(P<0.05),进一步证实高频和中低频超声探头联合应用在纵隔占位诊断中具有较高的安全性,分析其原因可以发现,高频探头可以清晰显示病灶浅部及前方的结构,中低频超声探头可显示病灶深部及周围组织器官,两者联合引导可显示清楚浅部及深部完整进针路径,可有效避开含气组织和血管,可以清晰显示针尖到达的位置,实时动态展现穿刺全过程,保障患者的穿刺安全[10]。
综上所述,在纵隔占位诊断中先应用高频超声引导针进入病灶,可以有效避开肋间血管;再利用中低频超声探头扇形扫描显示病灶的深度和宽度,引导穿刺进入合适位置,可以保障一次取材成功,减少并发症,为患者疾病的诊断、治疗方案的选择以及预后评价提供可靠依据。
