改良Karl-storz单孔腹腔镜手术治疗急性阑尾炎的疗效及对免疫功能和炎症反应的影响
2022-02-13梁文杰黎然冯疆勉李卫伶洪文彬
梁文杰 黎然 冯疆勉 李卫伶 洪文彬
急性阑尾炎是引起急腹症的常见病因之一,临床发病率约为0.1%[1]。由于急性阑尾炎难以预防,发病时若不能及时就医,极易引发阑尾穿孔或化脓性腹膜炎,严重威胁病人生命健康。阑尾切除术是当前治疗急性阑尾炎的主要方式[2]。与传统开腹手术相比,腹腔镜阑尾切除术创伤小、恢复快,是治疗急性阑尾炎的首选方案[3]。本研究应用改良的德国Karl-storz单孔腹腔镜实施阑尾切除术,并与传统腹腔镜阑尾切除术的临床疗效、免疫功能及炎症反应情况进行比较。
对象与方法
一、对象
2019年8月~2020年1月我院收治的急性阑尾炎病人78例。纳入标准:(1)符合急性阑尾炎临床诊断标准[4];(2)符合腹腔镜阑尾切除术手术指征;(3)男女不限,年龄>18岁,体重指数(body mass index,BMI)18~24 kg/m2;(4)知情同意本研究并签署知情同意书。排除标准:严重肝、肾、心、肺等重要脏器功能不全,凝血功能障碍,恶性肿瘤等;有手术禁忌证;中转开腹手术;既往开腹手术、腹腔镜手术。本研究经我院伦理委员会审核批准。根据治疗方式的不同分为两组,观察组40例,对照组38例。两组病人的年龄、性别、BMI、发病时间、入院体温、阑尾炎病理分型等一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 两组病人一般资料比较
二、方法
1.手术方法:(1)对照组:对照组采用传统腹腔镜阑尾切除术。脐下1 cm作小切口,穿刺Trocar后充入CO2建立气腹,置入腹腔镜后探查腹腔及阑尾周围组织情况。脐水平线与右侧腹直肌外侧缘交点处作12 mm切口为操作孔,另于麦氏点与耻骨联合处2 cm作副操作孔。腹腔镜下使用吸引器吸净腹腔脓液并取样送检,随后探查阑尾,分离粘连组织并充分显露阑尾,采用超声刀游离阑尾系膜,在阑尾根部结扎并切除阑尾,套管取出阑尾送病理检查。阑尾根部间断缝合2~3针,吸净残余脓液,生理盐水局部冲洗腹腔,留置引流管。(2)观察组:采用Karl-storz公司单孔腹腔镜系统实施阑尾切除术。脐下作2.5 cm切口,充入少量CO2初步建立气腹,置入Trocar后再拔出,采用止血钳钝性扩大切口,置入Karl-storz单孔多通道腹腔镜设备,重新建立10~12 mmHg气腹。于中央通道置入腹腔镜,探查腹腔及阑尾周围组织情况。另一通道置入吸引器吸尽腹腔脓液,并取样送检。分别于左右两个通道置入国产可弯曲抓钳和电凝钩,电凝钩缓慢逐层分离组织并显露阑尾,离断阑尾动脉与系膜,电凝钩烧灼残端黏膜组织。再次吸净残余脓液,生理盐水冲洗腹腔,并吸出冲洗液。切除阑尾连同单孔多通道设备一同取出。
2.观察指标:(1)围术期指标;(2)术前1天、术后1天、术后7天时采集空腹外周静脉血并检测CD3+、CD4+、CD8+水平,评估两组病人术前术后免疫功能差异。(3)术前1天和术后3天时采集空腹外周静脉血并检测肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)、白细胞介素-6(interleukin-6,IL-6)、IL-8、C反应蛋白(C-reactive protein,CRP)等炎症反应指标;(4)采用视觉模拟评分法(visual analogue scale,VAS)评估两组病人术后疼痛程度。(5)比较两组病人切口感染、肠梗阻等并发症发生情况。
三、统计学处理

结果
1.两组围术期指标比较见表2。两组手术时间、拔管时间、术后卧床时间比较,差异无统计学意义(P>0.05);但观察组的术中出血量、术后肠功能恢复时间以及住院时间均低于对照组,差异有统计学意义(P<0.05)。

表2 两组病人围术期指标比较
2.两组手术前后免疫功能指标比较见表3。术前1天两组免疫功能指标比较,差异无统计学意义(P>0.05)。术后1天观察组CD3+、CD4+、CD8+水平及CD4+/CD8+比值与对照组比较,差异有统计学意义(P<0.05)。
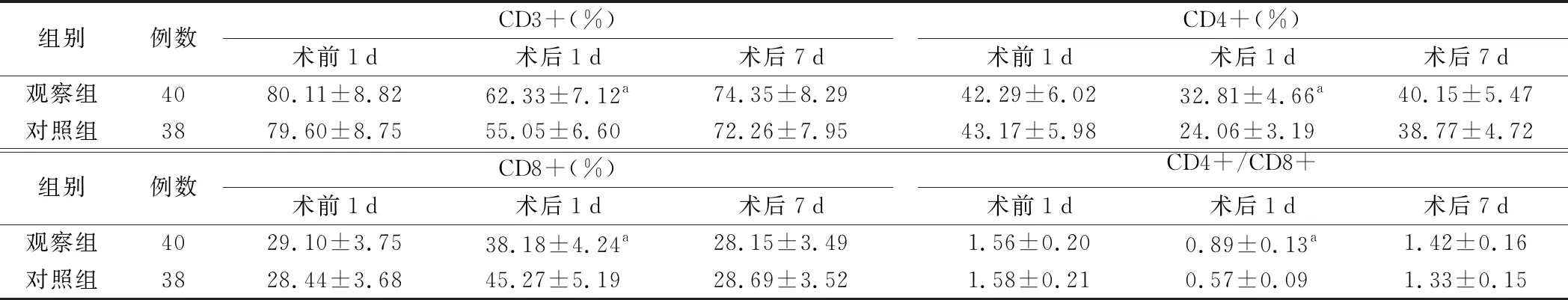
表3 两组术前术后免疫功能指标比较
3.两组手术前后炎症反应水平见表4。术前两组血清炎性因子比较,差异无统计学意义(P>0.05)。术后3天时,两组病人血清炎性因子水平高于术前,且对照组高于观察组,差异有统计学意义(P<0.05)。

表4 两组病人术前术后炎症反应水平比较
4.两组术后VAS评分比较见表5。观察组病人VAS评分均低于对照组,差异有统计学意义(P<0.05)。

表5 两组术后VAS评分比较
5.两组术后并发症发生情况比较见表6。观察组术后并发症发生率为5.00%,对照组为15.78%,差异无统计学意义(P>0.05)。

表6 两组术后并发症发生比较(例,%)
讨论
传统手术治疗急性阑尾炎以开腹手术和多孔腹腔镜手术为主。开腹手术视野好,操作方便,便于处理复杂病情,但创伤大、出血多、并发症多、术后恢复慢[5]。腹腔镜阑尾切除术手术时间短、术中出血量少、术后恢复快,是急性阑尾炎的主要治疗选择。 Cheng等[6]报道,采用单孔腹腔镜手术治疗左肝叶良性病变比传统多孔腹腔镜手术更加安全有效。Casaccia等[7]提出,单孔腹腔镜胆囊切除术术后修复效果更优,但需要密切关注切口疝的发生。由此可见单孔腹腔镜在微创外科手术中发挥重要作用。
德国Karl-storz公司单孔腹腔镜系统配备了5个通道,方便手术进行。然而受限于病人身高、体型等因素,单孔多通道口支点并不利于器械使用,如本研究纳入的病人BMI为18~24 kg/m2,排除了>24 kg/m2的病人,肥胖病人皮下脂肪相对较厚,影响术者对术野深度及距离的判断,加之分离粘连、止血缝合存在技术难度[8]。我们配合使用国产弯曲器械对Karl-storz单孔腹腔镜系统进行适应性改良,并应用于急性阑尾炎手术治疗。本研究发现,观察组术中出血量、术后肠功能恢复时间、住院时间均低于对照组,可能是由于改良Karl-storz单孔腹腔镜手术切口及术中对机体损伤程度更小导致的。
本研究结果表明,两组间术前1天和术后7天的CD3+、CD4+、CD8+水平及CD4+/CD8+比值比较,差异无统计学意义,而术后1天时观察组CD3+、CD4+、CD8+水平及CD4+/CD8+比值与对照组比较差异均有统计学意义,提示术后1天时观察组病人免疫功能优于对照组。采用改良Karl-storz单孔腹腔镜手术治疗急性阑尾炎可降低手术操作对病人机体的损伤,对保护免疫功能亦有积极效果。术后3天时两组病人血清炎性因子TNF-α、IL-6、IL-8、CRP水平均显著高于术前,观察组血清炎性因子水平均明显低于对照组,提示改良Karl-storz单孔腹腔镜手术治疗急性阑尾炎有助于降低炎症反应,从而利于病人术后恢复。观察组术后各时间点的VAS评分均显著低于对照组,提示改良Karl-storz单孔腹腔镜术可有效缓解病人术后疼痛程度,这与单孔腹腔镜手术切口小、术中损伤小相关[9]。观察组术后并发症发生率为5.00%,对照组为15.78%,虽然传统腹腔镜阑尾切除术并发症略高于改良Karl-storz单孔腹腔镜阑尾切除术,但差异并不显著,表明改良Karl-storz单孔腹腔镜与传统腹腔镜治疗急性阑尾炎的安全性均较好[10]。
目前,关于单孔腹腔镜与传统腹腔镜在治疗急性阑尾炎的效果还存在一定争议。宋恩东等[11]研究发现,无论单孔腹腔镜,还是传统腹腔镜阑尾炎切除术在治疗急性阑尾炎方面均安全有效,其中单孔腹腔镜可有效减少住院时间并减少住院费用。Jin 等[12]认为,单孔腹腔镜可作为传统腹腔镜阑尾炎切除术的替代方法,术后并发症较少,可显著缩短手术时间和住院时间。Bessoff 等[13]收集了28篇文献进行综述,分析显示,单孔腹腔镜在治疗急性阑尾炎具有明显的美容效果,目前尚无足够证据或数据证实单孔腹腔镜还是传统腹腔镜阑尾炎切除术哪种手术更优。对此,我们认为单孔腹腔镜本身存在技术壁垒,即存在“筷子效应”,直接影响到手术操作的稳定性与立体感,单孔腹腔镜的费用较高,且单孔腹腔镜在国内应用时间短,单孔腹腔镜应用于治疗急性阑尾炎的案例较少,单孔腹腔镜与传统腹腔镜在治疗急性阑尾炎的疗效比较缺少多中心、大样本的研究。
