两种术中复位方式治疗绞锁性下颈椎骨折脱位△
2022-02-11龙再现代叶红邓忠良王英杰徐广辉
龙再现,代叶红,聂 茂,邓忠良,王英杰,刘 涛,徐广辉*
(1.重庆医科大学附属第二医院秀山分院骨科,重庆 409900;2.重庆医科大学附属第二医院骨科,重庆 400010;3.同济大学附属上海市第四人民医院脊柱外科,上海 200434)
颈脊髓损伤是常见脊柱创伤,重度颈脊髓损伤可导致患者瘫痪甚至死亡,是临床治疗的难题之一[1,2],对于大部分患者单纯前路或后路减压植骨内固定手术均可得到满意的减压效果与稳定性[3,4]。颈椎骨折脱位伴关节突绞锁时,脊髓损伤往往更为严重[5]。单纯后路手术无法解除脊髓前方压迫,单纯前路手术难以解决关节突绞锁[6]。手术治疗中,通常先采取后路切开松解关节突绞锁,再行前路减压植骨融合术以达到满意疗效[7,8]。但手术时间长、出血多,两个切口使患者增加术后换药及护理负担[9]。而前路手术成本较低,并显著提高术后生活质量[10]。如何通过单一前路手术路径达到一期解除关节突绞锁及脊髓前方减压始终是临床医师研究的课题。
撬拨复位是手术者使用骨膜剥离器利用杠杆原理,使脱位椎体复位,支点选择、力度把握都是依靠手术者的主观感觉,存在神经再次损伤风险。本研究团队在椎体间改良撑开器撑开脱位椎体的同时,通过螺钉固定并推送下位椎体来实现复位,再行前路减压植骨内固定术效果良好,现报道如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)有明确外伤史,术前影像学(X线片/CT/MRI)诊断为下颈椎骨折脱位伴关节突绞锁,合并脊髓损伤或受压;(2)未合并椎板、关节突骨折或虽有骨折但未侵入椎管压迫硬膜囊;(3)损伤节段位于C4~C7;(4)受伤时间在1周以内。
排除标准:(1)轻度损伤,牵引制动过程中自动复位;(2)前、后方均存在致压物或合并发育性或退变性颈椎管狭窄;(3)合并严重并发症或基础性疾病不能耐受麻醉和手术者;(4)损伤节段位于C1~C3;(6)受伤时间超过1周。
1.2 一般资料
回顾性分析2014年8月—2019年9月收治的128例颈椎关节绞锁患者的临床资料,所有患者术前均先行颈部屈曲位持续颅骨牵引。根据医患沟通结果,将患者分为推送组和撬拨组。推送组67例,撬拨组61例,两组患者年龄、性别、损伤至手术时间、损伤节段、是否绞锁的比较差异均无统计学意义(P>0.05)(表1)。本研究均获医院医学伦理委员会批准,所有患者均知情同意。

表1 两组患者一般资料与比较
1.3 手术方法
改良的颈椎椎体间撑开器:普通撑开器(Caspar撑开器)常规是中空的圆柱形,将其中空的圆柱形双脚改造成实心的,远端改造成带20°外翻角的扁状双脚,以增加外撑摩擦力,改良椎体间撑开器由上海手术器械厂生产,自主设计并加工铸造。
推送组:患者均取右侧颈前横切口,显露后分别在脱位椎体相邻的上下椎体拧入撑开器螺钉并连接撑开器后适当撑开,切除脱位椎体的上、下椎间盘,并减压。再于脱位椎体打入推送螺钉,把改良椎体间撑开器双脚置于脱位椎体与上位椎体椎间隙,再缓慢撑开改良撑开器,使绞锁的关节突关节纵向牵开并解锁,同时通过推送螺钉施加向后水平方向的复位力,透视确认脱位绞锁关节突关节与椎体间完全复位。去除推送螺钉及改良椎体间撑开器,咬骨钳将脱位椎体次全切除,置入钛网融合固定,见图1。
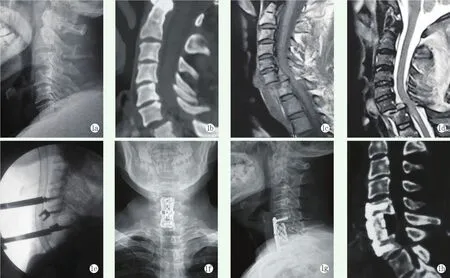
图1 患者,男,52岁,车祸伤致C6/7脱位,伤后2 d行手术治疗 1a,1b:术前X线片及CT片示C6/7脱位伴关节突绞锁 1c,1d:术前MRI示C6~C7节段脊髓受压,髓内信号异常 1e:术中行推送螺钉及改良撑开器复位 1f,1g:术后X线片示C6脱位已复位,内固定良好 1h:术后15个月CT重建示植骨融合
撬拨组:采用前路撑开撬拨复位固定方式进行治疗。显露后将撑开器放在脱位椎体相邻椎体的正中位置,适当调整张力轻微撑开或不撑开,切除椎间盘及后纵韧带显露硬膜囊。将骨膜剥离器放置在脱位的一侧,以上位前移椎体前下缘为支点采用杠杆原理将脱位椎体进行复位。脱位椎体复位后将椎体进行次全切除,置入钛网融合固定。
1.4 评价指标
记录围手术期资料,包括手术时间、切口长度,术中失血量、住院时间、术中透视次数、并发症。采用去除外固定时间、完全负重时间、美国脊椎损伤学会(American Spinal Injury Association,ASIA)运动和感觉评分、日本骨科协会评分(Japanese Orthopaedic Association,JOA)评价临床效果。行影像学检查,测量颈椎前弧线、局部成角、C2~7前凸角。
1.5 统计学方法
采用SPSS 17.0软件进行统计学分析。计量数据以±s表示,资料呈正态分布时,两组间比较采用独立样本t检验,组内时间点间比较采用单因素方差分析;资料呈非正态分布时,采用秩和检验。计数资料采用x2检验或Fisher精确检验。等级资料两组比较采用Mann-whitney U检验。P<0.05为差异有统计学意义。
2 结果
2.1 围手术期情况
两组患者均顺利手术,术中均无神经、血管、食管损伤。并发症方面,推送组脑脊液漏1例,经术后颈部切口局部加压包扎治愈;吞咽困难4例,出院前患者均已正常进食进水;声嘶1例,雾化后声嘶症状明显改善。撬拨组术中发生脑脊液漏3例,经术后颈部切口局部加压包扎治疗治愈;声嘶4例,雾化后症状均明显改善;吞咽困难5例,出院前均已进食进水;术后2周切口感染1例,予以清创缝合治愈。早期并发症率推送组为6/67(8.96%),撬拨组为13/61(21.31%),差异无统计学意义(P=0.050)。两组患者围手术期资料见表2,两组在手术时间、切口长度、术中失血量、术中透视次数、住院时间的差异均无统计学意义(P>0.05)。
表2 两组患者围手术期资料(±s)与比较

表2 两组患者围手术期资料(±s)与比较
术中失血量(m l)术中透视次数(次)住院时间(d)1 1 3.2 5±2 6.3 6 2.7 6±1.3 6 1 0.8 7±3.6 7 1 1 8.5 6±2 4.5 8 2.8 9±1.7 8 1 0.5 4±5.3 2 0.2 3 9 0.6 4 2 0.6 8 1
2.2 随访结果
两组患者均获得随访,平均随访时间(11.55±6.91)个月,两组患者随访资料见表3。两组患者去除外固定时间及完全负重时间比较差异无统计学意义(P>0.05);治疗前ASIA运动及感觉功能评分和JOA比较差异无统计学意义(P>0.05);随时间推移,两组患者术后ASIA感觉评分、ASIA运动评分、JOA颈椎评分均显著增加,且术后6个月和末次随访时,推送组上述评分均显著优于撬拨组,差异具有统计学意义(P<0.05)
表3 两组患者随访资料结果(±s)与比较

表3 两组患者随访资料结果(±s)与比较
7 6.5 4±1 5.6 2 9 8.6 7±1 5.3 4 1 1 6.8 3±1 7.7 3 7 5.3 2±1 4.8 4 9 2.6 1±1 3.8 3 1 0 2.3 4±1 3.8 9 0.6 5 2 0.0 2 1<0.0 0 1 A S I A感觉评分(分)术前术后6个月末次随访<0.0 0 1<0.0 0 1 4 9.3 4±1 3.7 5 7 2.6 5±1 4.1 9 8 7.6 4±1 2.5 1<0.0 0 1 5 0.2 1±1 4.0 3 6 7.0 8±1 1.8 3 7 8.1 1±1 1.2 7<0.0 0 1 0.7 2 4 0.0 1 8<0.0 0 1 P值A S I A运动评分(分)术前术后6个月末次随访P值J O A颈椎评分(分)术前术后6个月末次随访P值8.3 3±2.4 3 1 2.2 4±2.2 1 1 4.1 9±2.0 4<0.0 0 1 8.5 3±2.3 8 1 1.2 9±1.8 7 1 2.3 6±1.9 2<0.0 0 1 0.6 4 0 0.0 1 0<0.0 0 1
2.3 影像学检查
两组患者影像资料见表4。两组患者术前颈椎前弧线、局部成角、C2~C7前凸角的差异均无统计学意义(P>0.05),术后6个月和末次随访时两组患者颈椎前弧线、局部成角、C2~C7前凸角均较术前显著改善,差异均有统计学意义(P<0.05),术后6个月及末次随访时,两组间上述影像指标的差异均无统计学意义(P>0.05)。

表4 两组患者影像测量结果比较
至末次随访时,128例患者均达到椎间融合,椎间高度无再丢失,生理曲度维持良好,未出现固定钢板断裂、断钉、退钉等不良事件。
3 讨论
治疗伴关节突绞锁性下颈椎骨折脱位患者,尽早复位、脊髓减压及坚强固定是目前公认的治疗原则[11~13]。下颈椎骨折脱位大多合并颈椎间盘损伤或突出[14],因此无论是推送复位还是撬拨复位,复位后原脱位节段仍存在脊髓和神经根受压,往往需要早期减压手术[15]。后路手术在复位过程中会因突出椎间盘突入椎管内,压迫脊髓,加重脊髓损伤。汤冀强等[16-17]认为只有合并后柱结构严重骨折,椎板及黄韧带压迫脊髓时,或者双侧关节突绞锁无法复位,可考虑同时前后路手术。袁文等[18]认为下颈椎骨折脱位单纯前路手术,不但可在直视下复位、处理椎间盘及椎体后缘骨赘,减压效果更彻底,而且可恢复颈椎正常的椎间高度和生理曲度,对于防止相邻节段的继发性退变有着重要的作用。对脊髓的致压物主要来自脊髓的前方,前路手术能够充分解除脊髓的压迫,恢复颈椎椎管的有效容量,为神经功能恢复提供条件,可有效避免后路复位过程中可能造成的脊髓受压加重[19]。赫定均等[20]认为对于某些严重脱位且合并关节突绞锁的患者单纯通过前路椎体间撑开,很难获得满意的复位效果,尤其是复位后仍存在骨折块压迫脊髓者,椎体次全切除是一种可选的治疗手段,能够有效恢复颈椎正常序列和椎管容积,保持曲度,重建颈椎稳定性。作者认为手术术式的选择取决于患者脊髓损伤的程度及范围以及椎间盘破裂突入椎管卡压程度,颈椎骨折脱位患者往往伴有脊髓损伤以及碎裂椎间盘卡压脊髓及神经根,单纯椎间盘切除减压范围有限,无法为受损脊髓提供充足的空间使其释放压力,单纯脱位节段椎间盘切除不能完全取出嵌入椎体后方或椎间孔的碎裂髓核或纤维环。而椎体次全切除术减压范围相对范围更大,保证受损脊髓和神经根减压更为彻底,使椎管内的压力得到更为有效的释放,有利于神经功能康复。
无论撬拨复位还是推送复位,均采用了颈前路手术方式。两者仅复位方式上有所差异,在围手术期相关资料比较中未见明显差异,可认为这两种不同复位方式并不影响手术总体进程。虽然康永生等[21]认为,撬拨撑开间隙宽度在5 mm以内是相对安全的,但难以准确控制撬拨力度,无法准确预计撬拨复位期间瞬间出现的关节跳跃,脊髓及周围神经、血管再损伤风险增加。两组患者均出现吞咽困难,考虑系长时间气管食管牵拉引起,此症状术后恢复迅速,出院前均可进食进水。考虑到两组患者均行颈前路复位减压植骨融合内固定术,仅复位方式有所差别,植骨融合内固定等步骤并无区别,因此术后随访两组比较颈椎前弧线、局部成角、C2~7前凸角、骨性融合时间均未见明显差异。
徐建伟等[22]认为撑开扭力随着撑开的高度先平稳增加,完全撑开后急剧增加,说明前路撑开是可以进行复位的。由于颈髓有10%~12%的延展性,故理论撑开范围内的撑开距离在颈髓的生理形变范围内[23],过度撑开而没有神经诱发电位监测情况下存在神经损伤的风险[24]。推送组在撑开器的控制下,撑开高度可控制在安全范围内,而撬拨复位瞬时撑开的高度难以控制,易导致脊髓、神经根损伤加重。因此术后6个月推送组ASIA评分、JOA评分均高于撬拨组。末次随访,大部分患者已恢复正常生活及工作,此时推送组的神经功能恢复优势更加明显。
颈椎骨折脱位合并存在关节突绞锁时,复位成功的关键是避免产生神经损伤。改良椎体间撑开器的作用力点更接近关节突,其撑开力更平稳、与颈椎生理曲度方向一致,术中通过屈曲位撑开、旋转扭力打开绞锁关节突关节,再辅助推送螺钉推送下位椎体进行复位,均获得满意复位。撑开器及推送螺钉如根据关节突绞锁的单侧或双侧进行调整位置,单侧绞锁则撑开和推送椎体的交锁侧,双侧则调整至椎体中央或分别单侧复位。与以往报道的撬拨相比,本研究采用的椎体间撑开相对更加稳定,神经损伤风险降低。撑开并推送复位动作要缓慢轻柔,切忌暴力,如果发现复位2~3次未成功,应果断改变手术方式。
综上所述,作者认为推送螺钉及改良撑开器复位下颈前路减压植骨融合效果确切,是一种安全、有效的治疗方法,其远期神经功能恢复优于撬拨复位。本研究仍存在以下不足:(1)纳入样本量较小;(2)目前尚缺乏类似研究,该结论尚需更多基础研究和临床实践进行论证。
