结肠癌根治术患者住院时间延长的围术期相关危险因素分析
2022-02-09吴佳瑶王成立周声宁王侃
吴佳瑶,王成立,周声宁,王侃*
结(直)肠癌作为一种常见的消化系统肿瘤,在世界范围内是第三大常见癌症,并在全球癌症相关死亡原因中排名第二[1]。2022年中国国家癌症中心在《国家癌症中心杂志》(JNCC)上发布的中国最新癌症报告显示,我国癌症发病率最高的前五种癌症中,结(直)肠癌排在男性第四,女性第三的位置;且中国的结(直)肠癌发病率近年来有显著提升的趋势,这和中国人口老龄化密切相关[2]。手术切除目前仍是结(直)肠癌最主要的治疗手段[3-6]。随着越来越多的结肠癌患者入院接受手术治疗,住院费用和住院时间也随之增长。住院时间延长会令患者面临更多的并发症风险,从而影响患者预后。因此,本研究旨在探讨分析导致结肠癌患者的总住院时间及术后住院时间延长的围术期相关危险因素,为临床上能够及早进行相关干预从而缩短患者住院时间作参考。
1 材料与方法
1.1 临床资料
收集2019年01月至2021年06月在中山大学孙逸仙纪念医院行结肠癌根治术的患者病历资料进行回顾性分析。排除标准:①非择期手术患者;②行计划性造口;③病历资料不全;④在所选时间窗内重复住院治疗;⑤住院期间死亡或自动出院而终止治疗的患者。本研究为单中心回顾性研究,已获医院伦理委员会批准(伦理编号:No.SYSEC-KY-KS-2021-179)
1.2 数据收集
一般资料,包括年龄、性别、合并症、肿瘤TNM分期、ASA分级;术前资料,包括术前血常规、生化、肝肾功能;术中资料,包括手术方式、手术时长、出血量、尿量、晶体/胶体输入量、是否输血;术后资料,包括术后24 h血常规、生化、肝肾功能,术后是否ICU停留、肛门排气/排便时间、术后是否出现并发症、术后住院时间及总住院时间。术后并发症包括:吻合口瘘、术后肠梗阻、术后出血、手术切口感染、术后急性肺炎、心律失常、急性心力衰竭、血栓形成和脓毒血症。
1.3 统计学方法
采用SPSS 26.0进行数据分析。通过Kolmogorov-Smirnov法进行数据正态分布检验;其中描述性分析:正态计量资料采用(±s)进行表示,非正态计量资料采用M(P25,P75)进行表示,计数资料采用百分比(%)表示;单因素分析:正态资料采用t检验,非正态资料采用Mann-WhitneyU秩和检验,计数资料采用χ2检验;多因素分析采用logistic回归分析。
2 结果
本研究共收集符合标准的研究对象426例,其中男性177名,女性249名;通过Kolmogorov-Smirnov法检验总住院时间和术后住院时间,两者均不符合正态分布(P<0.0001),将全部患者的总住院时间进行排序,选择中位数所在时间(14 d)作为分界,将总住院时间≤14 d分为非延长组,总住院时间>14 d分为延长组。
2.1 组间比较
将两组患者的一般资料、术前资料、术中资料及术后资料进行比较。结果显示两组患者的年龄、ASA分级、肿瘤TNM分期为Ⅳ期、合并糖尿病、合并心脏疾病之间的差异具有统计学意义(P<0.05);两组患者术前的血小板、淋巴细胞、白蛋白、D二聚体、C反应蛋白水平之间的差异具有统计学意义(P<0.05);两组患者的手术时长、手术方式、术中晶体输注量、出血量之间的差异具有统计学意义(P<0.05);两组患者术后的血小板、白蛋白、淋巴细胞、是否ICU停留、是否输血之间的差异具有统计学意义(P<0.05)。
2.2 结肠癌根治术后患者住院时间延长影响因素的单因素及多因素分析
将两组患者的所有自变量纳入单因素logistic回归分析,结果显示年龄>64岁、ASAⅢ级及以上、肿瘤分期Ⅳ期、合并糖尿病、合并心脏疾病、术前淋巴细胞<1.565×109、术前白蛋白<36 g/L、术前D二聚体>0.49 U/L、术前CRP>3.46、手术时长>196 min、非腹腔镜手术、术中晶体输注量>1000 mL、术中出血量>50 mL、术后白蛋白<29 g/L、术后>4天排便、术后ICU停留、术后并发症、输血治疗为导致患者住院时间延长的危险因素(P<0.05,OR>1)。
将单因素分析结果中具有统计学意义的所有上述指标共同作为因变量纳入多因素logistic回归分析,结果发现手术时长>196 min、术后并发症、术后>4天排便是导致患者住院时间延长的独立危险因素。
3 讨论
随着加速康复外科概念的普及,如何缩短住院时间、在使患者快速康复的同时降低患者经济负担成为临床医生关注的焦点[7-9]。结(直)肠癌作为一种常见的消化系统肿瘤,其发病率和死亡率近年来一直位于前列。手术治疗仍然是主要的手段,而早期识别导致患者住院时间延长的危险因素对于临床早期干预具有重要意义,从而加速患者康复。本研究通过多因素logistic回归分析探讨导致结肠癌根治术患者的住院时间延长的围术期相关危险因素,研究纳入了一般人口学特征、术前实验室检查、术中手术麻醉相关指标、术后实验室检查等共37个预测变量,多因素分析后发现手术时长>196 min、术后并发症、术后>4天排便是导致患者住院时间延长的独立危险因素。
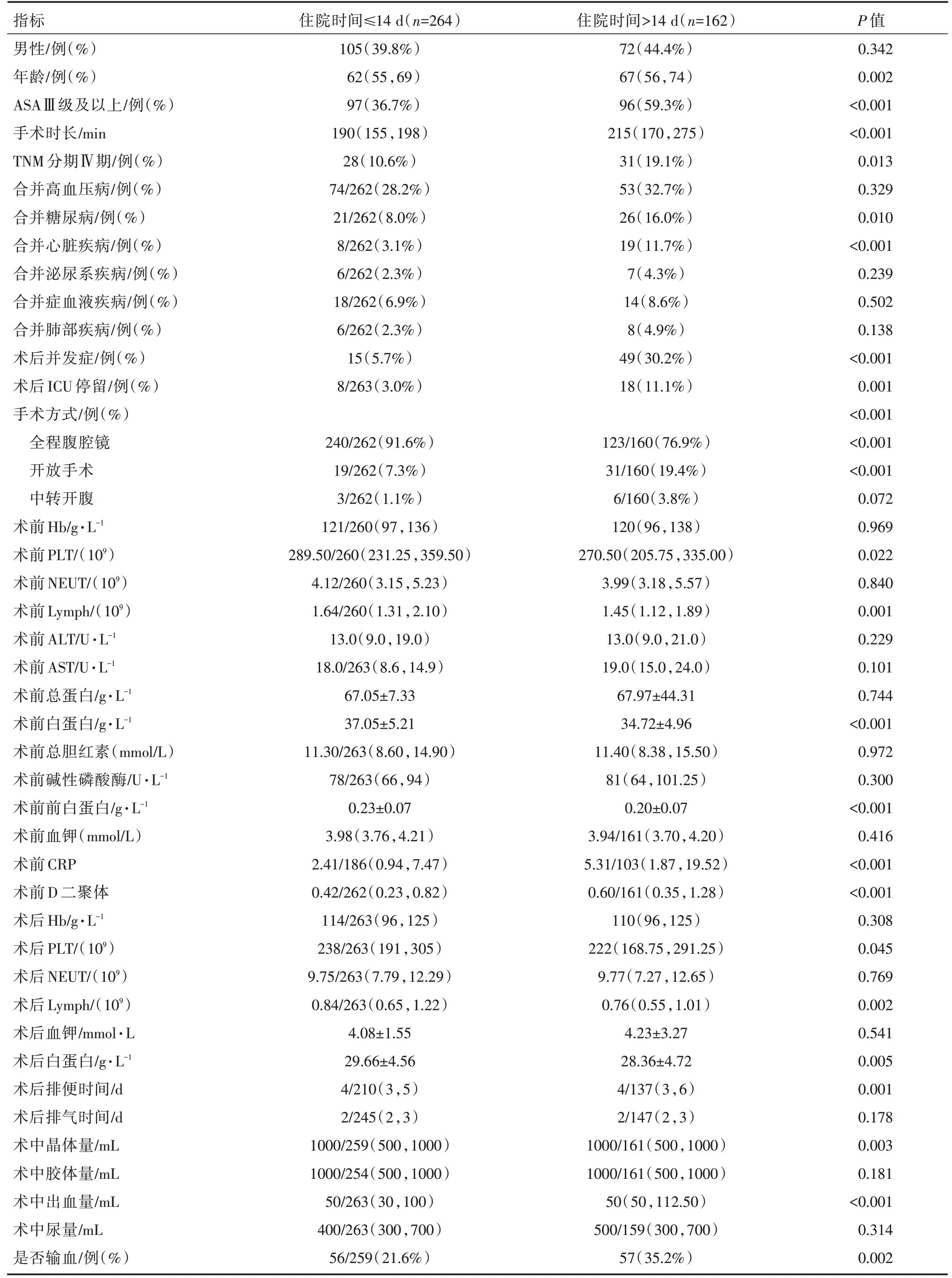
表1 住院时间延长组与非延长组组间比较

表2 结肠癌根治术患者住院时间延长影响因素的单因素分析
既往的研究报道了不同的结肠癌中位住院时间,其原因可能是各研究中心的医疗服务水平差异[10-14],本研究的中位总住院时间是14天,与高收入国家中的其他研究相比,本研究观察到的中位住院时间相对较长,其原因可能是完善术前检查的时间相对较长,也与本单位中心手术室数量相对较少,患者等待择期手术的时间相对较长有关。本研究中,手术时间过长及术后并发症是导致患者住院时间延长的独立危险因素的医院相关变量。手术时间过长可能反映手术进程出现困难[15],尤其对于一般情况较差的患者,手术医生较以往更加谨慎,而手术时间越长,手术相关应激反应带来的全身炎症反应就更强烈[16]。既往大量临床研究表明手术时间过长是术后出现吻合口漏的相关危险因素,吻合口漏的发生与再手术率及住院时间延长显著相关[17-20]。术后一旦发生并发症,患者可能需要接受必要的干预措施,比如术后发生出血可能需要紧急手术止血、手术部位发生感染则需要进行抗感染治疗等等,这些不得不采取的干预措施必然延缓患者康复,进而延长住院时间。

表3 结肠癌根治术患者住院时间延长影响因素的多因素回归分析
本研究首次发现术后排便时间较晚是导致患者住院时间延长的独立危险因素的患者相关变量。术后排便时间越早通常意味着患者肠道功能越早恢复,术后排便时间较晚。既往的研究结果显示其与手术下缘至肛缘距离短、合并放化疗、开腹手术等因素相关[21]。手术下缘至肛缘距离越短,则术后剩余的结肠越短,直接影响患者排便功能,可能导致患者术后排便时间延长。放化疗可能会导致肠壁组织纤维化,影响肠壁运动,可能导致肠蠕动减弱,进而导致排便时间延长。无论是何种因素引起的排便时间延迟都会导致患者需要接受进一步的治疗与临床观察,进而延长住院时间。因此,对于行结肠癌根治术患者,术后应密切关注肠道功能是否恢复,积极采取干预措施促进患者肠道功能早期恢复,对于促进患者早期康复,减少住院时间具有重要意义。
本研究具备一定局限性,首先,回顾性队列研究自身具备一定局限性,比如可能存在选择偏倚等;其次,本研究是单中心临床研究,且样本量相对较小,未来应开展多中心临床研究进一步确认研究结果;最后,未来如果能进行前瞻性临床研究进行验证将更具说服力。
综上,本研究通过多因素logisic回归分析发现手术时长>196 min、术后并发症、术后>4天排便是导致患者住院时间延长的独立危险因素。
