人工流产次数对剖宫产后再次妊娠母婴围产结局的影响*
2022-01-27黄丽君张丽姿梁映渝李玉莲曾珊珊黄敏珊王志坚温穗文曹引丽赵先兰赵扬玉0朱启英漆洪波2张兰珍3杜丽丽陈敦金
黄丽君,张丽姿,梁映渝,李玉莲,曾珊珊,黄敏珊,王志坚,温穗文,曹引丽,冯 玲,赵先兰,赵扬玉0,朱启英,漆洪波2,张兰珍3,杜丽丽,陈敦金,2,3,4
(1.广州医科大学附属第三医院妇产科,广州 510150;2.广东省产科重大疾病重点实验室,广州 510150;3.粤港澳母胎医学高校联合实验室,广州 510150;4.广东省母胎医学工程技术研究中心,广州 510150;5.南方医科大学南方医院妇产科,广州 528000;6.广州医科大学附属第六医院-清远市人民医院妇产科,广州 511500;7.西北妇女儿童医院,西安 710061;8.华中科技大学同济医学院附属同济医院妇产科,武汉 430000;9.郑州大学第一附属医院妇产科,郑州 450000;10.北京大学第三医院妇产科,北京 100000;11.新疆医科大学第一附属医院妇产科,乌鲁木齐 830000;12.重庆医科大学附属第一医院妇产科,重庆 400000;13.广州医科大学附属第二医院妇产科,广州 510000)
人工流产是非意愿妊娠后采取的补救措施,影响到约25%的妊娠[1]。根据我国2018年卫生健康统计年鉴公布的数据,人工流产率从1971年的30.0%逐渐增长到2017年的50.6%。人工流产术主要通过负压抽吸、钳刮将妊娠14周以内的妊娠产物排出子宫。虽然随着人工流产技术的进步,育龄期安全系数不断增高[2],但宫腔操作可能引起术后感染、出血,再次妊娠并发早产、胎盘位置异常、产后出血、低出生体重儿[3-4]等远期并发症。我国的剖宫产率高于世界平均水平,随着三胎政策的实施,育龄期妇女可能会选择再次妊娠。本研究旨在探讨人工流产次数对有剖宫产史孕产妇母婴围产结局的影响。
1 资料与方法
1.1 一般资料 收集2017年1月至2017年12月广州医科大学附属第三医院、清远市人民医院、南方医科大学南方医院、西北妇女儿童医院、华中科技大学同济医学院附属同济医院、郑州大学第一附属医院、北京大学第三医院、新疆医科大学第一附属医院、重庆医科大学附属第一医院、广州医科大学附属第二医院10家三级甲等医院收治的剖宫产术后再次妊娠的孕产妇的临床资料。
1.2 纳入与排除标准 纳入标准:有且仅有1次剖宫产史;本次妊娠为自然受孕;单胎妊娠;分娩孕周≥28周;本次妊娠距上次剖宫产时间2年及以上;流产组流产方式仅为人工流产术。排除标准:有宫腔操作史、腹腔等手术史;IVF;多胎妊娠或减胎术后;有前置胎盘、胎盘植入等严重妊娠并发症史;≥2次剖宫产史。
1.3 观察指标 孕产妇不良结局包括:分娩孕周、住院天数、胎膜早破、产前出血、前置胎盘、胎盘植入、胎盘早剥、产后出血。新生儿不良结局包括:低出生体重儿、新生儿出生Apgar评分≤7分(1min、5min、10min),新生儿结局(有并发症、新生儿死亡),转入新生儿重症监护室。其中,胎膜破裂发生在临产前诊断为胎膜早破[5]。产前出血定义为妊娠24+0周以后和胎儿出生前的阴道出血[6]。胎盘植入包括胎盘粘连、胎盘植入、穿透性胎盘植入[7]。产后出血定义为胎儿娩出后24h内,阴道分娩者出血量≥500mL,剖宫产者≥1000mL[8]。低出生体重儿定义为新生儿出生体重≤2500g。
2 结 果
2.1 孕产妇的一般情况 共纳入9468例孕妇,其中无流产史孕妇5305例,有人工流产史4163例,其中人工流产1次组2482例,人工流产2次组1165例,人工流产≥3次组516例。4组孕妇的年龄、孕前体重、孕期增重比较,差异有统计学意义(P<0.05)。见表1。
2.2 人工流产次数与孕妇结局 与无流产史组比,人工流产1次、2次、≥3次组的分娩孕周、产前出血、前置胎盘、胎盘植入、产后出血发生率比较,差异有统计学意义(P<0.05)。4组的胎膜早破、胎盘早剥比较,差异无统计学意义(P>0.05)。见表2。
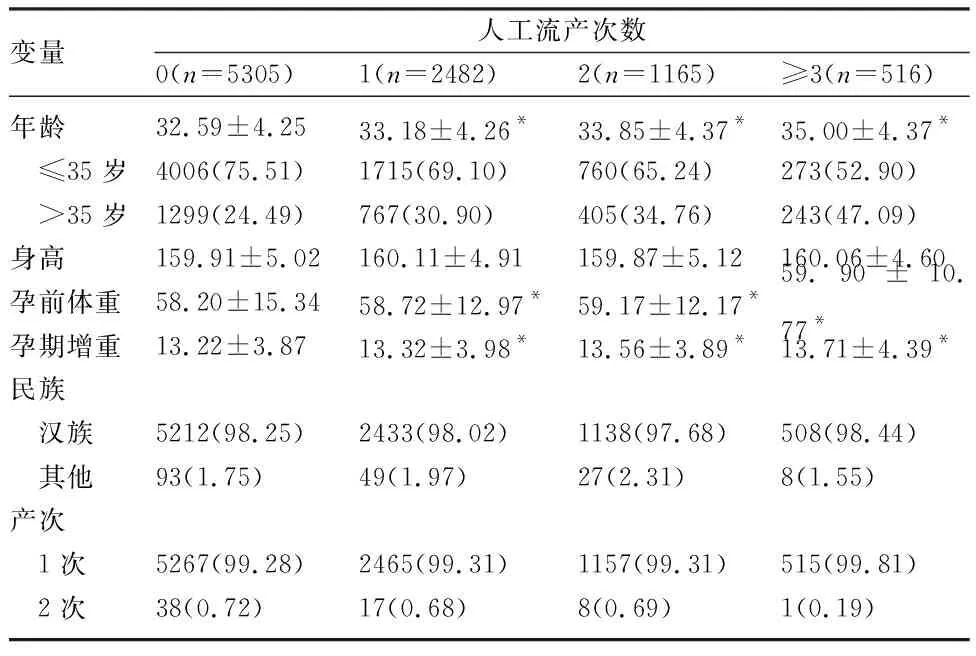
表1 孕产妇的一般情况
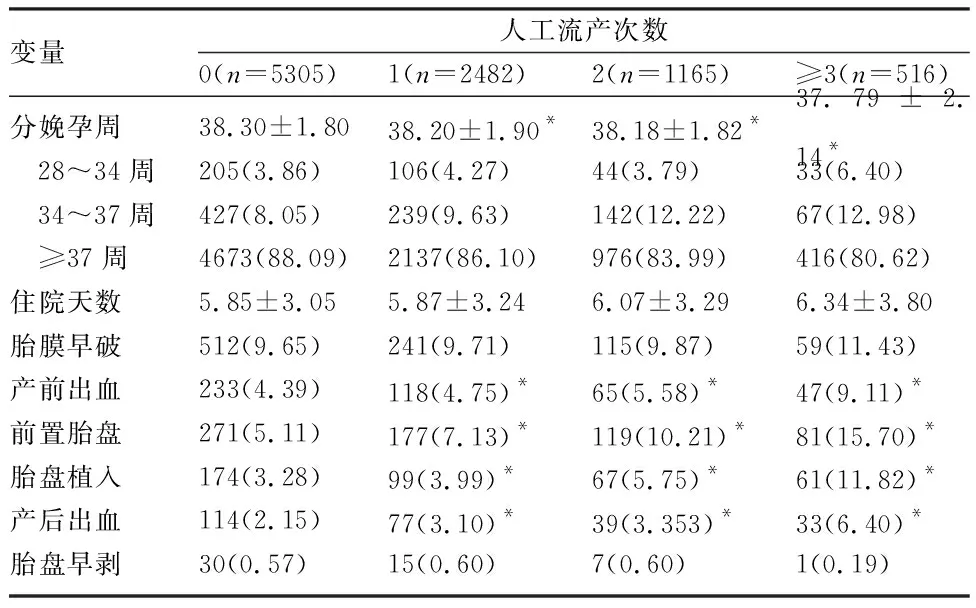
表2 本次妊娠的结局和妊娠并发症
2.3 人工流产次数与新生儿结局 无流产史、人工流产1次、人工流产2次、人工流产≥3次组的新生儿转入重症监护室发生率比较,差异有统计学意义(P<0.05)。4组的低出生体重儿发生率、Apgar评分、新生儿结局(存活、并发症、死亡)比较,差异无统计学意义(P>0.05),见表3。
2.4 人工流产次数与妊娠不良结局的发生风险 与无流产史组相比,人工流产次数是产后出血、前置胎盘的独立危险因素,且随着人工流产次数增加,可能会增加发生胎盘植入的风险,见表4。
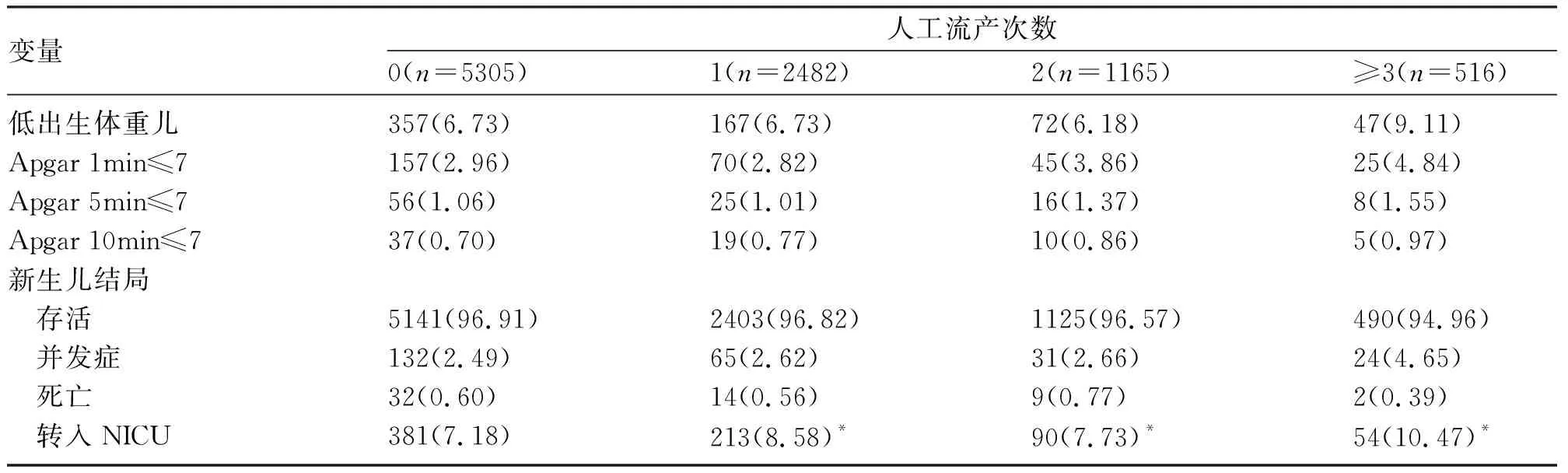
表3 本次妊娠的新生儿结局[n(%)]

表4 妊娠合并症的危险因素分析
3 讨 论
避孕失败或不适合妊娠的女性会选择人工流产,根据我国卫生健康统计年鉴2018年公布的数据,2017年全国人工流产963万例,具有潜在增长的趋势且重复流产率高(55.9%)。科学规范的人工流产并不会对女性造成明显损伤,但人工流产引起的近期和远期并发症不可忽视[9-11]。本研究发现,对于剖宫产术后再次妊娠的产妇,既往人工流产次数是孕妇发生前置胎盘、产后出血的独立危险因素。人工流产次数增加,可能会增加剖宫产术后再次妊娠孕妇发生胎盘植入的风险。
人工流产次数与再次妊娠胎盘异常相关,人工流产次数越多,再次妊娠发生胎盘异常和产后出血的比例越高[12-13]。多元logistic回归分析发现,人工流产次数是孕产妇发生前置胎盘、胎盘植入、产后出血的独立危险因素[4,14-15],胎盘异常等进一步导致了新生儿不良结局的发生,如低体重初生儿、早产等[16]。然而以上研究纳入病例数较少,并未对有剖宫产史的孕产妇病例进行详细分析。本研究收集了10家三甲医院9468例有剖宫产史的孕产妇,用大量数据证实人工流产次数与瘢痕子宫再次妊娠的孕产妇不良母婴围产结局的直接关系。
人工流产手术在临床中广泛应用,该手术持续时间短、并发症发生率低、可择期,通过将器械伸入宫内操作并行负压吸引将胚胎清出宫内。然而,其对子宫内膜是一种机械性损伤,特别是刮宫过度和反复人工流产,造成创伤性内膜缺陷,使得底蜕膜部分性或完全性缺乏,血供不足,为获得足够的营养,胎盘面积不断扩大延伸至子宫下段甚至宫颈内口,从而形成前置胎盘[17]。人工流产手术后若基底层发育不良,可能导致胎盘绒毛附着异常,最终甚至侵入子宫肌层形成植入性胎盘[18]。此外,人工流产中顺序扩宫可能造成不同程度宫颈内口松弛和损伤,致使细菌逆行感染机会增加,从创面入侵形成子宫内膜炎,导致再次妊娠时,胎盘着床部位上移、胎盘不同程度粘连甚至植入[19]。前置胎盘、胎盘植入后,人工剥离胎盘、胎盘残留均可引起子宫收缩乏力,使产后出血率相应增加[20]。特别对于瘢痕子宫的产妇来说,瘢痕区域周围的肌层缺乏,影响子宫和血管的收缩,其发生严重产后出血的风险更高。
本研究存在以下不足:本研究系回顾性问卷调查,对临床指标的收集不够全面,存在一定的局限性;没有对不同流产方式以及流产时间与剖宫产的具体间隔时间进行记录;由于不良妊娠结局中固有的交叉和关联,本研究在混杂因素的校正上仍不够全面。
人工流产作为避孕失败的一项补救措施,可在一定程度上造成再次妊娠时不良妊娠结局发生。降低人工流产手术对瘢痕子宫产妇的并发症影响,是临床妇产科面临的一个重要课题。加强对育龄期妇女的宣教工作,暂无生育要求者选择适合自己的避孕措施。术前告知人流手术的风险及再次妊娠的远期并发症。对于医务人员,严格掌握人工流产的适应证及禁忌证,手术过程中严格掌握无菌观念,术中负压吸引压力的把控及操作轻柔,最大限度减少对子宫内膜及宫颈的损伤。有条件的话,在可视超导下进行手术。合理规范使用抗生素预防及米索前列醇,避免术后感染、出血等人工流产导致的并发症。指导患者术后注意事项及再次妊娠间隔时间,育龄期女性则更加关注流产后生理卫生及营养补充。向患者宣教产检的重要性,建卡后详细记录患者的流产史、剖宫产史,对于高危孕产妇加强产前保健系统,严密随访。对于有手术流产史的瘢痕子宫再次妊娠的孕产妇,密切观察产程,做好人工剥离胎盘的准备,及早预防产后出血。
