加速康复外科理念下应用股骨颈系统和空心螺钉治疗股骨颈骨折的近期疗效比较
2022-01-19张彬张一佘荣峰蒋昆豆张磊冰闵玉丛
张彬 张一 佘荣峰 蒋昆豆 张磊冰 闵玉丛
股骨颈骨折是临床工作中常见骨折之一,约占全身骨折的3.6%,占髋部骨折高达54%[1-2]。股骨颈骨折由于其特殊的解剖、血液供应及生物力学特性,进行不恰当的治疗后往往会发生骨折不愈合或股骨头坏死等严重并发症,严重影响患者的生活质量。对年龄<65岁的股骨颈骨折患者首选内固定治疗,对65~75岁的患者则根据患者具体情况选择治疗方式,这一观点已基本成为创伤骨科医生的共识[3]。股骨颈骨折的治疗应以解剖复位、坚强内固定、降低并发症发生和改善患者生活质量为目标。可选择的骨折内固定物包括空心加压螺钉(cannulated compression screws,CCS)、动力髋螺钉(dynamic hip screw,DHS)和钉板系统等。3枚空心钉技术已成为创伤骨科医生治疗股骨颈骨折的首选,然而,其内固定物松动、切出和骨折不愈合等并发症却十分常见[4]。随着股骨颈内固定物技术的不断发展,股骨颈动力交叉钉系统(femoral neck system,FNS)以其操作简便、置入微创和角稳定性良好等优势为股骨颈骨折内固定提供了新的选择。目前FNS临床应用的相关研究报道较少。近年来,加速康复外科(enhanced recovery after surgery,ERAS)理念逐渐得到临床医生的重视,并经循证医学研究证实可帮助患者快速康复。本研究对65例股骨颈骨折患者的临床资料进行了回顾性分析,旨在比较ERAS理念下FNS和CCS固定治疗股骨颈骨折的近期疗效。
资料与方法
一、资料
1.病例纳入与排除标准:(1)病例纳入标准:①18岁≤年龄≤75岁;②单侧股骨颈骨折;③新鲜骨折;④采用FNS或CCS固定方式治疗;⑤采用了ERAS措施;⑥随访资料完整。(2)病例排除标准:①多发骨折或同侧肢体合并骨折;②合并周围神经或中枢神经病变;③伤前存在髋关节疾患;④非同一术者手术;⑤术后随访不完整或影像学资料不全;⑥病理性骨折。
2.一般临床资料:按照上述病例纳入与排除标准,纳入2019年9月至2021年3月贵州省人民医院急诊外科收治的股骨颈骨折患者65例。根据内固定方式不同,分为FNS组和CCS组。FNS组31例,男14例,女17例,年龄(51.8±12.5)(19~70)岁,左侧15例,右侧16例;根据骨折Garden分型:Ⅰ型4例,Ⅱ型2例,Ⅲ型16例,Ⅳ型9例。CCS组34例,男16例,女18例,年龄(50.4±12.0)(18~64)岁,左侧19例,右侧15例;根据骨折Garden分型:Ⅰ型7例,Ⅱ型2例,Ⅲ型22例,Ⅳ型3例。
二、方法
1.术前准备:对两组患者均应用ERAS管理措施。完善相关检查和早期评估。根据疼痛视觉模拟评分(visual analogue scale,VAS)进行镇痛干预;加强宣教,告知患者疼痛、睡眠、饮食、肺功能和肢体功能锻炼等管理方法。术前30 min预防性使用抗生素,24 h内允许加用一组抗生素。两组患者术前6 h禁食固体食物,预估手术前2 h可饮轻饮料。
2.手术:采用全身麻醉或椎管内麻醉。患者麻醉满意后,取仰卧位于牵引手术床上。利用Ledbetter法,行屈髋、外旋、外展下牵引,逐步伸髋、内旋复位股骨颈骨折;通过“C”型臂X线机正侧位透视股骨颈了解骨折复位质量;对复位不满意者于消毒铺巾后行经皮克氏针辅助撬拨复位,直至股骨颈骨折复位满意,予1~2枚2.5 mm克氏针临时固定。FNS组:以小转子中点水平为中心,做长约3~4 cm纵行切口,导向器辅助下置入股骨颈动力棒导针,正位透视见导针位于股骨颈中心或稍偏下,侧位透视见导针位于股骨颈中心,导针尖部距离软骨下骨约5 mm;应用扩孔钻循导针方向钻入股骨颈髓腔,置入动力棒和锁定钢板,依次拧入锁定螺钉和抗旋螺钉,拔出导针。CCS组:于“C”型臂X线机透视下置入第1枚导针,正位透视见导针紧贴股骨皮质,针尖距软骨下约5 mm,侧位透视见导针位于股骨颈正中央;循平行导向器沿股骨颈纵轴方向置入第2、3枚导针,分别位于股骨颈前上、后上方向,3枚导针呈倒三角形排列;再次以“C”型臂X线机透视验证复位质量和内固定物位置;逐层缝合。
3.术后处理:施行ERAS管理措施。允许患者若无不适则可恢复饮食。根据术后VAS评分采取多模式镇痛;术后第2天常规皮下注射低分子肝素钙预防静脉栓塞。两组患者均术后第1天即接受主、被动功能锻炼,如踝泵锻炼、髋膝关节屈曲伸直锻炼等。对Garden Ⅰ型和复位好且体质量指数低的Garden Ⅱ型患者,允许即刻部分或完全负重;对其余患者则根据后期复查情况指导其负重时间及方式。
4.观察指标:记录所有患者术前等待时间、住院时间、手术时间、术中出血量、术后部分负重时间、术后完全负重时间和骨折愈合时间;记录末次随访时髋关节Harris评分以及术前、出院时和末次随访的VAS评分和Barthel指数;记录围手术期并发症(肺部感染、泌尿系感染、深静脉血栓形成、心血管事件、认知功能障碍)及随访期间并发症(内固定松动、内固定断裂、骨折不愈合)的发生情况。末次随访时采用髋关节Harris评分评定髋关节功能,采用Barthel指数评定患者日常活动功能。

结 果
两组患者年龄、性别、受伤侧别、骨折Garden分型、术前等待时间和随访时间等一般资料差异均无统计学意义(均P>0.05,表1),有可比性。
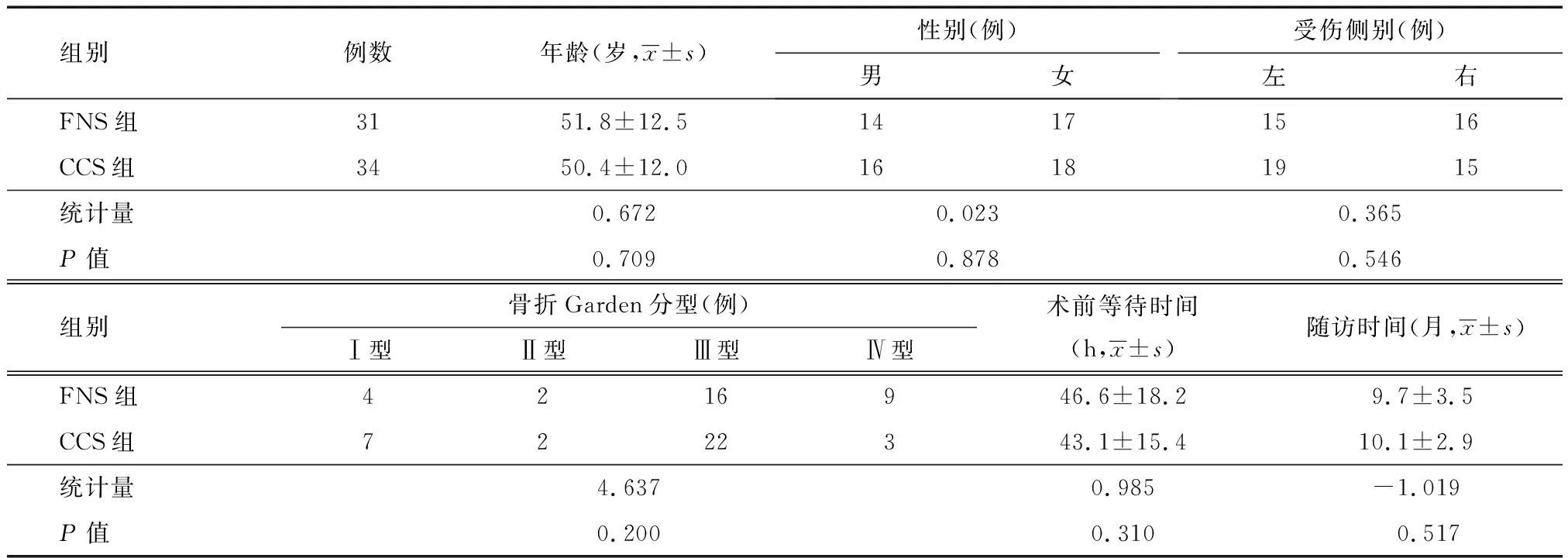
表1 FNS组与CCS组股骨颈骨折患者术前一般资料的比较
两组患者住院时间和术中出血量差异无统计学意义(均P>0.05,表2)。FNS组患者手术时间、术后部分负重时间、术后完全负重时间和骨折愈合时间均显著短于CCS组患者(均P<0.05,表2)。FNS组患者末次随访时髋关节Harris评分及Barthel指数均显著高于CCS组患者(均P<0.05,表2)。FNS组患者围手术期发生下肢浅静脉栓塞和泌尿系感染各1例,随访期间出现骨折延迟愈合1例;CCS组患者围手术期发生下肢深静脉栓塞1例和泌尿系感染2例,随访期间出现内固定松动2例、内固定断裂1例和骨折不愈合1例,两组并发症发生率差异无统计学意义(均P>0.05,表2)。典型病例1和2见图1,2。
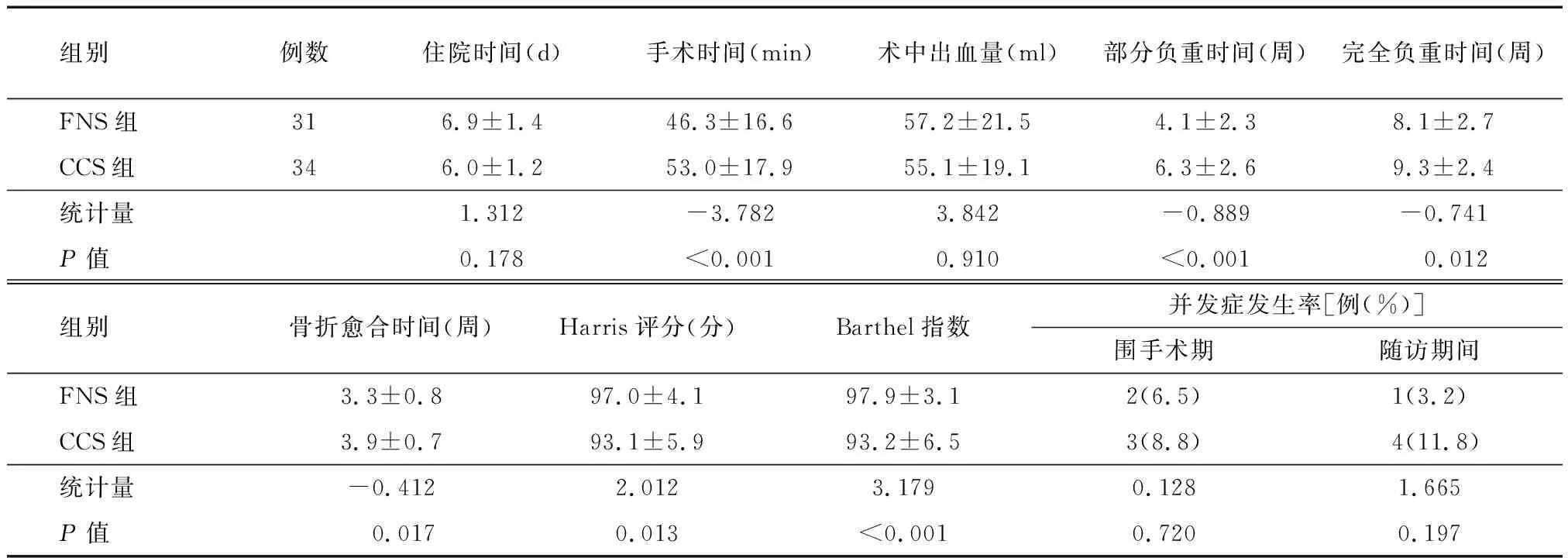
表2 FNS组与CCS组股骨颈骨折患者手术和术后评价指标的比较
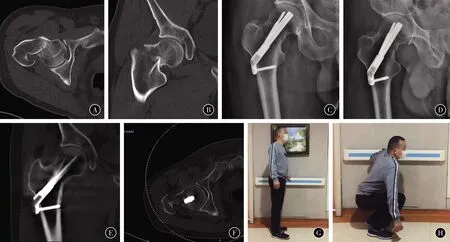
图1 患者,男,45岁,摔伤致右髋部疼痛伴活动受限,入院后48 h接受FNS手术治疗 A,B 右髋CT示患者右股骨颈骨折,头下-经颈型,移位明显 C 术后即刻右髋X线示右侧股骨颈骨折复位满意,内固定位置良好 D 术后2个月右髋X线示骨折愈合良好,内固定位置佳 E,F 术后2个月右髋CT证实骨折愈合良好,骨折线消失 G,H 术后2个月时患者负重活动

图2 患者,男,18岁,摔伤致左髋部疼痛伴活动受限,入院后48 h接受CCS手术治疗 A 术前左髋X线提示左侧股骨颈骨折(Garden Ⅳ型) B,C 术中“C”型臂X线机透视见骨折复位良好,内固定长短及位置良好 D 术后1个月复查X线见左侧股骨颈骨折术后改变,内固定出现退钉现象
两组患者术后疼痛程度和生活质量均较术前有明显改善,出院时VAS评分均显著低于术前,Barthel指数均显著高于术前(均P<0.05,表3)。
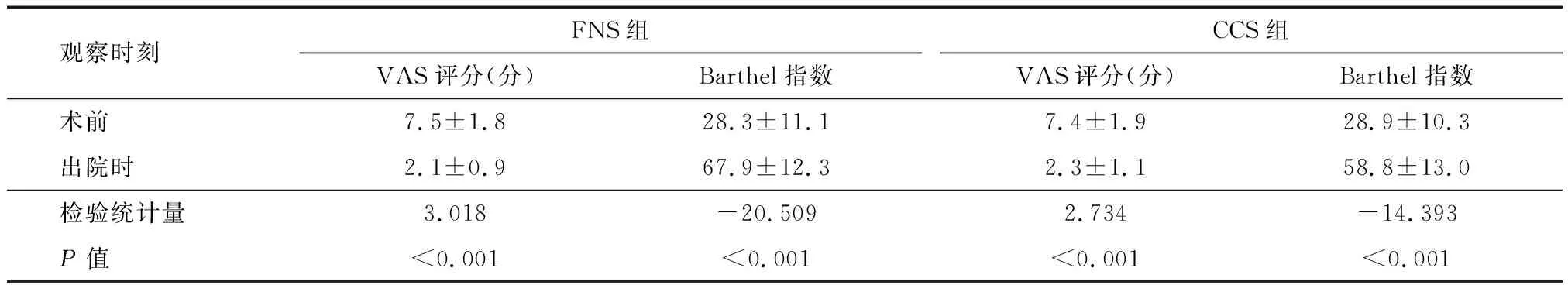
表3 FNS组和CCS组股骨颈骨折患者术前与术后VAS评分和Barthel指数的比较
讨 论
股骨颈骨折好发于青壮年和老年群体,青壮年患者往往由较大暴力引起,而老年患者往往因骨质疏松由轻微暴力引起[5]。对青壮年和老年患者,选择骨折内固定治疗均应以降低并发症的发生、改善生活质量和快速恢复至伤前状态为目标,这与ERAS的理念一致[6]。然而,由于股骨颈特殊的解剖、血液供应及生物力学特性,股骨颈骨折的治疗一直备受广大学者关注,其中内固定物的选择和并发症的预防更是关注的热点,也是影响股骨颈骨折治疗效果的重要因素。
股骨颈骨折内固定物的选择是目前主要争议内容之一。由于股骨颈骨折保守治疗效果极不理想,长期以来多种用于股骨颈骨折的内固定物被研发[7-8]。然而,随着临床实践和临床数据的不断增加,目前应用于股骨颈骨折的内固定物主要分为CCS、以DHS为代表的角稳定系统以及新型钉板系统3类。空心螺钉固定技术中“倒三角形”排列加压固定技术是较为理想的选择[9],这种构型的螺钉分布特点在生物力学上可以作为一个整体有效对抗骨折断端旋转,增加固定强度,优于钢板固定。然而,对于垂直暴力造成的极不稳定股骨颈骨折,CCS失败率高达48%[10]。同CCS相比,DHS具有力学强度和抗内翻强度好的优势,然而其手术创伤大、骨量丢失较多,不利于患者康复。
FNS作为一种新型内固定系统,结合了临床常用内固定物结构的优点,如微创置入、抗旋转性、角稳定性和动态加压等。FNS由接骨板、动力棒、抗旋螺钉及锁定螺钉组成,体积小,便于微创置入。抗旋螺钉和动力棒之间的分散角设计可以提供良好的抗旋转稳定性,而动力棒和锁定板之间的固定角度则提供了良好的角稳定性,因此,FNS在生物力学上表现良好。Stoffel等[11]通过应用FNS,CCS和DHS固定股骨颈Pauwels Ⅲ型骨折的生物力学实验证实,FNS的支撑强度较CCS强2倍,抗旋转稳定性较DHS提高了40%。Schopper等[12]证实FNS的生物力学性能较Hansson钉系统拥有更好的抗内翻变形能力[(23 007±5 496)次比(17 289±4 686)次,P=0.027)]。本研究中,FNS组患者无论术后部分负重时间还是完全负重时间均明显早于CCS组,体现了FNS具有良好的生物力学稳定性。
骨折愈合时间、髋关节Harris评分和Barthel指数是衡量股骨颈骨折治疗效果的重要指标。股骨颈骨折治疗的最终目标是促使骨折愈合,改善患者生活质量,使患者尽早回归社会,降低卧床并发症的发生[13]。因此,患者只有在骨折愈合的前提下才能获得良好的髋关节功能,进而恢复至伤前活动状态。本研究中,FNS组骨折愈合时间明显短于CCS组,末次随访髋关节Harris评分和Barthel指数也均高于CCS组,与国内相关学者报道的FNS应用效果一致[14-15]。血液供应、断端稳定性及后期动态加压是股骨颈骨折愈合的重要因素。FNS体积小,通过约3 cm切口即可置入,一般不容易破坏股骨颈周围重要血供;CCS虽为微创置入,但对置入位置及构型要求较高,难以一次置入成功,可能需反复尝试,故损伤股骨颈周围血供可能性较大。另外,FNS提供20 mm加压空间,其滑动机制可在股骨颈骨折愈合过程中由于断端吸收实现动态加压促进骨折愈合,且15 mm滑动范围内不会因为动态加压发生内固定物突出导致患者出现大腿外侧激惹症状,利于患者髋关节功能恢复。
并发症、失血量和住院时间是衡量股骨颈骨折手术治疗安全性和效果的重要参考指标。本研究两组患者失血量、住院时间、围手术期并发症发生率差异并无统计学意义。在随访期间,FNS组出现1例内固定松动,CCS组出现2例内固定松动、1例骨折不愈合和1例内固定断裂,两组差异虽无统计学意义,但是CCS组并发症发生率11.8%,而FNS组并发症发生率为3.2%。CCS虽能对抗股骨颈骨折断端旋转,增加固定强度,但对于垂直剪切力造成的股骨颈骨折,由于骨折断端极不稳定,其失败率非常高。有学者报道通过增加1枚螺钉或选择双平面结构支撑螺钉构型治疗不稳定型股骨颈骨折,效果良好,然而目前相关临床研究较少报道,临床效果需进一步研究证实[16-18]。FNS的侧方钢板、防旋螺钉和锁定螺钉作为一个整体构型可有效对抗旋转和剪切力,适用于不稳定股骨颈骨折,同时,FNS动力棒的无螺纹设计在一定程度上也可降低螺钉切出发生率。本研究并未观察到股骨头坏死和复位后再丢失现象,可能与随访时间偏短有关。股骨颈骨折术后股骨头坏死往往发生在术后6个月至1年,甚至更长时间才会出现临床症状[19]。
近年来,外科广泛应用的ERAS理念是以循证医学为依据,通过采取一些围手术期优化处理措施,减少患者创伤应激,从而达到快速康复的目的。本研究典型病例2采用CCS固定后1个月便出现了退钉现象,其对快速康复最大的不利影响便是稳定性的下降、活动后的不适感、负重时间的延迟以及内固定失败的风险。本研究中,两组患者骨折Garden分型构成比差异虽无统计学意义,但FNS组中Garden Ⅳ型患者占比达29.0%,CCS组为8.8%;两组患者相比较,FNS组手术时间较少,负重时间更早,近期并发症发生率更低,更符合ERAS理念,这也彰显出ERAS理念下FNS在股骨颈骨折中的治疗优势。
本研究也存在一定局限性:首先是回顾性分析,证据等级较低;其次是样本量偏小,随访时间偏短,股骨颈骨折治疗最终结局需重点关注股骨头缺血性坏死的发生率,由于随访时间较短只观察到了骨折愈合情况,对术后股骨头缺血性坏死的发生情况仍需进一步观察。
对于选择内固定治疗的股骨颈骨折患者,FNS和CCS都是良好的内固定物选择;与CCS比较,FNS可缩短手术时间和骨折愈合时间,允许患者早期下地活动,促进髋关节功能恢复,提高患者生活质量,更符合现代加速康复治疗理念。
