以累积和法分析胸乳入路腔镜甲状腺切除术的学习曲线
2022-01-18华应刚任镜清王百林
华应刚,颜 勇,任镜清,王百林
(暨南大学附属广州红十字会医院普通外科,广东 广州,510220)
传统甲状腺切除术后颈部留有瘢痕,难以满足爱美女性的要求。腔镜甲状腺切除术具有治疗效果好、切口小、手术瘢痕隐蔽等优点,提高了女性患者对手术的满意度[1]。为探讨具有丰富腔镜手术与开放甲状腺手术经验的术者开展胸乳入路腔镜甲状腺切除术的学习曲线,本文对单中心开展的95例胸乳入路腔镜甲状腺切除术患者的临床资料进行回顾性分析,并分析其学习曲线,现将结果报道如下。
1 资料与方法
1.1 临床资料 回顾收集2016年2月至2020年12月为95例患者经胸乳入路行腔镜甲状腺切除术的临床资料。手术由同一组医师完成,主刀医生为本文的通讯作者,具备丰富的腔镜手术与开放甲状腺切除术的经验。患者术前已按医疗规范签署手术同意书。纳入标准:(1)术前检查提示为甲状腺结节;(2)术后病理诊断为良性病变;(3)术前甲状腺功能正常。排除标准:(1)有甲状腺手术史;(2)有颈部手术史;(3)术后病理诊断为恶性肿瘤;(4) 胸骨后甲状腺。
1.2 手术方法 采用气管插管全麻,患者取仰卧分腿位,肩下稍垫高使头微向后仰,颈部暴露良好,常规消毒铺巾。显示器置于患者头端左侧,主刀立于患者两腿之间,扶镜手立于患者左侧,分别于两侧乳晕做5 mm切口,双侧乳头连线中点上方5 cm处做15 mm切口,三点呈等腰三角分布,经此三切口向上胸部皮下注射肾上腺素水(1:100 000稀释),用皮瓣分离器钝性分离建立皮下隧道。15 mm切口穿刺10 mm Trocar作为观察孔,注入CO2气体,压力不超过8 mmHg。两侧乳晕切口穿刺5 mm Trocar作为操作孔,腔镜直视下分离胸部、颈部皮下空间,双侧至胸锁乳突肌外侧,上至甲状软骨。切开颈白线,将颈前肌群向两侧分离,充分暴露甲状腺与峡部。探查甲状腺后,依据肿物大小、位置、性质及与周围组织的关系,决定行单侧或双侧甲状腺次全/近全切除术。术中注意保护喉返神经、喉上神经及甲状旁腺。切除的甲状腺装入标本袋经中间Trocar孔取出并送快速冰冻病理,如为良性疾病则结束手术,恶性肿瘤则根据情况选择具体术式。冲洗创面未见出血后,缝合颈白线,甲状腺创面放置硅胶引流管1根,经右侧乳晕切口引出。拔除Trocar,缝合切口。
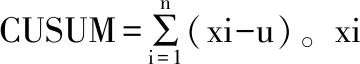
1.4 分组及观察指标 CUSUM法得出学习曲线,选择最佳拟合模型,以拟合曲线的顶点作为分界,将学习曲线分为学习提高与熟练掌握两个阶段。对比分析两阶段一般资料、手术时间、术中出血量、术后引流量、引流时间、住院时间、止痛药使用量、并发症等指标。
2 结 果
2.1 患者资料 95例患者中男15例,女80例,平均(49.5±14.3)岁,BMI平均(25.7±3.0)kg/m2,肿瘤直径平均(2.9±1.1)cm。46例(48.4%)行双侧甲状腺手术,49例(51.6%)行单侧甲状腺手术,23例(24.2%)为甲状腺腺瘤,72例(75.8%)为结节性甲状腺肿。95例患者均顺利完成胸乳入路腔镜甲状腺切除术,无中转开放及围手术期死亡病例。
2.2 学习曲线的节点 全组手术时间平均(129.3±40.8)min。手术时间曲线图显示,手术时间随着手术例数的增加而呈整体下降趋势,见图1,至28例趋于稳定。对CUSUM法学习曲线进行拟合,最佳拟合方程为CUSUM(手术时间)=-0.0001x4+0.0306x3-2.7726x2+94.801x+16.696(P<0.05,决定系数R2为0.983)。拟合曲线的峰值发生在第28例(图2)。根据节点可将学习曲线分为两个阶段,第一阶段(第1~28例)为学习提高阶段,CUSUM值持续上升,团队处在技术提升、磨合阶段;第二阶段(第29~95例)为熟练掌握阶段,CUSUM值逐渐下降,团队配合默契,手术技术成熟。
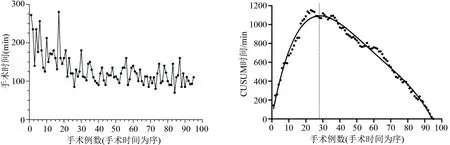
图1 95例患者手术时间曲线图(以手术日期为序) 图2 95例患者手术时间CUSUM散点图及拟合曲线(以28例为界,分为学习提高与熟练掌握阶段)
2.3 两阶段一般资料的比较 两阶段一般资料包括年龄、性别、BMI、肿瘤直径、手术方式、术后病理类型差异均无统计学意义,见表1。
表1 两阶段患者一般资料的比较
2.4 两阶段近期疗效的比较 熟练掌握阶段的手术时间、术中出血量、术后引流量、术后引流时间短于学习提高阶段,差异有统计学意义(P<0.05)。学习提高阶段的止痛药使用率、并发症发生率均高于熟练掌握阶段(P<0.05),术后住院时间、总住院时间、住院费用、术后血钙等差异无统计学意义。见表2。
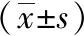
表2 两阶段患者近期疗效的比较
3 讨 论
相较传统开放甲状腺手术,腔镜甲状腺手术具有手术切口小、美容效果好、术后心理满意度高等优点[2]。目前腔镜甲状腺手术入路较多,包括经胸乳、经腋乳、经耳后、经口腔等多种入路。本研究采用学习难度相对较低的经胸乳入路腔镜甲状腺切除术,入选病例为甲状腺良性疾病。甲状腺癌外侵或淋巴结转移、Graves病、胸骨后甲状腺、颈部手术史作为手术排除标准[3]。
对于学习曲线的研究以往多根据手术时间顺序排列后平均分组的方法,如李开富等[4]报道,经胸乳晕入路腔镜甲状腺手术学习提高阶段为35例;靳小建等[5]报道,乳晕路径腔镜甲状腺良性肿瘤手术学习曲线为25例;马冠君等[6]认为,至少需要60例才能完成胸乳入路良性甲状腺疾病腔镜手术学习曲线;张亚坤等[7]报道,胸乳入路腔镜甲状腺手术学习曲线至少为10例。文献报道的学习曲线例数差异较大,这可能与术者开放手术经验、腔镜手术基础有关。平均分组法的学习曲线结果为分组例数的整体倍数,结果不够精确。本研究采用CUSUM法绘制学习曲线,并对学习曲线进行拟合后得出精确曲线结果,此方法更为精确、客观[8-10]。本研究中的术者具备丰富的腔镜手术及开放甲状腺手术经验,学习曲线的拟合峰值在第28例出现,以此将学习曲线分为学习提高阶段与熟练掌握阶段。学习提高阶段主刀技术尚不熟练,扶镜手与主刀处于磨合阶段,CUSUM处在上升期且数值逐渐增大。熟练掌握阶段则经过前一阶段的临床实践,扶镜手与主刀配合默契,主刀对镜下甲状腺的解剖熟悉、手术技能提高,CUSUM值逐渐下降。文献报道的腔镜甲状腺手术学习曲线例数相差较大,但规范化的腔镜甲状腺培训可缩短学习曲线,规范化的培训可使无或具备很少腔镜甲状腺手术经验的外科医师缩短机器人腔镜甲状腺手术学习过程[8]。
本研究结果表明,熟练掌握阶段的手术时间、术中出血量、术后引流量、术后引流时间均少于学习提高阶段,差异有统计学意义。朱英梅等[11]报道,腔镜甲状腺手术的手术时间平均为(125.0±54.0)min。本研究为(129.3±40.8)min,与文献报道相似。
本研究中,学习提高阶段并发症发生率高于熟练掌握阶段,差异有统计学意义。术后出现饮水呛咳3例、声音嘶哑4例、音调降低2例,考虑系超声刀止血时热力损伤或组织水肿压迫喉返神经、喉上神经所致,神经损伤分为暂时性与永久性,本研究中喉返神经、喉上神经的损伤均为暂时性,经保守治疗后逐步恢复。术中应严格保护喉返神经与喉上神经,保持清晰的术野,出血时切忌使用超声刀盲目止血,如出血量较多,可先用纱布压迫后止血,仍难以止血时应中转开放手术,以减少周围组织、器官的损伤[12]。有术者认为,超声刀功能刀头距喉返神经的安全距离至少为5 mm,过于接近神经可能导致喉返神经暂时性麻痹[13]。大多数学者认为,常规解剖、显露喉返神经可降低神经损伤的发生率[14-15]。也有学者认为,喉返神经的显露增加了出血风险,止血时可能损伤神经[16]。笔者认为,对于肿瘤直径小、位置靠前无需行后背膜切除者,无需显露喉返神经;病变位于背侧、体积较大时,应常规显露喉返神经。本研究术后发生暂时性低血钙2例,考虑手术时损伤甲状旁腺,但患者术后无明显临床表现,短时间内甲状旁腺素及血钙恢复正常。术中尽量保留腺体背面背膜完整,对保护甲状旁腺尤为重要[16]。术后发生甲状腺术区皮下积液2例,予以穿刺抽液引流、压迫后症状消失,穿刺引流液为浆液性,考虑可能为淋巴液聚集。
本研究分析发现可通过以下方面有效缩短学习曲线:(1)术者具备丰富的腔镜手术经验,无腔镜手术经验的医生可在腔镜模拟器上进行规范化的腔镜模拟训练;(2)加强甲状腺解剖学习,熟练辨认甲状腺及周围组织,尤其喉返神经、甲状旁腺;(3)严格把握手术适应证,初期可选择肿瘤直径小、单发、位于峡部或下极的病例;(4)组建稳定的手术团队,相互之间配合默契;(5)多观摩专家手术视频,可提高手术技巧与解剖结构的辨认能力;(6)及时总结经验教训,保持良好的学习态度。
综上所述,本研究结果表明,经胸乳入路腔镜甲状腺切除术的学习过程安全,具备丰富腔镜手术与开放甲状腺手术经验的术者经过28例手术后可熟练掌握此术式。
