三氧自体血疗法联合药物治疗老年带状疱疹后神经痛的疗效分析
2022-01-09施小妹吴随妹林娜傅丝丝
施小妹,吴随妹,林娜,傅丝丝
1.福建医科大学省立临床医学院,福建福州 350001;2.福建省立医院疼痛科,福建福州 350001
带状疱疹后神经痛(postherpetic neuralgia,PHN)是带状疱疹病毒感染的后遗症, 是最常见的神经病理性疼痛之一[1-2]。PHN 常伴有剧烈疼痛,影响患者的生活质量,年龄和病程是PHN 潜在的危险因素[3]。 急性带状疱疹感染患者经一般药物等治疗后约有10%~30% 遗留PHN,60 岁以上老年人PHN 发病率达50%~75%[4]。 部分PHN 患者还伴有痛觉超敏,风吹、轻触、穿衣等即可诱发剧烈疼痛。 目前PHN 治疗方法主要是口服止痛药物和局部神经阻滞等, 然而均很难在短期内达到彻底治愈,严重影响患者的生活和日常工作[5-7],需要新的更有效的治疗方式的探索。 文献报道, 三氧自体血疗法(ozone autohemotherapy,O3-AHT)具有抗病毒、提高免疫力、改善微循环的作用,已在病毒性肝炎、脑梗后遗症、高脂血症、高尿酸血症等疾病中得到应用[8-10]。该文中回顾分析了2018 年1 月—2020 年12 月期间福建省立医院疼痛科门诊老年PHN 60 例,采用O3-AHT 联合口服药物或者单纯口服药物治疗, 探索O3-AHT 治疗PHN的有效性和安全性,现报道如下。
1 资料与方法
1.1 一般资料
回顾性选择该院疼痛科门诊老年PHN 患者60 例,分析登记患者性别、年龄、疼痛部位、病程等一般资料。经过医院伦理委员会的批准, 按照治疗方法不同分为两组,每组30 例。 告知患者治疗方法后,所有患者均签署知情同意书。 纳入标准:①病程≥3 个月;②60 岁≤年龄≤75 岁; ③视觉模拟评分(visual analogue scale,VAS) 评分≥4 分; ④匹兹堡睡眠质量指数(pittsburge sleep quality index,PSQI)≥12 分。 排除标准:①合并有其他神经痛者;②精神疾病或中枢神经系统疾病者;③恶性肿瘤者;④合并皮肌炎、类风湿性关节炎等需要长期服用激素者;⑤O3 过敏、枸橼酸钠过敏、凝血功能障碍、甲状腺功能亢进等O3-AHT 禁忌证者。
1.2 方法
A 组仅接受口服药物治疗2 周,B 组在口服药物治疗的基础上联合O3-AHT 治疗2 周。 口服药物治疗处方:加巴喷丁胶囊(国药准字H20040527)0.2 g,3 次/d,饭后口服;甲钴胺片(国药准字H20143107)0.5 mg,3 次/d,饭后口服。 O3-AHT 操作方法如下:经肘正中静脉采血150mL至一次性使用塑料血袋(国械注准20193101807),使用三氧医疗器械(德国卡特) 制取150 mL 浓度为40 μg/mL的医用O3,加入血袋中,轻柔混匀3~5 min,然后在15 min 内回输。 隔天1 次,2 周内共7 次。
1.3 观察指标
采用VAS 评分评估两组患者治疗前及治疗后第1周、第4 周和第12 周,共4 个时间点的疼痛程度。 VAS评分的操作方法及评分标准如下:在纸上面划一条10 cm的横线,横线的左端为0,表示无痛;右端为10,表示剧痛。 让患者依据自己的感受在横线上做一标记,表示疼痛的剧烈程度。临床工作中,0 分<VAS≤3 分,常提示轻度疼痛;4 分≤VAS≤6 分,提示中度疼痛;7 分≤VAS≤10 分,则提示重度疼痛。
采用PSQI 量表评估两组患者的睡眠质量,PSQI 为7 个因子(入睡时间、睡眠质量、睡眠时间、睡眠效率、催眠药物、睡眠障碍、日间功能障碍)的总和,每个因子的得分范围均为0~3 分,PSQI 总分范围为0~21 分, 总分越高,提示睡眠质量越差。 在治疗前和治疗后第4 周和12 周,共3 个时间点,评估两组患者近1 个月的睡眠质量。
记录两组PHN 患者治疗前后是否存在痛觉超敏;记录两组口服药物以及B 组O3-AHT 治疗过程中和治疗后出现的不良反应。
1.4 统计方法
采用SPSS 21.0 统计学软件进行数据分析,计量资料采用(±s)表示,比较进行t检验;计数资料采用[n(%)]表示,比较进行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较
A 组有3 例患者失访, 共27 例患者入选。 B 组有3例患者中断或未按时完成7 次O3-AHT 治疗,2 例患者失访,共25 例患者入选。两组之间的性别、年龄、病程等一般资料的比较,差异无统计学意义(P>0.05),见表1。
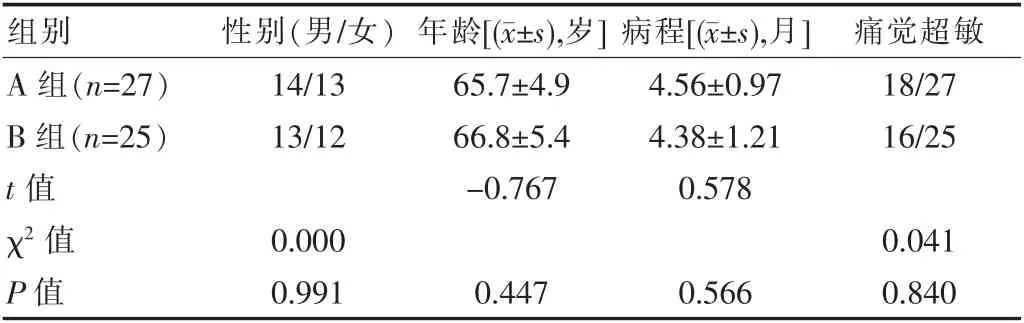
表1 两组患者一般资料比较
2.2 两组患者疼痛程度比较
A 组治疗前的VAS 评分为(5.37±0.79)分,治疗后第1 周、第4 周以及第12 周的VAS 评分分别为(3.48±0.85)分、(3.11±0.85)分、(2.93±0.83)分。 B 组治疗前的VAS 评分为(5.48±0.87)分,治疗后第1 周、第4 周以及第12 周的VAS 评分分别为(2.56±0.77)分、(2.32±0.69)分、(2.20±1.19)分。 两组PHN 患者治疗前VAS 评分的组间比较,差异无统计学意义(P>0.05)。同一组内相邻时间点的比较,治疗后随访第1 周、第4 周的VAS 评分均较治疗前和前一个时间点显著降低。A 组组内治疗后第1 周低于治疗前, 治疗后第4 周低于治疗后第1 周,差异有统计学意义(t=-19.383、-3.058,P<0.05);B 组组内治疗后第1 周低于治疗前, 治疗后第4 周低于治疗后第1 周, 差异有统计学意义 (t=-22.801、-2.295,P<0.05)。 A 组和B 组治疗后随访12 周和4 周的VAS 评分的组内比较, 差异无统计学意义(t=-1.991、-0.721,P=0.478)。两组间治疗后随访的比较,B 组治疗后1 周、4 周、12 周的VAS 评分均较A 组同一时间点的评分低,差异有统计学意义(t=4.093、3.673、2.534,P<0.05)。见图1、表2。

图1 两组治疗前后的VAS 值变化
表2 分组治疗前后VAS 评分比较[(±s),分]

表2 分组治疗前后VAS 评分比较[(±s),分]
组别治疗前治疗后1 周治疗后4 周 治疗后12 周A 组(n=27)VAS 5.37±0.79 t 值/P 值与组内前一时间点比较B 组(n=25)VAS 5.48±0.87 t 值/P 值与组内前一时间点比较t 值组间同时间比较P 值组间同时间比较-0.475 0.637 3.48±0.85-19.383/ <0.001 2.56±0.77-22.801/<0.001 4.093<0.001 3.11±0.85-3.058/0.005 2.32±0.69-2.295/0.037 3.673 0.001 2.93±0.83-1.991/ 0.057 2.20±1.19-0.721/0.478 2.534 0.015
2.3 两组睡眠质量评分比较
两组老年PHN 患者治疗前PSQI 评分的比较,差异无统计学意义(P>0.05)。同一组内相邻时间点的比较,两组治疗后随访第4 周和第12 周的PSQI 均较同组治疗前和前一个时间点显著降低, 差异有统计学意义(P<0.05)。 两组间治疗后随访的同一个时间点PSQI 评分比较,B 组均较A 组低,差异有统计学意义(P<0.05),见表3。
表3 两组患者治疗前后PSQI 变化分析[(±s),分]

表3 两组患者治疗前后PSQI 变化分析[(±s),分]
注:*与同组内前一时间点比较,P<0.05;#与A 组同一时间点比较,P<0.05
组别 时间点 睡眠质量 入睡时间 睡眠时间 睡眠效率 睡眠障碍 催眠药物 日间功能 PSQI A 组(n=27)B 组(n=25)Baseline 4 周12 周Baseline 4 周12 周2.62±0.52(1.47±0.56)*(1.36±0.45)*2.57±0.53(1.03±0.41)*#(0.86±0.37)*#2.90±0.38(2.07±0.41)*(1.90±0.36)*2.87±0.43(1.60±0.41)*#(1.43±0.39)*#2.91±0.52(2.33±0.18)*(2.16±0.15)*2.88±0.23(1.77±0.26)*#(1.52±0.30)*#2.86±0.43(2.13±0.18)*(2.03±0.17)*2.93±0.45(1.58±0.23)*#(1.39±0.24)*#2.43±0.18(1.67±0.50)*(1.53±0.46)*2.36±0.26(1.22±0.45)*#(1.15±0.47)*#0.70±0.32(0.65±0.35)*(0.43±0.37)*0.64±0.38(0.40±0.32)*#(0.33±0.22)*#2.03±0.83(1.33±0.43)*(1.13±0.37)*2.04±0.78(0.87±0.25)*#(0.65±0.28)*#16.35±1.76(11.65±1.46)*(10.35±1.36)*16.30±1.69(8.46±1.27)*#(7.26±1.29)*#
2.4 两组患者痛觉超敏分析比较
A 组治疗前有18 例痛觉超敏阳性, 阳性率为66.67%;B 组治疗前有16 例痛觉超敏阳性, 阳性率为64.00%。 两组患者治疗前痛觉超敏阳性率的比较,差异无统计学意义(χ2=0.041,P=0.840)。 A 组治疗后有6 例痛觉超敏阳性,症状缓解率为66.67%。B 治疗后有5 例痛觉超敏阳性,症状缓解率68.75%。两组治疗后痛觉超敏缓解率的比较,差异无统计学意义(χ2=0.017,P=0.897)。
2.5 两组患者不良反应比较
两组PHN 患者在2 周的治疗中和12 周的治疗后随访过程中均未出现明显不良反应。
3 讨论
PHN 发病机制尚未完全明确,研究表明,PHN 与中枢神经系统敏感化和精神因素有关[11]。 动物实验发现,神经病理性疼痛的产生和发展与神经源性炎症密切相关[12]。PHN 现有治疗方法包括口服止痛药物和局部神经阻滞等,但总体疗效仍不理想,不能达到短期内治愈所有患者的目的。 目前,对该病的临床治疗策略是以综合治疗措施弥补单一治疗方法的不足。 该次研究发现,经过12 周的随访,A 组仍有6 例VAS 评分≥4 分, 疼痛影响睡眠,并且伴有痛觉超敏,生活质量欠佳,提示单一口服药物治疗老年PHN 虽有一定疗效但仍不理想,需要其他治疗方法的补充。
O3-AHT 进行基础和临床研究已有近40 年的历史,已成为一种较为成熟的临床治疗方法,主要用于病毒性肝炎、高脂血症、高尿酸血症、中风、风湿病、失眠的治疗。然而,O3-AHT 对PHN 的疗效和安全性尚未完全明确。该研究采用O3-AHT 联合药物疗法治疗PHN,患者疼痛程度和睡眠质量较单一的口服药物治疗明显改善,提升了疗效。O3-AHT 治疗PHN 的临床疗效可能与以下机制有关: ①O3 具有较强的抗病毒作用:O3 可直接破坏病毒的脂质外壳,直接杀灭病毒;O3 可诱导产生众多细胞因子,包括干扰素、白介素,并能促进抗体合成、具有抗病毒活性免疫作用;此外病毒为厌氧微生物,O3 可提供充足的活性氧,使病毒失去耐以生存的环境[13]。②O3 可提高红细胞携氧能力和红细胞流变性,增加组织细胞供氧,改善受损神经和皮肤组织的微循环,促进局部神经和组织的修复[14]。 ③O3 可激活抗氧化酶系统, 避免机体受到过氧化物和自由基的损害[15]。 ④O3-AHT 可缓解PHN 患者的疲劳和抑郁情绪, 提高身体和心理稳定性[16]。
该研究发现,同组内比较,两组治疗后随访的VAS和PSQI 评分均较治疗前显著改善(P<0.05)。 A 组治疗前的VAS 评分为(5.37±0.79)分,治疗后第1 周、第4 周以及第12 周的VAS 评分分别为(3.48±0.85)分、(3.11±0.85) 分、(2.93±0.83) 分。 B 组治疗前的VAS 评分为(5.48±0.87)分,治疗后第1 周、第4 周以及第12 周的VAS 评分分别为(2.56±0.77)分、(2.32±0.69)分、(2.20±1.19)分。A 组治疗前PSQI 评分为(16.35±1.76)分,治疗后第4 周、 第12 周PSQI 评分为 (11.65±1.46) 分、(10.35±1.36)分。 B 组治疗前PSQI 评分为(16.30±1.69)分,治疗后第4 周、12 周PSQI 评分为(8.46±1.27)分、(7.26±1.29)分。与治疗前比较,两组治疗后1 周、4 周随访的VAS 评分均较治疗前和同组内前一个时间点显著改善(P<0.05)。 两组治疗后随访12 周和4 周的VAS 评分组内比较,差异无统计学意义(P>0.05)。两组治疗后随访第4 周和第12 周的PSQI 评分均较治疗前和同一组内前一个时间点显著降低(P<0.05)。 提示口服药物治疗以及口服药物联合O3-AHT 这两种方法治疗老年PHN均有效,且疗效至少维持3 个月。 治疗后同一时间点的随访比较,B 组VAS 和PSQI 评分改善优于A 组 (P<0.05)。 因此,O3-AHT 联合口服药物可更显著缓解PHN患者的疼痛,并提高睡眠质量,优于单纯的口服药物治疗,提高了疗效,值得临床推广应用。 检索文献,发现他人的研究也佐证了该研究的科学性。朱永强等[17]研究发现,早期椎旁阻滞联合O3-AHT 与单纯椎旁阻滞比较,可更显著改善老年急性带状疱疹性神经痛患者的VAS评分和情绪评分, 提示O3-AHT 是一种安全且有效的治疗急性带状疱疹性神经痛的方法。 Hu 等[18]采用口服药物联合O3-AHT 治疗PHN 的研究发现,口服药物治疗组的VAS 评分治疗前为(6.82±0.72)分,治疗后1 周,1 个月和3 个月分别为(5.24±0.65)分、(3.25±0.52)分、(1.83±0.45)分。 口服药物联合O3-AHT 治疗前的VAS评分为(6.53±0.81)分,治疗后1 周,1 个月和3 个月分别为(4.72±0.56)分、(1.92±0.52)分、(0.94±0.32)分。 口服药物联合O3-AHT 与单纯口服药物比较, 可更显著降低PHN 患者VAS 评分, 缓解疼痛并提高生活质量(P<0.05)[18]。
该研究中患者治疗取得了一定的疗效, 但仍有小部分患者疗效欠佳。经过12 周的随访,O3-AHT 联合口服药物治疗组仍有3 例VAS 评分≥4 分, 即疼痛影响睡眠,且伴有痛觉超敏,生活质量欠佳。 考虑PHN 的发病机制比较复杂,除了使用O3-AHT 以抗病毒、提高免疫力、改善情绪来治疗PHN 外,要进一步提高效果,还需要更强效的治疗手段或者针对其他机制的治疗方法。 此外,该研究为单中心小样本研究,仍需多中心大样本的临床试验来验证该研究的结果。
综上所述,O3-AHT 联合口服药物治疗可改善老年PHN 患者的疼痛程度并提高睡眠质量, 优于单一口服药物治疗,有效且安全,值得临床推广应用。
