散瞳对白内障合并高度近视患者眼球生物学测量和IOL度数计算的影响
2021-12-31刘国颖邵东平吴玉萍
刘国颖,邵东平,吴玉萍
•KEYWORDS:cataract; high myopia; pupil dilation; IOL Master; ocular biometry; intraocular lens power calculation
0引言
白内障合并高度近视的患者在临床中不少见,且发病年龄相对较早,严重危害患者视力[1]。目前主要治疗方式为手术治疗。白内障手术已由复明手术转变为屈光手术,术后理想的屈光状态依赖于术前精确的眼球生物测量[测量参数包括眼轴(AL)、角膜曲率(K)、前房深度(ACD)]和人工晶状体(IOL)度数的计算[2]。高度近视患者尤其容易出现测量误差。白内障术前常规进行散瞳检查,但在临床实际工作中,许多患者在术前测量时已使用药物散瞳。目前关于散瞳对生物学测量影响的报道很少,且多是正常眼轴患者。散瞳可引起悬韧带紧张,高度近视常伴有悬韧带松弛[3],是否会对生物学参数测量和IOL度数计算产生影响目前国内外还未见相关报道。本文旨在研究药物性散瞳对白内障合并高度近视患者术前生物学测量和IOL度数计算的影响及与正常眼轴白内障患者的区别以指导临床。
1对象和方法
1.1对象前瞻性研究。收集2019-01/2020-04在我院手术的白内障患者45例73眼,根据眼轴进行分组,A组患者22例34眼为合并高度近视的白内障患者,其中男14例18眼,女8例16眼,年龄40~76(平均62.05±10.71)岁,病程1~60(平均16.86±15.67)mo,核硬度2~4级(其中N2级12眼,N3级19眼,N4级3眼);B组患者23例39眼为正常眼轴的白内障患者,其中男13例21眼,女10例18眼,年龄42~75(平均64.65±7.92)岁,病程2~60(平均15.26±12.75)mo,核硬度2~4级(其中N2级11眼,N3级24眼,N4级4眼)。纳入标准:(1)A组患者AL≥26mm,B组患者22.5mm≤AL≤24.5mm;(2)经裂隙灯检查确诊为白内障的患者;(3)眼压≤21mmHg。排除合并翼状胬肉、角膜病、干眼、浅前房、斜视、眼外伤、先天性白内障、成熟期白内障或后囊下明显混浊影响测量及检查不配合者。两组患者性别、年龄、白内障病程、核硬度分级比较,差异均无统计学意义(P>0.05)。本研究通过我院伦理委员会同意,所有患者均签署知情同意书。
1.2方法采用IOL Master对所有患者进行散瞳前后眼轴、角膜曲率和前房深度测量,并计算IOL度数。使用复方托吡卡胺(参天制药)散瞳3次,每次间隔5min,至瞳孔直径大于6mm,且直接、间接对光反射消失。IOL Master测量眼轴和前房深度5次,角膜曲率3次,取信噪比大于2.0的数值,取平均值。然后在IOL Master软件选择SRK-T、Haigis公式,取目标屈光度为最低负值,计算IOL度数。所有患者的检测均由同一经验丰富的医师完成。
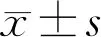
断面Ⅰ—Ⅰ与断面Ⅱ—Ⅱ处空气密度无法直接测得,空气密度ρ可由空气静压、温度和相对湿度计算得到,计算公式见式(4)。
2结果
2.1散瞳对IOL Master测量参数的影响两组患者散瞳前后AL、K、ACD测量值均具有相关性(表1、2)。A组患者散瞳后ACD(3.84±0.58mm)较散瞳前(3.61±0.35mm)增加,差异有统计学意义(P<0.01,表1)。B组患者散瞳后ACD(3.30±0.70mm)较散瞳前(3.13±0.63mm)增加,差异有统计学意义(P<0.001,表2)。两组患者散瞳后AL、K(包括K1和K2)测量值与散瞳前相比均未见明显差异(P>0.05)。两组散瞳前后ACD差值分别为A组-0.23±0.38mm,B组-0.16±0.17mm,差异无统计学意义(t=-0.915,P>0.05)。
2.2散瞳对IOL度数计算的影响两组患者散瞳前后采用IOL Master IOL度数计算公式SRK-T、Haigis公式计算的结果差异均无统计学意义(P>0.05,表3、4),其中A组患者采用SRK-T、Haigis公式计算散瞳前后结果差异≥1D占比分别为15%、27%,最大差值分别为2.5、2.5D;B组患者采用SRK-T、Haigis公式计算散瞳前后结果差异≥1D占比分别为3%、5%,最大差值分别为1.0、1.5D。
3讨论
白内障合并高度近视患者术后屈光误差主要来自两方面:(1)术前生物学测量:主要参数包括眼轴、角膜曲率、前房深度。眼轴、角膜曲率半径、前房深度每相差1mm术后将分别产生约2.7、5.7、1.5D的屈光误差[2]。在以往眼轴是主要的误差来源尤其是合并高度近视的白内障患者,容易出现误差[1]。而近年来随着IOL Master等先进光学设备的应用,眼轴长度的测量精密度提高,因此前房深度的影响在提高,在实际术后屈光误差来源于眼轴、角膜曲率和前房深度的占比分别为36%、22%、42%[2]。(2)IOL度数计算公式的准确性:目前主要包括四代公式,对于合并高度近视患者,第三代公式的准确性优于第二代,以 SRK-T为代表[1],李绍伟等[4]认为对于合并长眼轴的高度近视患者,采用第四代公式Haigis计算IOL度数误差最小。
对于合并高度近视的白内障患者,术前散瞳检查眼底包括后极和周边是否存在病变、是否存在晶状体悬韧带断裂,以进行有效的术前风险评估。散瞳会引起悬韧带紧张,而高度近视患者常伴有悬韧带松弛[3]。散瞳是否会对白内障合并高度近视患者眼轴、角膜曲率、前房深度产生影响还不清楚。本研究结果显示,合并高度近视的白内障患者散瞳后眼轴并无明显变化,这与正常眼轴白内障患者检测结果一致,也与多数国内外关于正常眼轴白内障患者的研究结果[5-9]一致。但也有研究表明散瞳对眼轴测量有影响。王薇等[10]用IOL Master测量正常眼轴白内障患者散瞳后眼轴增加约0.01mm,Wang等[11]用Lenstar对屈光度小于4D的健康中国学生检测发现散瞳后眼轴增加。本研究未发现两组患者IOL Master散瞳前后角膜曲率有明显差异,这与多数国内外关于正常眼轴白内障患者的研究结果[5,7-10]类似。但Heatley等[12]发现白内障患者散瞳后IOL Master测量的K2和平均K值较散瞳前减小,但他们认为结果可能是偶然的。Bakbak等[13]则用Lenstar测量白内障患者角膜曲率发现散瞳影响K1测量值,可能与散瞳导致的角膜表面和集合状态改变有关,Wang等[11]在健康人群中也有类似的发现。因此我们认为散瞳不影响白内障合并高度近视患者眼轴和角膜曲率的测量。本研究发现合并高度近视和正常眼轴的白内障患者散瞳后IOL Master测量前房深度均显著增加,平均值分别为0.23、0.16mm。这与其他在健康人群[11, 14]、正常眼轴白内障患者[5-10,12-13]中的研究结果(散瞳前后前房深度差异0.03~0.12mm)均一致。分析可能与散瞳后睫状肌麻痹,悬韧带紧张导致晶状体变平和晶状体虹膜隔的后移有关[14]。同时,本研究发现虽然合并高度近视的患者散瞳前后前房深度差值平均值(-0.23±0.38mm)较正常眼轴白内障患者(-0.16±0.17mm)要大,但并无统计学差异,因此尽管高度近视眼悬韧带松弛,但本研究并没有发现散瞳对高度近视眼前房深度产生更大的影响。
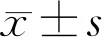
表1 A组患者散瞳前后IOL Master测量结果比较
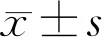
表2 B组患者散瞳前后IOL Master测量结果比较

表3 A组患者散瞳前后IOL度数计算结果比较

表4 B组患者散瞳前后IOL度数计算结果比较
本研究选择适用于长眼轴的第三代IOL度数计算公式SRK-T以及第四代IOL度数计算公式Haigis计算IOL度数[1,4]。结果发现,散瞳后高度近视和正常眼轴白内障患者采用SRK-T、Haigis公式计算的IOL度数平均值较散瞳前增加,其中高度近视患者分别平均增加0.16、0.24D,正常眼轴患者分别平均增加0.06、0.08D,但均无统计学差异。许多研究在正常眼轴白内障患者和健康志愿者中均发现散瞳不会影响SRK-T以及Holladay Ⅰ公式计算IOL度数[6-14]。而Rodriguez-Raton等[8]运用IOL Master Haigis公式计算正常眼轴白内障患者IOL度数,发现散瞳后IOL度数较散瞳前平均增加0.098D,差异有统计学意义。Huang等[14]同时用IOL Master和Lenstar 900测量健康志愿者眼部参数,散瞳前后用Lenstar 900 Haigis公式计算IOL度数有明显差异,而IOL Master无明显差异。本研究中未见散瞳对高度近视和正常眼轴白内障患者采用SRK-T、Haigis两种公式计算IOL度数有明显影响。 Heatley等[12]和Adler等[7]报道正常眼轴白内障患者采用SRK-T公式计算散瞳前后IOL度数相差1D以上的比例为1%~4%。这与本研究结果类似,采用SRK-T、Haigis公式计算正常眼轴白内障患者散瞳前后IOL度数相差1D以上比例分别为3%、5%,而在高度近视合并白内障患者中比例更高,分别为15%、27%,这可能与高度近视眼眼轴较长和前房深度较深有关。两种公式中Haigis公式计算散瞳前后差值超过1D的比例更大尤其是高度近视患者,最大差值达2.5D,这可能与Haigis公式是第四代IOL度数计算公式,它引入了前房深度这个参数有关。Wang等[11]用Lenstar测量健康中国学生,采用8种IOL度数计算公式计算散瞳前后差值,超过0.5D的比例最高的也是Haigis,达40.7%。因此我们认为尽管散瞳对白内障合并高度近视患者IOL度数影响未达到统计学意义,但有相当一部分高度近视患者影响较大,尤其是Haigis公式,因此建议在计算IOL度数时要考虑散瞳的因素。
综上所述,本研究分析了散瞳对白内障合并高度近视患者眼球生物学测量和IOL度数计算的影响,结果表明散瞳引起前房深度明显增加,与对正常眼轴前房深度的影响无差异,而对角膜曲率和眼轴没有影响。散瞳不影响白内障合并高度近视患者IOL度数计算结果,但出现大度数改变的几率较正常眼轴患者大,因此建议在未散瞳状态下进行测量和计算以尽量减少误差。
