结直肠癌发病部位右移的评估:单中心回顾性研究
2021-12-31李楚荞郭莲怡
李楚荞,郭莲怡
(锦州医科大学附属第一医院,辽宁 锦州 121000)
结直肠癌(colorectal cancer,CRC)是我国最常见的恶性肿瘤之一,目前已成为第三大最常见的恶性肿瘤和第二大癌症死亡原因[1-2]。流行病学研究揭示了CRC发病率趋势与经济水平相关的变化:在高度发达国家,CRC发病率呈稳定或下降趋势,这可能得益于其早期筛查及干预措施;而在低收入和中等收入国家,CRC发病率仍在增加[3]。
相较于远端结直肠癌,近端结肠癌因其恶性程度高、预后差及肠镜检查漏诊可能性大等特点而备受关注[4]。在过去十余年中,部分西方研究发现CRC出现右移的趋势,即近端结肠癌的比例显著增加[5-7]。一些亚洲地区的研究也表明,CRC出现了向近端转移的趋势[8-9]。但同时,也不乏众多研究并不支持上述发现,故目前关于CRC右移这一结论目前仍存在争议。
随着我国CRC发病率和死亡率的不断上升,确定我国患者CRC的解剖分布是否发生变化显得尤为重要,这一变化可能会对我国结直肠癌的筛查策略产生影响。目前国内已有相关研究,但北方尤其是东北地区的相关研究与数据尚为缺乏。此外,年龄、性别与CRC解剖分布的关系也仍不明确。在本研究中,我们回顾了35 518名患者结肠镜检查的相关数据,拟调查CRC解剖分布的时间趋势及其与患者的年龄和性别的关系,旨在为临床肠镜筛查提供一定程度的指导与参考。
1 对象与方法
1.1 研究对象
本研究回顾分析了自2009年1月至2019年12月期间于锦州医科大学附属第一医院消化科门诊及住院行结肠镜检查,并诊断为结直肠癌的患者的病历资料。纳入标准:首次诊断为结肠癌,并有明确的电子肠镜及活检病理结果。排除有胃肠道手术史、肠道清洁差及行急诊肠镜检查的患者[10]。所有患者行结肠镜检查前均签署肠镜检查及组织活检知情同意书,检察前的肠道准备均遵照统一方式进行。患者肠道准备情况依据波士顿肠道准备量表(BBPS,范围为0~9分)进行评估,有37例患者BBPS评分<5分,即肠道准备不足,嘱其重复清肠至肠道情况符合结肠镜检查标准[11]。所有的结肠镜检查均由经验丰富的临床内镜医师进行,对于可疑病变,于相应位置取组织活检。结肠镜检查的诊断以明确确诊的(即排除高度疑诊及活检未确诊的患者)组织活检病理结果为依据。
1.2 临床资料收集
根据肿瘤的解剖分区将CRC患者分为3组,将位于脾曲、降结肠、乙状结肠或直肠的CRC患者归为LC组,将位于肝曲、盲肠、升结肠、横结肠的CRC患者归为RC组,而左侧结、直肠和右侧结肠同时发现肿瘤的患者归为SC组。收集在锦州医科大学附属第一医院消化科行结肠镜检查并住院的患者病历资料中患者的胃肠道症状,其中便血、体重减轻、贫血、排便习惯改变、腹泻、腹部肿块、黑便(或便中带血)为CRC预警症状[12]。
1.3 统计学方法

2 研究结果
2.1 参与研究患者的临床基本特征
本研究共收集了35 518名接受完整结肠镜检查患者的临床资料,平均年龄为(51.9 ± 15.6)岁。其中共有1030名(所占比例为2.9%)患者被诊断为结直肠癌;其中,LC组为634人、RC组为 391人、SC组为5人。上述3个组别的患者分别占CRC患者总数的61.6%、37.9%和0.5%。
2.2 不同性别组CRC的解剖分布
本研究期间内收集了符合条件的接受结肠镜检查的17 688名男性和17 830名女性的患者资料,其中有567名男性和463名女性患者诊断为结直肠癌。我们的调查数据显示,男性患者的结直肠癌检出率明显高于女性患者(3.2% vs 2.6%,P<0.05)。在所有CRC患者中,男性和女性LC分别占63.3%和59.4%(P>0.05); RC分别占36.3%和40.0%(P>0.05)。而男性和女性的SC比例相似,未见明显统计学差异(0.4% vs 0.6%,P>0.05),见表1。
2.3 不同年龄组CRC的解剖分布
本研究收集的符合条件的接受结肠镜检查患者中,分别有13 071名中青年患者(年龄<50岁)和22 447名老年患者(年龄≥50岁)。其中,中青年患者中LC的比例较老年患者稍高,分别为62.5%和61.4%(P>0.05);而老年患者的RC比例则略高于中青年(38.2% vs 36.6%,P>0.05)。两组间SC比例差异无统计学意义(0.9% vs 0.4%,P>0.05),见表1。
2.4 不同检出时间CRC的解剖分布
2009—2013年和2014—2019年间分别共有7959和27 523名患者接受了结肠镜检查(见表1)。据我们收集的数据显示,在2014—2019年期间,CRC患病率较前降低(3.8% vs 2.6%,P<0.001)。LC的比例从59.1%升高至62.6%(P>0.05),而RC的比例则从40.6%下降至36.8%。SC的患病率在2009—2013、2014—2019年期间基本保持稳定(0.3% vs 0.6%,P>0.05)。
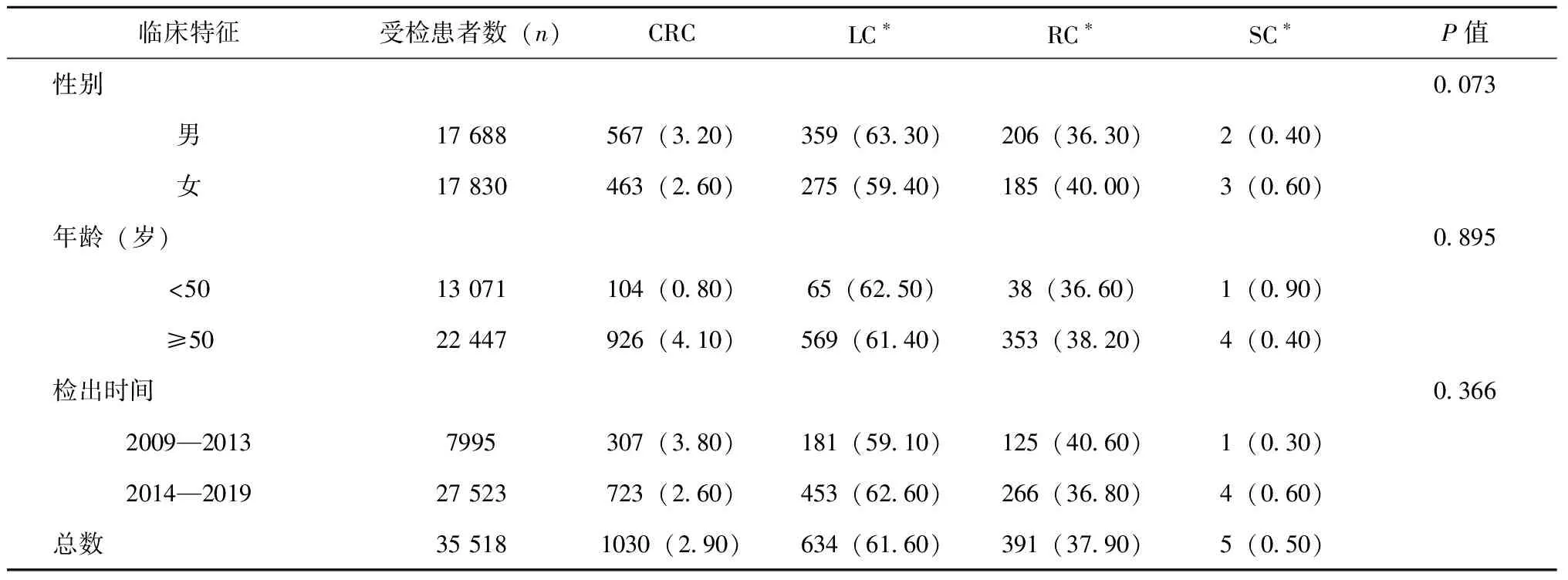
表1 基于不同性别、年龄和检出时间的CRC解剖分布(n,%)
2.5 不同性别的患者在不同检出时间的CRC解剖分布
男性患者的CRC检出率在2009—2013年至2014—2019年间呈下降趋势(4.2% vs 2.9%,P<0.001)。其中,LC的比例从60.6%上升至64.5%,而RC的比例从39.4%下降至35.0%(P>0.05,见表2)。
女性患者的CRC检出率也从3.5%下降到2.3%(P<0.001)。LC的比例从56.5%上升到60.6%,而RC的比例从42.8%降至38.8%,在上述两个时间段内,SC的比例保持稳定(0.7% vs 0.6%,P>0.05),见表2。
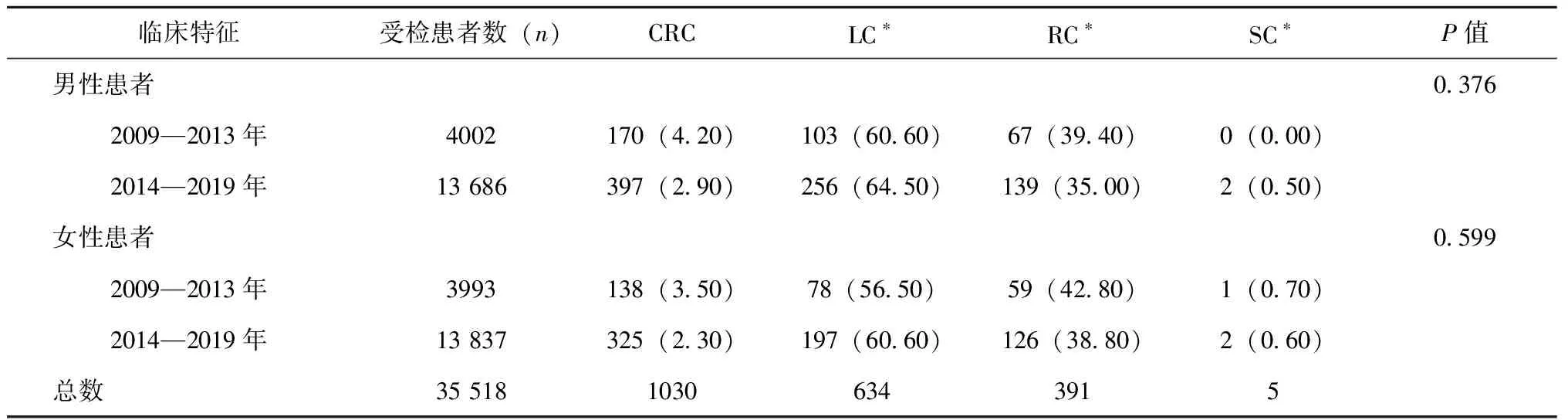
表2 不同性别的患者在不同检出时间的CRC解剖分布(n,%)
2.6 不同年龄段、不同时期患者CRC的解剖分布
在年龄小于50岁的中青年患者中,从2009—2013年至2014—2019年,CRC检出率下降(1.1% vs 0.7%,P<0.001)。在研究期间,中青年患者LC的比例从57.9%升至65.2%(P>0.05),而RC的比例从39.5%降至34.8%(P>0.05),见表3。
年龄大于等于50岁的老年患者CRC检出率由6.1%下降至3.6%(P<0.001)。其中LC的比例呈上升趋势(59.3%升至62.3%),而RC的比例则为下降趋势(40.7%降至37.1%,P>0.05),见表3。
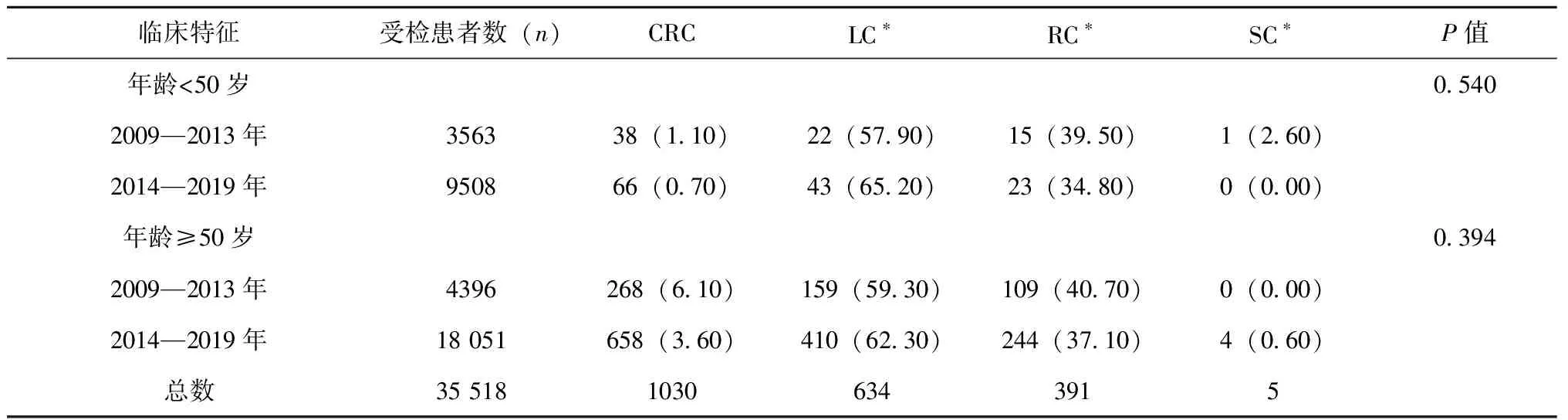
表3 不同年龄段的患者在不同检出时间的CRC解剖分布(n,%)
2.7 不同预警症状患者CRC的解剖分布
共收集了677例于锦州医科大学附属第一医院消化科行结肠镜检查并住院的患者的病历资料,其中有445例(65.7%)患者出现预警症状,这些患者中,LC有301例,RC为142例,SC为2例。通过统计各组患者不同预警症状的出现比例,我们发现左、右两侧结直肠癌的预警症状存在显著不同:与RC患者相比,LC患者的预警症状主要表现为:便血(34.7% vs 5.9%,P<0.001)、排便习惯改变(19.2% vs 5.5%,P<0.001)以及腹泻(14.9% vs 4.7%,P<0.001);而RC患者则主要表现为:体重减轻(11.8% vs 2.1%,P<0.001)、贫血(20.9% vs 3.1%,P<0.001)、腹部肿块(11.8% vs 1.9%,P<0.001)及黑便(12.9% vs 6.7%,P<0.001),见表4。

表4 不同预警症状患者的CRC解剖分布(n,%)
3 讨 论
过去人们普遍认为,CRC在西方国家较东方国家更为常见。然而,由于近几十年来中国经济的平稳快速增长,我国CRC的患病率已呈持续增长趋势[13-14]。我国是人口大国,总人口约占世界人口的22%,国际癌症研究机构的研究数据显示,全球约有28%的CRC病例发生在中国[9]。一项我国的权威研究显示,CRC是中国第五大常见癌症,约占所有确诊癌症的8.8%,占癌症死亡率的6.1%[15]。因此,分析我国人群CRC的流行病学特征至关重要。
本研究发现了我国北方城市锦州一单中心机构的一些CRC流行病学方面较有特点的变化。在整个研究期间,CRC的患病率为2.9%,与中国南方的患病率(3.0%)大致相当[16]。并且我们发现,随着时间的推移,CRC的患病率呈显著降低趋势,从3.8%降至2.6%。而且性别因素对CRC的患病率也有一定影响,我们统计的结果显示,女性患者比男性患者更容易发生右侧结肠癌,这与Siegel等人在2012年的研究结果一致[17]。
目前,结肠镜检查对于降低CRC的患病率和死亡率已得到广泛认可,研究发现经5年的精准筛查可使其患病率下降[18-19]。有前期研究显示,息肉切除术后5年内晚期肿瘤的检出率很低[20]。虽然目前研究发现左半结肠恶性肿瘤的发病率更高,但已有研究表明晚期的锯齿状病变(一种癌前病变)更可能发生在右侧结肠[21]。
CRC发病部位的近端转移最初是由Ottenheimer等人于1955年发现的[22]。本研究也回顾和总结了近几十年的一些相关研究(表5),其中几项研究显示了过去几十年来CRC的近端移位趋势[23-25],然而也不乏很多西方研究指出,CRC的解剖分布相当稳定,没有证据表明其向近端转移[26-28]。另外,也有研究提出引人思考的假说:CRC的近端转移或并非归因于右侧CRC发生率的真正增加,远端CRC发生率的降低和人口老龄化都是造成其右移的可能原因[29]。这使年龄这一因素成为了影响CRC发病率的又一个研究切入点。Holli等人经研究发现,50岁以下的人群中,近端和远端结肠癌的发生率相似,而在50岁及以上的人群中,结肠癌主要发生在远端[30]。而近期一项研究显示,老年患者尤其是75岁及以上年龄组的患者右侧结肠癌发病率更高[7]81-89。与其相一致,在本研究中,我们发现老年患者的右侧结肠癌比例高于中青年。在环境因素与我们更为相似的一些亚洲国家,有发现CRC的右移趋势,尤其是在日本[8,31]269-276。然而,也有很多研究数据支持并未出现CRC的近端转移[16,32-33]1668-1673。我国一些研究中的CRC解剖分布趋势,结果也存在争议,这可能与地理环境、城市发展和生活方式的差异有关。
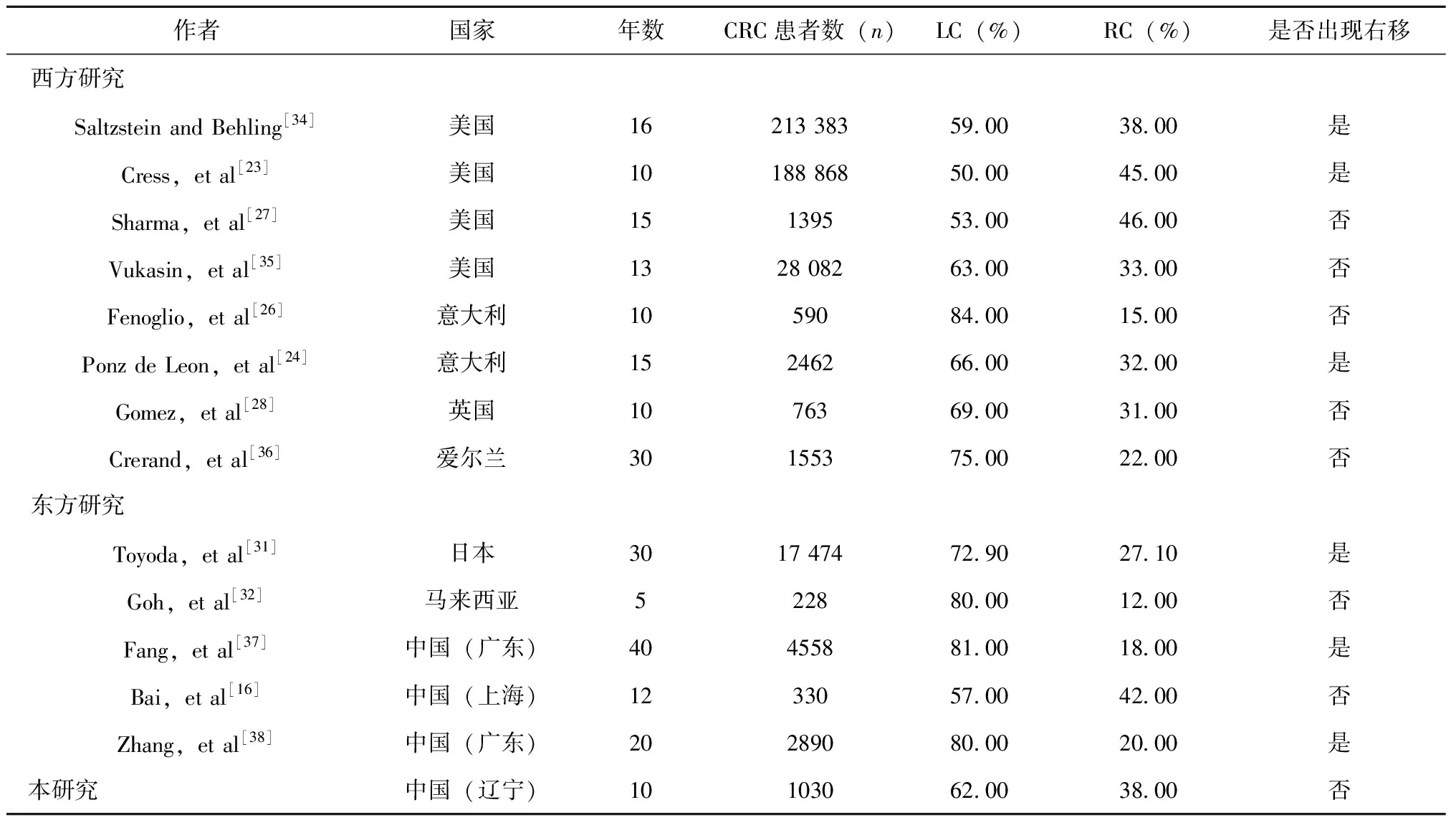
表5 有关CRC解剖亚部位的研究综述
了解CRC在本地人群中的解剖分布,有助于为患者选择最合适、最经济的CRC筛查方法。根据我们的研究结果,约有60%的病变位于左侧结肠。因此,我们大胆推测,粪便潜血检测和乙状结肠镜检查可以作为中国北方人群中,特别是在医疗资源有限地区的CRC常规筛查方法。然而,在条件允许的情况下,完整结肠镜检查仍然推荐作为CRC的首选筛查方法[39-40]。挪威一项历时15年的临床研究表明,乙状结肠镜检查可使男性结直肠癌的发病率和死亡率分别降低34%和37%,而对女性结直肠癌的发病率和死亡率几乎没有影响。因此,全结肠镜检查具有较高的筛查效率,且可能更适合女性患者[41]。
除了前文中提到的性别和年龄之外,仍然有许多因素影响不同解剖部位特异性CRC的发生和发展[42]。例如,收入较低的人群患近端结肠癌的风险较高,提示CRC的不同亚型可能与社会经济发展水平有关[43]。西方饮食模式和红肉的摄入导致了左侧CRC的风险增加[44];反之,咖啡的饮用与左侧CRC的风险成反比[45];吸烟和糖尿病与右侧CRC的风险增加相关[46-47]。
但我们的研究仍存在一些局限性。首先,本研究的设计是分析性、观察性和回顾性的。其次,本研究是在中国进行的单中心研究,可能受到地理因素的影响,从而导致选择偏差。而且,针对本地区CRC检出率下降的原因,并未进行进一步的探究,这里我们初步认为其原因可能与本地区应用的筛查方法有关。然而,也有更多的其他因素影响CRC的检出率,比如我国人群日益增长的健康意识、饮食方式的改善、体育活动的增加等。不同生活方式对CRC的影响尚需进一步的深入研究和探索。
综上所述,过去10年内,在中国北方地区城市锦州的单中心研究中,未发现CRC的右移趋势,反而远端结肠肿瘤的发生率较高。目前我国还需要更多不同的研究来确定CRC的分布趋势,为CRC的管理和筛查提供更多的参考依据。
