超声内镜联合MSCT检查对结直肠癌术前TNM分期诊断价值研究*
2021-12-21
2.乐山市市中区人民医院放射科(四川 乐山 614000)
欧 文1,* 胡 宇1 阮 俊2
结直肠癌是临床上常见的恶性疾病,具有高发病率、死亡率的特点,且死亡人数正在逐年增加[1]。结直肠癌的发生与高脂高蛋白纤维素饮食、癌前病变、环境因素、遗传因素(家族性结直肠癌)和其他因素如吸烟、血吸虫病等有关。该病早期多无特异性临床症状,多数就诊时已到晚期,但晚期治疗效果不佳,因此早期诊断、及时治疗对患者尤为重要[2]。MSCT是临床上检查结直肠癌必不可少的检查项目,它可以显示远处器官的转移情况,还能判断结直肠癌浸润的深度和范围[3]。而超声内镜能够轻易分辨出壁内肿瘤的生长层次、结直肠癌浸润深度和周围淋巴结的肿大。两者对结直肠术前诊断与TNM分期中均具有重要作用。因此,本研究通过对结直肠癌患者进行CT、超声内镜检查,并进一步分析两种检查联合诊断的价值,以期为临床治疗提供依据。
1 资料与方法
1.1 一般资料选取本院2018年4月至2019年1月收治且经病理确诊的80例结直肠癌患者。其中男50例,女30例,年龄35~76,平均年龄(46.25±7.86)岁。均于术前2周内进行超声内镜和MSCT检查。
排除标准:临床资料缺损或丢失;进行化疗、放疗者;合并其他恶性疾病者;合并精神疾病者。
1.2 方法
1.2.1 超声内镜检查 检查仪器使用日本Fujinon SP-702型超声系统主机,环扫型电子超声内镜Fujinon EC-450WM,超声内镜频率为5、7.5、10、12MHz。患者检查前4~6h空腹,检查前一天晚饭吃少渣易消化的食物,清洁肠道。检查时患者采取左侧卧位,将超声内镜送入肠内,采用水囊法,反复进镜、退镜观察,记录相关数据。
1.2.2 MSCT检查 检查仪器为西门子64排CT机,检查前一天叮嘱患者空腹8h以上,取仰卧位,常规平扫+增强扫描。扫描参数:管电压为 120kV,管电流300mA,扫描层厚为2mm,层距2mm,螺距为1.375。增强扫描经患者肘静脉注射80mL造影剂。
1.3 观察指标由2名或以上放射科诊断组医师采用双盲法进行阅片,获取一致意见,若意见出现分歧,通过协商获取一致意见。重点观察肿瘤位置、密度、直径等特征,以病理结果为金标准,比较不同检查对结直肠癌的分期准确率。
1.4 统计学方法数据均采用SPSS 18.0软件进行统计分析,计量资料采用()表示;计数资料通过率或构成比表示,并采用χ2检验;P<0.05为差异具有统计学意义。
2 结 果
2.1 临床资料通过整理80例患者的资料发现,癌肿位于乙状结肠25例,横结肠11例,直肠28例,降结肠9例,腺上皮癌7例。40例患者采用根治性的切除和区域淋巴结清扫,11例患者进行姑息性切除,9例患者采用低位前切术,12例患者采用直肠全系膜切除手术,8例患者经腹肛门括约肌腹会阴联合切除。
2.2 不同检查对结直肠癌的分期准确率比较超声内镜检查结直肠癌T期、N期、M期的准确率分别为83.75%、85.00%、73.75%;MSCT检查结直肠癌T期、N期、M期的准确率分别为78.75%、83.75%、76.25%,两者比较无统计学差异(P>0.05)。超声内镜联和MSCT检查结直肠癌T期、N期、M期的准确率分别为96.25%、98.75%、96.25%,高于超声内镜、MSCT 检查,差异有统计学意义(P<0.05),详情见表1。
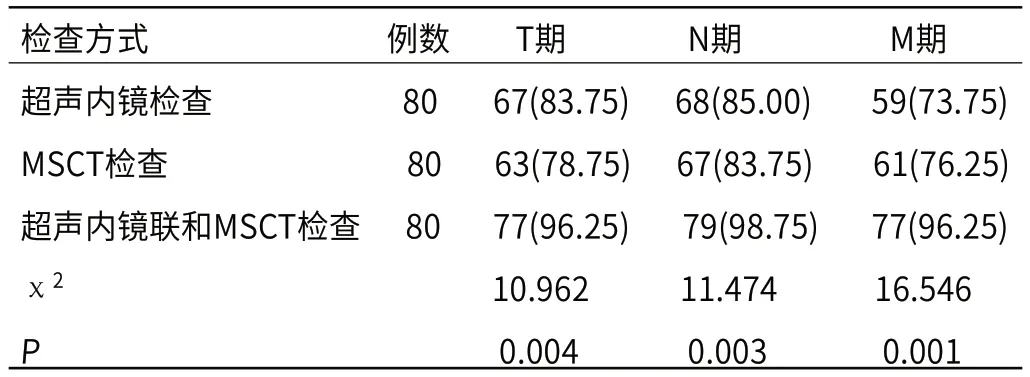
表1 不同检查对结直肠癌的分期准确率比较[n(%)]
2.3 图像分析
2.3.1 超声内镜检查图像表现 可见直肠管状绒毛状腺瘤伴腺上皮轻-中度不典型增生,部分区域呈重度不典型增生,微灶原位癌变。
2.3.2 MSCT检查图像表现 边缘光滑,呈绒毛状;肠壁增厚,弥漫性钙化,有部分坏死低密度影;肿瘤伴套叠;周围脂肪层模糊消失,淋巴结肿大(图1)。
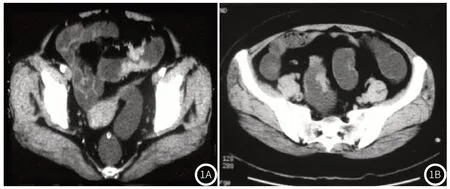
图1 CT图像。图中可见肠壁局限性增厚伴软组织肿块形成,肠腔变窄,增强肿块不均匀明显强化。
3 讨 论
在我国常见的恶性肿瘤死亡中,结直肠癌患者在男性占第五位,女性占第六位[4]。近年来结直肠癌发病年龄趋向于老龄化,发病多在60~70岁,50岁以下不到20%[5-6]。结直肠癌按照组织病理学可分为腺上皮癌,其中包括肿瘤组织全部或大部分呈乳头状结构的乳头状腺癌;肿瘤组织形成腺管状结构的管状腺癌;粘液腺癌,癌细胞分泌大量粘液所形成;印戒细胞癌,指肿瘤有印戒细胞构成,无腺管状结构;鳞状细胞癌,指癌中以鳞状细胞为主。结直肠癌有早期和进展期之分,早期结直肠癌主要指无淋巴结转移且肿瘤限于粘膜下层,进展期结直肠癌是指肿瘤已经累及肠壁基层[7-8]。TNM分期系统是目前国际上最为通用的肿瘤分期系统[9]。该系统中,T指的是肿瘤原发灶的情况,随着肿瘤体积的增加和邻近组织受累范围的增加,依次用T1~T4来表示;N指的是淋巴结受累情况,淋巴结未受累时,用N0表示[10]。随着淋巴结受累程度和范围的增加,依次用N1~N3表示;M指的是远处血道转移,没有远处转移者用M0表示,有远处转移者用M1表示[11-12]。准确术前TNM分期是手术方式选择的关键。
随着影像学技术的不断进步与发展,CT、MRI、超声内镜等在结直肠癌分期诊断中具有重要地位。超声内镜是将内镜和超声相结合的一种检查方法,可判断肿瘤侵袭深度和范围,在对消化道肿瘤进行术前分期中具有较高的价值[13-14]。超声内镜还可将消化道壁分成五层,可以轻易分辨出壁内肿瘤的生长层次。MSCT检查无法显示结直肠肠壁的各层图像,无法区分T期病变。且超声内镜对于肿瘤浸润深度的判断及壁外淋巴结的肿大诊断较准确,优于MSCT等影像学检查。超声内镜是目前结直肠癌术前TNM分期的首选检查方法。MSCT则具有密度分辨率高、扫描速度快、多方位成像等优势,还可对图像进行三维重建,这一点是超声内镜无法比拟的,且由于超声内镜的穿透深度有限,对于一些远处部位的转移,比如肝脏、腹膜等难以做出正确的诊断,因此,必须要依靠其他影像学检查。目前,MSCT是术前评估结直肠癌的最佳检查方法之一。本研究结果显示,超声内镜联和MSCT检查诊断结直肠癌T期、N期及M期的准确率明显高于单一超声内镜、MSCT检查(P<0.05)。
综上所述,超声内镜联合MSCT检查对结直肠癌术前TNM分期可相互弥补,能提高对结直肠癌术前TNM分期的准确率,值得在结直肠癌治疗前分期诊断方面进行推广。
