液基细胞学和免疫组化联合检查对恶性胸腹水的诊断作用分析
2021-12-17黎钰凤
黎钰凤
胸腹水检查是临床对胸部腹水性质进行检查的一种方式,有助于判断腹水的形成因素和病因,协助临床制定疾病治疗方案。在临床上导致胸腹水形成的因素较多,如结缔组织疾病、卵巢肿瘤、肾脏疾病、腹膜疾病以及心血管疾病等[1]。疾病造成胸腔积液增多,进而出现胸腹水,依据积液性质可分为渗出液和漏出液。液基细胞学检查主要利用液基薄层细胞检测系统对细胞实施分类鉴别,该检查方式对患者身体损伤较小,且操作简便,目前已成为临床常用的诊疗方式,可用于宫颈癌等多种疾病筛查[2-3]。在临床长期应用过程中发现,因缺乏组织学结构观察,仅依据常规涂片染色,该方法极易造成漏诊和误诊,因此,还需联合其他检查方式。免疫组化主要根据抗原与抗体特异性结合原理,利用化学反应使标记抗体的显色剂进行显色,从而明确组织细胞内抗原情况,并对其实施定性、定位和相对定量分析[4]。目前临床对免疫组化联合液基细胞学检查在恶性胸腹水检查方面的研究较少,因此,本研究对50例恶性胸腹水患者进行免疫组化和液基细胞学检查,旨在比较不同方法所得胸腹水特点,现报告如下。
1 资料与方法
1.1 研究对象 收集2019年4月—2020年4月在本院经液基细胞学检查确诊为恶性胸腹水的50例患者的临床资料,其中包括30例恶性胸水患者和20例恶性腹水患者。
1.2 研究方法
1.2.1 液基细胞学检查 使用TIB-AutoPrep 2406型液基细胞沉降式自动染色机〔购自泰普生物科学(中国)有限公司〕,依据操作步骤进行制片。
1.2.2 细胞切片及巴氏染色 在50 mL塑料离心管内放置胸腹水,以2 500 r/min(离心半径为10 cm)离心10 min,弃上层清液,依据沉渣量添加95%乙醇,加入剂量为沉渣量的2倍。之后再次以2 500 r/min(离心半径为10 cm)离心10 min,静置2 h后去除乙醇,得到类圆形固体沉淀物,使用10%中性福尔马林溶液固定,进行脱水、包埋、切片和巴氏染色。
1.2.3 免疫组化检查 采用Autostainer Link48+PT200型免疫组化染色系统〔购自安捷伦科技(中国)有限公司〕实施染色处理,使用抗体为抗髓过氧化物酶抗体(myeloperoxidase,MPO)、小鼠抗人浆细胞抗体(Vs38c)、颗粒酶B、末端脱氧核苷酸转移酶(terminal transferase,TDT)、嗜铬素A(chromogranin A,CgA)、突触素(synaptophysin,Syn)、人表皮生长因子受体2(human epidermal growth factor receptor 2,Her-2)等。
1.3 观察指标 ① 分析恶性胸腹水的细胞类型分布和组织来源;② 分析液基细胞学检查的恶性胸腹水特点;③ 分析细胞切片巴氏染色检查的恶性胸腹水特点;④ 分析免疫组化检查的恶性胸腹水特点。
1.4 伦理学 本研究符合医学伦理学标准,并经本院伦理委员会批准(审批号:20210721),所有检测均获得过患者或家属的知情同意。
2 结果
2.1 恶性胸腹水细胞类型分布和组织来源 50份胸腹水样本中,有20份腹水和30份胸水。20份腹水样本中18例为腺癌(10例来源于卵巢,5例来源于消化系统,3例来源不明确),1例来自淋巴造血系统(慢性粒细胞白血病),1例鳞癌;30份胸水样本中23例为腺癌(18例来源于肺部,3例来源于乳腺,1例来源于消化系统,1例来源不明确),5例来自淋巴造血系统(1例浆细胞瘤,1例自然杀伤细胞(natural killer cell,NK)/ T细胞淋巴瘤,3例T淋巴母细胞淋巴瘤),1例鳞癌和1例小细胞癌。见表1。
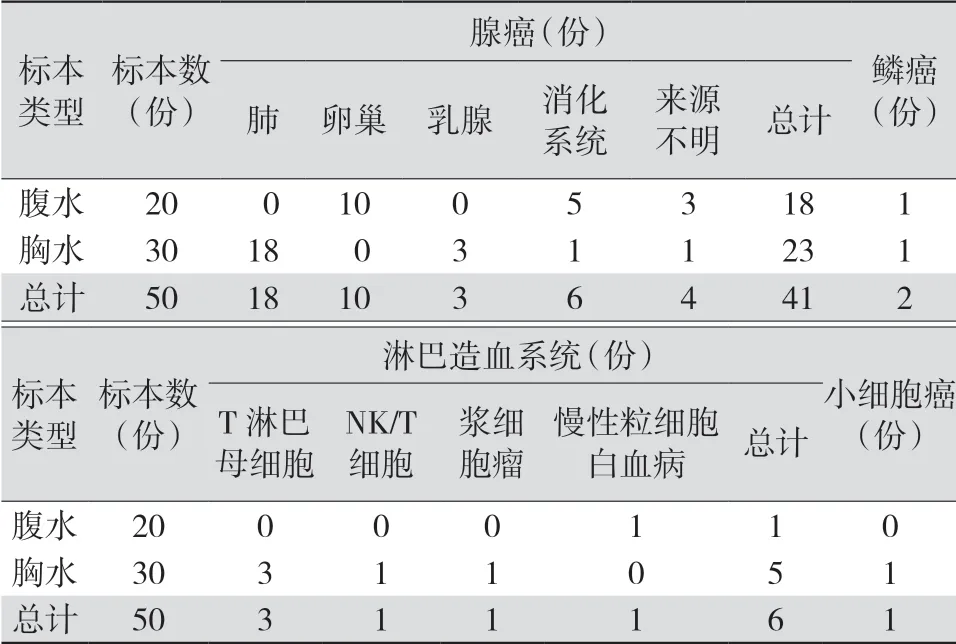
表1 恶性胸腹水细胞类型分布和组织来源
2.2 液基细胞学检查恶性胸腹水的特点 液基细胞学检查提示腺癌细胞存在较强黏附功能,一般呈团状聚集,核质比显著增大,相较于四周反应性间皮细胞,细胞核显著增大,形态异常,核染色质细,核仁较突出,可观察到巨核和多核瘤巨细胞,在细胞质内能够观察到黏液空泡,见图1A。对于有良好分化的腺癌细胞,其形态异常情况较少,核质比无显著增大,染色质细,核仁不显著,与增生间皮细胞类似。慢性粒细胞白血病、淋巴瘤、小细胞癌以及鳞癌细胞的黏附性较差,一般呈散在分布。鳞癌细胞一般为多角形或圆形,细胞核呈圆形或不规则形态,染色质粗,核仁不突出,见图1B。小细胞癌的瘤细胞一致性良好,细胞核较小,细胞质少且染色深,类似于淋巴细胞,但体积稍大于小淋巴细胞。淋巴瘤细胞的细胞核小,细胞质稀少,细胞核通常呈卵圆形或圆形,染色质较深。慢性粒细胞白血病的中性粒细胞为中晚期阶段。

图1 恶性胸腹水腺癌和鳞癌细胞的液基细胞学图片 高倍放大
2.3 细胞切片巴氏染色检查恶性胸腹水的特点使用95%乙醇和10%福尔马林溶液固定两次后,细胞体积出现一定缩小,但细胞形态与液基细胞学检查无显著差异。其中腺癌细胞一般为花环状或成团聚集,还可呈乳头状或腺管状,见图2A。慢性粒细胞白血病、淋巴瘤、小细胞瘤以及鳞癌的瘤细胞通常呈散在或弥漫状分布,见图2B。在肿瘤细胞四周,可见数量不同的纤维蛋白性物质、间皮细胞和炎症细胞。

图2 恶性胸腹水腺癌和鳞癌细胞块切片巴氏染色图片 低倍放大
2.4 免疫组化检查恶性胸腹水特点 腺癌提示为细胞角蛋白7(cytokeratin 7,CK7)阳性(图3A)以及CR阴性,在肿瘤组织来源于肺部的样本中,天冬氨酸肽酶A(NapsinA)以及甲状腺转录因子1(thyroid transcription factor-1,TTF-1)阳性;在肿瘤组织来源于卵巢的样本中,糖抗原125(carbohydrate antigen 125,CA125)以及肾母细胞瘤蛋白(Wilms tumor protein 1,WT1)阳性;在肿瘤组织来源于消化系统的样本中,肠特异性转录因子(CDX2)阳性;在肿瘤组织来源于乳腺的样本中,Her-2、孕激素受体(progesterone receptor,PR)以及雌激素受体(estrogen receptor,ER)阳性。鳞癌表现为CK5/6以及抑癌基因P63阳性。小细胞癌表现为Syn、CgA、CD56以及TTF-1阳性,见图3B。淋巴造血系统方面,慢性粒细胞白血病为MPO以及CD43阳性,浆细胞瘤为Vs38c以及重组蛋白CD138阳性,NK/T细胞淋巴瘤可见颗粒酶B阳性、TIA、EBER、CD56以及CD3阳性,T淋巴细胞母细胞淋巴瘤TDT以及CD3阳性。
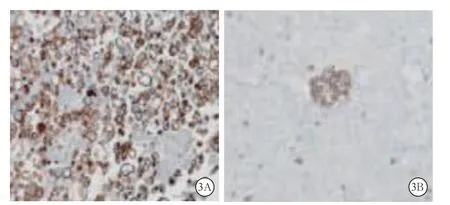
图3 恶性胸腹水免疫组化检查可见CK7阳性(3A)和TTF-1阳性(3B) 高倍放大
3 讨论
胸腔属于封闭性腔隙,主要由脏层胸膜和壁层胸膜组成,并呈负压状态。通常情况下,在两层胸膜间可有少量液体存在,发挥润滑效果,避免在呼吸活动过程中两层胸膜发生磨擦,有利于肺组织在胸腔内的有效舒张和收缩[5]。壁层胸膜能够产生上层液体,且被脏层胸膜吸收,持续循环并呈动态平衡,使液体量始终维持固定。当受部分因素影响后,壁层胸膜产生胸水和脏层胸膜吸收胸水的速度发生改变,导致胸腔内液体增多。腹水的形成机制较复杂,与机体内外液体交换失衡和血管内外液体交换失衡有关[6]。临床上导致胸腹水产生的因素较多,其中恶性肿瘤是最常见的原因之一。因此临床将探寻采用何种方式对胸腹水性质进行判断作为研究重点。
对胸腹水开展液基细胞学检查操作快速,结果准确度高,特别是对于无法进行手术或病理组织学活检的患者具有良好的诊断价值,故而被临床广泛应用。通过细胞学材料对胸腹水性质进行初步判断存在较多阻碍,但在临床医疗技术发展的基础上,该阻碍产生的影响正逐渐缩小,当前已将细胞病理学检查作为初始诊断工具和标准诊断程序[7]。但因细胞学检查无组织学结构支持,极易受到多种因素影响,给临床医师的诊断造成较大困难。特别是在胸腹水样本中,对增生间皮细胞和分化良好的腺癌细胞鉴别诊断难度较大。开展常规涂片检查时,细胞呈弥散状分布,且细胞数量较少,导致涂片均匀程度不一,极易发生漏诊。在进行急性液基细胞学检查时,尽管能够获得较多数量的细胞,但细胞通常呈团状聚集,有时还会叠压,导致细胞结构无法被有效辨认,造成染色不均匀,给显微镜下观察造成较大困难[8]。另外,液基细胞学染色与巴氏染色差别较大,会导致异型细胞检查敏感度降低,特别是对于分化良好的腺癌细胞,当异型性较小时,与增生间皮细胞的鉴别难度较大[9]。
本研究将胸腹水离心沉淀后制作细胞块,并进行石蜡包埋处理,切片后实施巴氏染色,能够有效弥补染色方面的不足。选择细胞块能够提升切片内的细胞密度,且细胞具有良好的结构模式和形态特征,腺癌细胞通常聚集成团或出现腺管状、花环状,实施巴氏染色后更接近组织学特点,有利于提升细胞学诊断价值[10]。相较于穿刺组织活检和手术等,细胞学标本采集难度较低,并且对机体损伤小,安全性高,患者接受程度高。使用细胞块制作切片能开展连续切片,进行多种抗体染色,可满足临床诊断需求,在一定程度上弥补细胞涂片的不足,同时还可对肿瘤细胞组织来源进行判断[11-13]。
本研究中免疫组化结果可见,腺癌样本均提示为CK7阳性,而鳞癌提示CK5/6和P63阳性,小细胞癌提示Syn、CgA、CD56、TTF-1阳性。但存在异型性的间皮细胞属于反应性增生还是恶性需要通过P53、Ki-67等进行鉴别,恶性间皮细胞P53阳性率超过50%,Ki-67超过20%则提示恶性间皮细胞。部分标志物可提示肿瘤组织来源,TTF-1、CgA、Syn阳性一般提示转移性肺腺癌、神经内分泌癌、肺小细胞癌;CK7阳性通常提示肺或胃肠道转移性腺癌;CA125以及WT1阳性通常提示女性生殖系统或乳腺来源;CDX2阳性则提示胃肠道来源。免疫组化标志物类型较多,并且部分标志物在特异性以及敏感性方面较差,使肿瘤细胞与增生间皮细胞的鉴别难度增大,给临床判断肿瘤细胞来源造成一定困难,因此了解肿瘤细胞免疫标志物表达特点,能够协助临床诊断[14-15]。
综上所述,采用免疫组化和液基细胞学联合检查恶性胸腹水能够明显提升诊断效果,同时还可协助医师判断肿瘤细胞组织来源,发挥重要作用。
利益冲突作者声明不存在利益冲突
