长疗程利妥昔单抗治疗难治性幼年型特发性炎症性肌病3例
2021-12-13伊文霞魏翠洁包新华常杏芝
伊文霞,魏翠洁,吴 晔,包新华,熊 晖,常杏芝△
(1.北京大学第一医院儿科,北京 100034;2.沧州市中心医院儿科,河北沧州 061000)
特发性炎症性肌病是一组具有临床表现异质性的自身免疫性疾病,以骨骼肌无力和肌肉炎症病变为特征。临床分型包括皮肌炎、多发性肌炎、散发的包涵体肌炎、免疫介导的坏死性肌病和抗合成酶抗体综合征等[1-3]。在儿童期,皮肌炎为最常见的临床类型,约占80%[4]。特发性炎症性肌病为临床罕见病,年发病率约为每年每百万人1~19例[5]。美国儿童皮肌炎的发病率约为每年每百万人2.5~4.1例[6],国内尚未见流行病学资料。特发性炎症性肌病的治疗一直非常具有临床挑战性,尤其是一线治疗药物失败的病例[7]。近年来,对难治性病例的精准治疗成为特发性炎症性肌病领域的研究重点[8]。自20世纪初期开始,利妥昔单抗在国外就被尝试用于难治性特发性炎症性肌病的治疗,但关于利妥昔单抗的应用剂量和疗程,目前尚无统一认识[9],国内也尚未见相关临床研究报道。本文分享了3例传统药物治疗反应欠佳、经长疗程(2年7个月至3年2个月)利妥昔单抗联合治疗后获得临床缓解的特发性炎症性肌病患者的治疗过程,以期为该疾病的治疗提供参考。本观察研究开始前获北京大学第一医院生物医学研究伦理委员会审查批准(批准号:2021科研263)。
1 病例资料
1.1 临床表现
2016年1月至2020年10月在北京大学第一医院儿科住院治疗的特发性炎症性肌病患儿3例,均为女性,起病年龄分别为8岁6个月、11岁7个月和4岁2个月。所有患儿均为急性起病,慢性进展性病程,患儿起病前智力、运动发育均未见异常。患儿监护人均否认家族中有类似疾病患者。
1.1.1病例1 主因“四肢无力6月余”就诊。患儿无明显诱因出现上楼费力,病程1个月时双下肢无力加重至不能独立行走,伴双上肢不能上抬。院外诊断“肌炎”,给予足量糖皮质激素[地塞米松 10 mg/d,连用2周,继以醋酸泼尼松1.4 mg/(kg·d),8周后逐渐减量]和丙种球蛋白(2 g/kg,每月1次,连用3个月)治疗,肌无力缓解不明显。病程4个月时患儿四肢均不能抬离床面,不能竖头,声音低,不能进食固体食物。入院查体:神清,被动体位。未见皮疹。四肢近端肌力Ⅱ级,远端 Ⅳ级。四肢肌张力低,肌容积少,深腱反射均未引出,余未见异常。
1.1.2病例2 主因“皮疹3月余,进行性四肢无力2月余,吞咽困难1月余”就诊。皮疹开始分布于鼻翼两侧,压之褪色;渐增多至额面部、耳后、后颈部、双手背部。病程1个月出现走路摇摆,伴肌肉疼痛。逐渐出现不能蹲起,上下台阶费力,双手不能提重物。院外诊断“皮肌炎”给予甲泼尼龙15 mg/(kg·d)冲击治疗,连用3 d为一疗程,共3个疗程,后续醋酸泼尼松2 mg/(kg·d),8周后序贯减量;甲氨蝶呤10 mg/次,每周1次,连用4周;丙种球蛋白2 g/kg,每月1次,连用3个月;环磷酰胺0.2 g/d,连用2 d。病情未见好转,患儿肢体无力加重,伴随肌肉疼痛和重度可凹性水肿,并逐渐出现吞咽困难、进食呛咳,曾因分泌物堵塞呼吸道导致窒息,予心肺复苏、气管插管有创呼吸机辅助通气1 d。入院体检:神清,鼻饲喂养,呼吸稍促,呼吸频率25次/min,鼻导管吸氧下口周无发绀,鼻翼两侧、额部、耳后、双手手背部散在充血性皮疹。双肺呼吸音粗,可闻及少许湿啰音。心腹部未见异常,四肢可凹性水肿,双上肢近端肌力Ⅲ级,远端肌力Ⅳ级;双下肢近端肌力Ⅱ级,远端肌力Ⅳ级,肌张力低,肌容积少,除跟腱反射外,余肌腱反射均未引出。
1.1.3病例3 主因“四肢无力伴疼痛20余天,皮疹10余天”入院。患儿无明显诱因出现双下肢无力,伴肌肉酸痛。肢体无力进行性加重,逐渐出现肢体上抬无力和不能独立行走,伴声音减低,饮水呛咳和吞咽困难。病程1周时出现双眼睑及双唇浮肿,眼睑皮肤呈紫红色,双侧面颊部潮红,双侧上臂内侧皮疹伴局部皮温升高。病程半月余出现双下肢肿胀,逐渐加重并累及双上肢。入院查体:被动体位,声音嘶哑,音调低;双眼睑红肿,双侧颊部可见淡红色皮疹,双上臂内侧皮肤发红、皮温高,四肢肿胀伴对称可凹性水肿。双上肢近端肌力Ⅳ级,远端肌力Ⅴ级;双下肢近端肌力Ⅱ级,远端肌力Ⅳ级;双侧肱二头肌、肱三头肌、膝腱反射未引出,双跟腱反射对称引出。
1.2 实验室检查
所有患儿尿、便常规均未见异常。病例1和病例3的血常规正常,病例2的血常规提示正细胞正色素性贫血,Coombs’试验阳性,血红蛋白最低67 g/L。所有患儿的肌酸激酶均明显升高,CK最高值分别达28 819 IU/L、6 000 IU/L 和>8 000 U/L。肌炎特异性抗体检测提示病例1 为抗信号识别颗粒抗体(anti-signalrecognition particle antibodies,SRP)++~+++;病例2和病例3均为抗核基蛋白质2抗体(anti-nuclear matrix protein 2,NXP2)++~+++。所有患儿的抗核抗体均为颗粒型或胞浆型阳性,滴度1 ∶320~1 ∶100。所有患儿的肌电图均提示肌源性损害。病例1肌活检示肌纤维大小不一,脂肪结缔组织增生,MHC-Ⅰ免疫组织化学染色示萎缩肌纤维明显高表达(图1)。病例2和病例3肌活检示散在肌纤维坏死和再生,间质水肿,炎症细胞浸润不明显(图2)。3例患儿均多次行双大腿肌肉MRI检查,提示弥漫性肌肉和筋膜水肿。所有患儿的腹部超声和胸部CT均未见明显异常。病例1和病例3的血、尿代谢筛查未见异常。
1.3 治疗经过
病例1和病例2分别在入院后(病程6月余和3月余时)接受了利妥昔单抗(375 mg/m2,每周一次,连续用4周,之后每4~6个月1次)治疗。病例3入院后给予足量糖皮质激素[甲泼尼龙15 mg/(kg·d)冲击治疗3个疗程,后续醋酸泼尼松2 mg/(kg·d),6周后开始缓慢减量]联合甲氨蝶呤(10 mg/次,每周1次,连用2周)治疗,出现重症感染,停用甲氨蝶呤后联合丙种球蛋白治疗(2 g/kg,每月1次,连用3个月),疗效欠佳,在病程3个月时接受了利妥昔单抗治疗。3例患者利妥昔单抗疗程分别为2年7个月、2年8个月和3年2个月,期间醋酸泼尼松继续序贯减量,疗程分别为2年2个月,2年11个月和3年3个月。所有患儿治疗期间,均定期检测心肌酶谱、肌炎抗体谱、肝肾功能、电解质、血常规、T/B细胞亚群,免疫球蛋白。每2周查G/GM试验,尿便常规找真菌;口服联磺甲氨苄啶[25 mg/(kg·d)]预防卡式肺孢子菌肺炎。
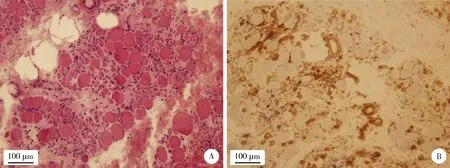
A,sections stained with Hematoxylin &Eosin(H&E)showing prominent fiber variation and endomysial fibrosis;B,sections of MHC-Ⅰ immunostaining showing abnormal membrane overexpression in atrophic fibers.图1 病例1左股四头肌活检病理切片Figure 1 Histology of muscle biopsy taken from left quadriceps of patient 1
1.4 随访
每3~6个月随访评估患儿的皮疹、运动功能、肺功能和肌肉MRI,所有患儿在接受利妥昔单抗治疗后,肌力均逐渐好转。病例1在应用利妥昔单抗3周后从四肢不能抬离床面恢复至可独走数步,能进食固体食物;用药1年7个月后患儿可独立行走、跑跳,日常活动无受限;利妥昔单抗在使用2年7个月后停用,停药2年后随访患儿四肢肌力、肌张力均保持正常。病例2在应用利妥昔单抗1个月后,吞咽困难逐渐好转,四肢活动增多,应用4个月后吞咽功能恢复正常,可独坐和扶站,患儿的皮疹在治疗1年6个月后消退,间隔5个月后患儿指间关节、掌指关节背侧及颜面部皮疹复现。在病程1年10个月出现乳腺组织钙化。目前仍在随访治疗中,末次随访时利妥昔单抗疗程2年8个月,患儿可独立行走,但不能蹲起。查体:额部、背部可见皮疹,双侧腋下及双上臂内侧可触及硬结;双侧乳腺可触及钙化灶。四近端肌力Ⅲ级,远端肌力Ⅳ级。病例3 在利妥昔单抗治疗3周后吞咽功能逐渐恢复,肌力较前好转;应用8个月后可独自站立、独立行走;应用2年2个月时,患儿可独走,但上下楼梯仍困难,不能蹲起;末次随访时利妥昔单抗疗程3年2个月,发现皮下钙化灶。查体:双上肢肌力Ⅳ级,双下肢近端肌力Ⅲ级,远端肌力Ⅳ级。右髂前上棘外2 cm处有 4 cm×3 cm×2 cm皮下钙化结节;腘窝上3 cm处有2.5 cm×2 cm×0.5 cm钙化结节。
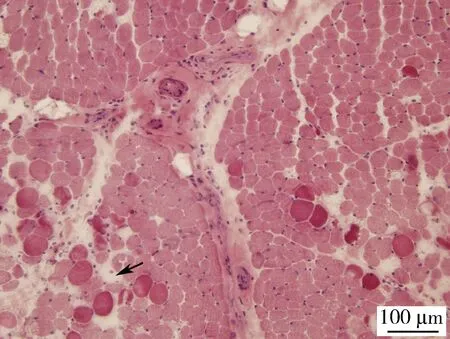
Sections stained with Hematoxylin &Eosin(H&E)showing scattered fiber necrosis(arrow),regeneration,endomysial edema without inflammatory cell infiltration.图2 病例3左股四头肌活检病理切片Figure 2 Histology of muscle biopsy taken from left quadriceps of patient 3
经利妥昔单抗治疗后,所有患儿的CK均逐渐下降,病例1的 CK在治疗1个月后降至43 1U/L,病例2的CK在治疗1周后降至正常,病例3的CK在治疗1.5个月后降至正常。病例1的SRP抗体在利妥昔单抗治疗过程中波动于++~+++;病例2的NXP2抗体在治疗1年11个月后转为阴性,2年8个月后再次转为阳性;病例3 的NXP2抗体在治疗3年2个月时转阴性。
3例患儿的肌肉核磁MRI末次随访:病例1 肌肉MRI在病程2年7个月时显示双侧臀部及大腿肌肉脂肪浸润为主,水肿不明显;病例2及病例3分别在病程2年9个月和3年3个月时复查MRI显示双侧臀部及大腿肌肉MRI改变,脂肪浸润为主,水肿较前均减轻。
3例患儿输注利妥昔单抗过程均顺利,无发热、皮疹等不适。病例1在应用第4次利妥昔单抗后出现肺炎,经对症处理后好转;病例2在第8次利妥昔单抗治疗后出现肠道真菌感染,经抗真菌治疗后好转。
2 讨论
特发性炎症性肌病是一组具有临床异质性的疾病,糖皮质激素联合免疫抑制剂或调节剂治疗仍是目前公认的经典治疗方案[7-8,10]。对于糖皮质激素及免疫抑制剂疗效欠佳患者的治疗目前仍然是一项挑战。各研究中心关于难治性病例的诊断目前尚缺乏统一的标准。本研究采用了Oddis等[11]的诊断标准,即对糖皮质激素和至少一种及以上其他免疫抑制剂或调节剂治疗不耐受或疗效不充分的定义为难治性。该诊断标准还需要满足糖皮质激素剂量≥1 mg/(kg·d)且用药持续1个月以上;免疫抑制剂按已知的有效剂量应用3个月,该诊断标准也被其他学者广泛采用[12-13]。但是,也有学者认为,难治性特发性炎症性肌病需经过糖皮质激素和至少2种及以上的其他免疫抑制剂或调节剂治疗3个月及以上,疗效仍欠佳者才能确定诊断[14-15]。
关于难治性特发性炎症性肌病的治疗目前尚无统一的方案,针对特发性炎症性肌病各种发病机制途径的生物制剂尤其是利妥昔单抗在近年来越来越引起重视[9,11-12,15]。一项大样本的评估利妥昔单抗疗效和安全性的随机双盲对照研究,纳入了200例成人和儿童难治性炎症性肌病患者,83%的患者获得临床改善[11]。有学者分析2015年前所有PubMed数据库中能找到的应用利妥昔单抗治疗的485例难治性肌炎患者的临床资料,发现高达78.3%治疗有效,尤其是肌炎特异性抗体阳性的患者[16]。利妥昔单抗治疗对于不同种类肌炎特异性抗体阳性患者的疗效是否有差异,目前尚不明确。有临床研究提示,利妥昔单抗对抗合成酶综合征[13-14]、抗SRP抗体阳性的免疫介导的坏死性肌病患者疗效较好[17-18]。对于抗NXP2抗体阳性的患者,利妥昔单抗的疗效尚不明确。Wang等[19]对26例抗NXP2抗体阳性肌炎患者的治疗观察发现,42.3%(11/26)的患者对糖皮质激素联合免疫抑制剂治疗疗效欠佳,其中7人应用了单克隆抗体,7人应用了酪氨酸激酶抑制剂托法替布(tofacitinib)或鲁索替尼(ruxolitinib),5人因病情严重死亡。本组3例患儿中病例1抗SRP抗体阳性,应用利妥昔单抗后疗效显著,与文献报道相符。病例2和病例3应用后患者肌力均持续改善,恢复独立行走能力。虽然本研究病例数少,本课题组的经验仍提示,适当延长利妥昔单抗疗程可能有助于改善抗NXP2抗体阳性的难治性特发性炎症性肌病的预后。
虽然经过多年的临床应用,利妥昔单抗在难治性特发性炎症性肌病治疗中的有效性已获得普遍认可,但是利妥昔单抗的治疗剂量和疗程在不同研究中并不统一[11-15]。刘玉叶等[20]对文献中关于利妥昔单抗治疗特发性炎性肌病临床研究进行了系统评价,筛选入组的研究均为国外研究,利妥昔单抗的治疗方案多数为375 mg/m2,每周一次,连用4周,或1 g/次,每2周一次,连用2次,也有研究中应用了24周,但多数研究中初次治疗应用疗程为4周。病情复发患者有在1年内再次应用者。本研究3例患者利妥昔单抗的应用方法不同于以往文献,在监测B淋巴细胞计数和免疫球蛋白水平,保障患者安全的情况下,利妥昔单抗应用疗程达3年余(2年7个月至3年2个月)。既往文献报道中利妥昔单抗的应用相对安全[9,11-12]。在一项评估利妥昔单抗疗效和安全性的随机双盲对照研究中[11],随访44周,200例患者中仅有1例患者因不良反应退出试验,26例出现严重不良反应,其中最常见的是感染,包括肺炎、蜂窝织炎、泌尿系感染等。本研究3例患者中病例1曾出现肺部感染,病例2曾出现肠道真菌感染,均经对症治疗后好转。
综上所述,对于糖皮质激素和免疫抑制剂疗效反应欠佳的难治性特发性炎症性肌病患者,利妥昔单抗治疗是值得及早尝试的用药选择,尤其是抗SRP抗体、抗NXP2抗体阳性患者。在临床治疗有效的情况下,利妥昔单抗长疗程应用有助于改善预后。
