多中心网状组织细胞增生症1例
2021-12-13翟莉,邱楠,宋惠
翟 莉,邱 楠,宋 惠
(1.中国人民解放军联勤保障部队第960医院,山东泰安 271000;2.泰安市中心医院中医科,山东泰安 271000)
多中心网状组织细胞增生症(multicentric reticulohistiocytosis,MRH)是一种罕见的多系统受累疾病,其病因不明,可能与自身免疫、肿瘤、感染、炎症反应等多因素相关[1],好发于40~50岁的女性[2-3]。MRH的主要临床表现为皮肤黏膜的丘疹、结节和破坏性关节炎[4]。本文报道1例误诊为类风湿关节炎的MRH,以期提高对MRH的认识。
1 病例资料
女性,65岁,因“全身散在皮疹10月,伴对称性多关节肿痛7月”于2021年5月24日就诊于中国人民解放军联勤保障部队第960医院。患者于10个月前无诱因出现面颈及前胸散在红斑、丘疹,伴轻度瘙痒,双耳廓及双手出现米粒至绿豆大小结节,无疼痛、瘙痒,曾在当地医院皮肤科按“湿疹”治疗,外涂激素软膏后皮疹减轻。7个月前无诱因出现多关节肿痛,先后累及双手远端指间关节、近端指间关节、掌指关节,以及双腕、双肘、双肩、颈椎、双侧颞颌关节、双膝、双踝,伴晨僵,持续时间>1 h,6个月前在当地三甲医院查红细胞沉降率(erythrocyte sedimentation rate,ESR)、C反应蛋白(C reactive protein,CRP)、类风湿因子(rheumatoid factor,RF)、抗环瓜氨酸肽(cyclic citrullinated peptide,CCP)抗体、抗RA33抗体均阴性,诊断为“血清阴性类风湿关节炎”,先后给予“甲泼尼龙4~8 mg/d、托法替布、艾拉莫德、来氟米特、肿瘤坏死因子抑制剂25 mg/周×6次”治疗,皮疹完全消退,关节肿痛减轻,但逐渐出现多关节变形。2个月前自行停药,关节肿痛加重,近1周再次出现皮疹。病程中有口干、牙齿片状脱落、吞咽干性食物需饮水辅助等症状,未见发热、眼干、腮腺肿大、口腔溃疡、脱发、肌痛肌无力及手足雷诺现象,否认银屑病及家族史。近期体质量无明显变化。既往史、个人史、家族史无特殊。查体面颈及前胸散在浸润性红斑、丘疹(图1),双耳廓及双手可见米粒至绿豆大小结节,部分呈串珠样改变(图2、图3),质地偏硬,无压痛;浅表淋巴结无肿大;口腔黏膜及舌体略干燥,部分牙齿残缺;心、肺、腹查体未见异常;双手远端指间关节、近端指间关节压痛、变形(图3),双手掌指关节压痛,右手掌指关节轻度半脱位畸形,双手指腹散在肿块,双手握拳受限;双腕肿胀、压痛、活动受限;双肘压痛、屈曲畸形;双肩压痛、抬举略受限;双膝压痛、骨擦感(+);双踝肿胀、压痛;双足第一跖趾关节外翻畸形;双下肢无浮肿。实验室检查:ESR 23 mm/h、CRP 27.8 mg/L、RF 60 IU/mL、抗核抗体(antinuclear antibody,ANA)1 ∶320 核颗粒型、抗Ro-52抗体 ++、D-二聚体 2.52 mg/L,血常规、肝功、肾功、血脂血糖、电解质、抗CCP抗体、抗SSA抗体、抗SSB抗体、抗Sm抗体、抗双链-DNA抗体、补体、免疫球蛋白、降钙素原、结核感染T细胞检测、病毒标志物、凝血检查、肿瘤标志物、甲状腺功能五项、尿常规、粪便常规+隐血试验均阴性。心电图示窦性心律、正常心电图。肺CT示右肺下叶肋膈角处结节灶,左肺上叶微小结节灶;双肺少许纤维灶;主动脉及冠状动脉钙化。心脏超声示主动脉瓣反流(轻度)、左心室充盈功能减低。腹部超声示脂肪肝、肝囊肿、肝内血管瘤。甲状腺超声示双叶甲状腺结节,TI-RADS 3类。泌尿系超声示左肾盂囊肿。双手X线片示多个远、近端指间关节面硬化、粗糙,关节面下见小囊状影,关节间隙增宽、变窄,部分指间关节对位欠佳(图4)。双膝X线片发现关节面骨质增生,关节间隙尚可,提示退行性变。双能X线骨密度检测发现T值为-3.6,提示骨质疏松。乳腺、妇科、颈部淋巴结、腋窝淋巴结超声及肠镜未见异常。入院后给予甲泼尼龙12 mg口服1次/d、硫酸羟氯喹0.2 g口服1次/d,效果欠佳;为明确诊断,取面部及手部两处皮疹活检,病理示表皮变薄,真皮浅中层可见大量组织细胞浸润,部分细胞可见典型毛玻璃样改变,真表皮交界处可见无浸润带(图5);免疫组化发现CD68(+),S-100(-),CD1a(-),F Ⅷ(-)(图6)。结合临床表现、实验室检查、影像及活检病理报告诊断为MRH。治疗上给予甲强龙80 mg静脉滴注1次/d×5 d,以后强的松60 mg口服1次/d,并逐渐减量,同时联合甲氨蝶呤10 mg口服1次/周,来氟米特10 mg口服 1次/d,硫酸羟氯喹0.2 g 1次/d共同治疗,皮疹及关节肿痛均减轻;1周后复查 ESR 7 mm/h、CRP 5.6 mg/L,血常规、肝功、肾功、血脂、血糖、电解质均未见异常;3个月后门诊随诊,皮疹明显减轻(图7和8),未见关节疼痛。
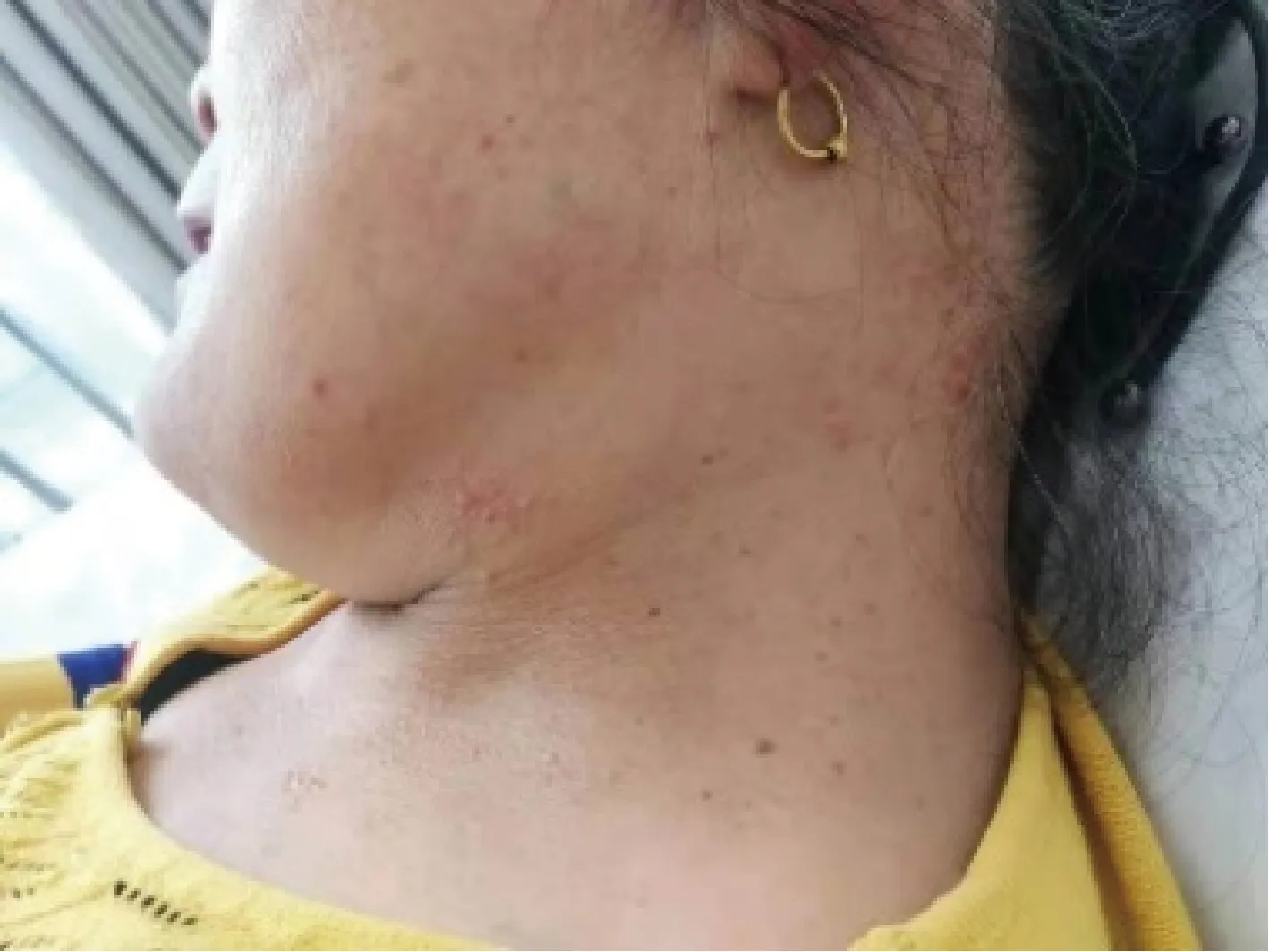
图1 面颈部红斑、丘疹Figure 1 Erythema and papules on face and neck
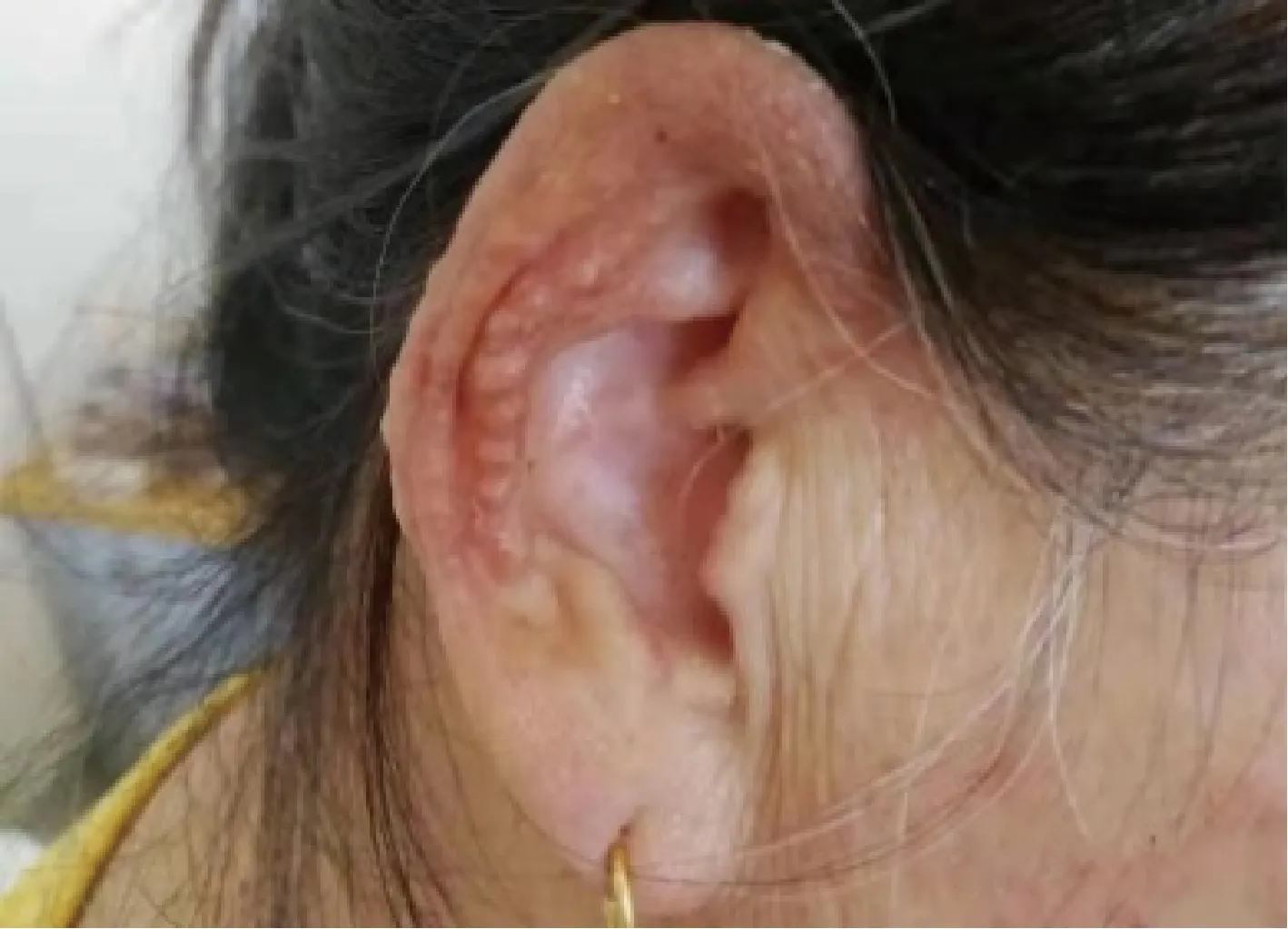
图2 耳廓串珠样结节Figure 2 String of beaded nodules on auricle
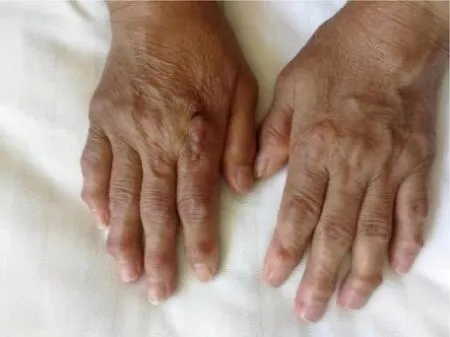
图3 手部结节及手指关节变形Figure 3 Hand nodules and deformation of finger joints
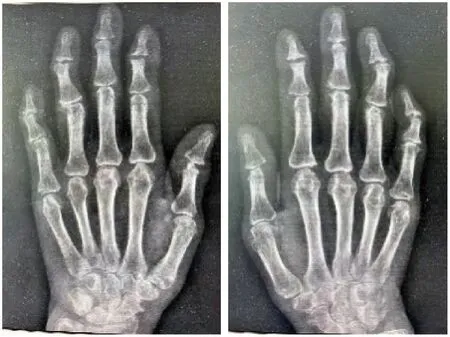
图4 双手X线片示关节破坏Figure 4 Radiographs of both hands showed joints destruction
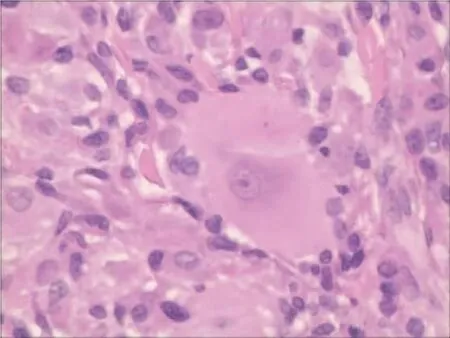
图5 皮肤病理示真皮内大量组织细胞浸润,部分呈毛玻璃样改变(HE ×400)Figure 5 Skin pathology showed Dermal infiltrate of abundant histiocytes,part of them with a ground-glass appearance(HE ×400)
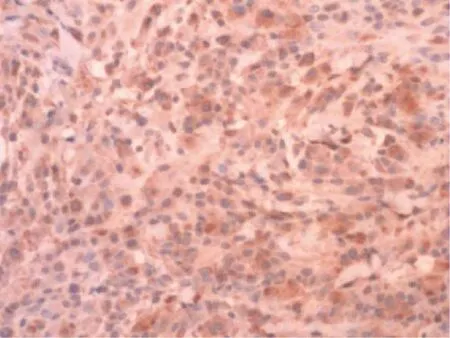
图6 免疫组化染色CD68(+)Figure 6 Immunohistochemical staining CD68(+)
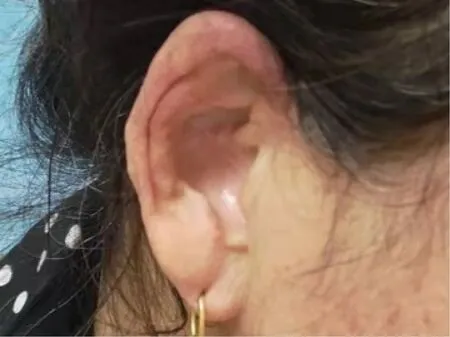
图7 治疗后耳廓结节消退Figure 7 Auricle nodules subsided after treatment
2 讨论
本例患者为65岁女性,以皮疹为首发症状,表现为红斑、丘疹和结节,耳廓及手的部分结节呈特征性串珠样改变;随后出现关节损害,呈多发性、对称性关节肿痛,伴晨僵及关节变形,ESR、CRP升高,RF阳性,X线片可见关节破坏,极其类似类风湿关节炎;但类风湿关节炎无法解释皮肤损害,进一步取丘疹及结节两种不同形态皮疹做活检,病理诊断均发现真皮内大量组织细胞浸润、典型的毛玻璃样改变及CD68(+),根据典型皮疹、破坏性关节炎及病理活检结果,可明确诊断MRH,治疗上给予大剂量激素联合免疫抑制剂,症状逐渐改善。
MRH的典型皮疹为质地较硬的丘疹或结节,丘疹约芝麻至黄豆大小,半球状,有的顶部略平,呈肤色、灰白色、淡棕红色,表面光滑,略具光泽;结节直径约0.5~2.0 cm,高出皮面,呈肤色、紫红色或褐色,不破溃[1]。皮疹好发于手(包括甲周及关节周围)、面部以及手臂[5],甲周结节形成“珊瑚珠”样改变为其特征性表现[6],严重者可因面部及鼻翼的广泛皮疹形成“狮样面容”[7]。还有约30%的患者出现黏膜损害,多累及鼻和口咽部[5]。本病的关节炎有多发性、对称性、进行性、损毁性的特征,表现为关节的肿胀、疼痛、畸形及功能障碍,可伴晨僵,四肢大小关节均可受累,最常见于远端指间关节,明显的远端指间关节破坏是本病的特征[4,6]。关节病变在早期就可迅速进展,出现关节的破坏和畸形[8],晚期可形成“手风琴”或“望远镜”样手畸形[3]。其他受累关节包括颞颌关节、寰枢关节、骶髂关节、脊柱等[5-6]。绝大多数患者有皮肤和关节症状,可同时或依次出现[5],此外还可累及眼、外分泌腺、肌肉、呼吸、内分泌、消化、神经、血液、泌尿生殖等多器官系统,偶有全身症状,如发热、消瘦、乏力、厌食,甚至雷诺现象[4-6,8]。
实验室检查无特异性,可出现贫血、ESR增快、CRP升高,部分患者有自身抗体阳性(如RF、抗CCP抗体、ANA、抗SSA抗体、抗SSB抗体、抗双链DNA抗体、抗核周因子、抗中性粒细胞胞浆抗体等)和细胞因子升高(如肿瘤坏死因子-α、白介素-6、白介素-8、白介素-1β)[4-6]。影像学检查主要表现为骨关节破坏,X线片可出现关节面糜烂、骨质侵蚀、关节间隙狭窄、新骨形成缺失、弥漫性骨质疏松等[4]。病理活检具有诊断意义,典型病理改变为真皮及皮下组织内大量组织细胞和多核巨细胞浸润,胞体大,胞浆丰富,嗜酸性,呈毛玻璃样外观,PAS染色(+),免疫组化示CD68(+),CD3、CD19、CD20、S-100和CD1a均(-)[4,8-9]。皮疹、滑膜、气管和肺内结节的病理表现均相似[4,6]。
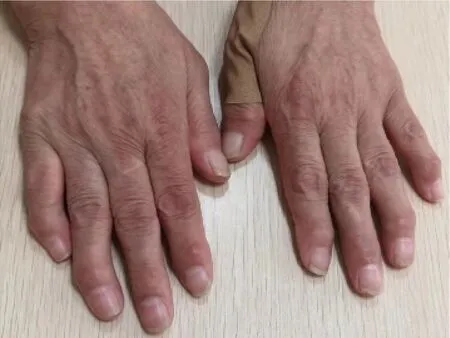
图8 治疗后手部结节减轻Figure 8 Hand nodules eased after treatment
本例患者的皮肤病变有丘疹、结节,部分结节呈串珠样改变,与MRH的典型皮损一致;关节病变包括四肢关节肿痛、晨僵、变形及X线证实的关节破坏,符合MRH的关节表现及影像学特点;实验室检查有ESR、CRP升高,RF、ANA阳性,但对于本病无特异性;诊断最终依靠病理活检,选取两种不同形态的皮疹进行病理活检,均发现真皮内大量组织细胞浸润及毛玻璃样改变,免疫组织化学检查示CD68(+),S-100、CD1a均(-),符合MRH的典型病理改变。
MRH需与多种疾病鉴别。MRH可模拟皮肌炎样皮疹,如Gottron征、V形征、披肩征、甲周红斑,还可出现肌痛及肌力下降[6,10];当以关节炎为首发症状时极易误诊为类风湿关节炎;当皮疹与关节炎同时出现时,还易误诊为银屑病关节炎、骨关节炎、系统性红斑狼疮、血管炎等;但MRH独特的临床、影像和病理特征有助于鉴别。MRH可单独出现,也有约25%的患者伴发恶性肿瘤[8],有学者将其归为副肿瘤综合征,也有治疗肿瘤后MRH随之好转的病例[4,10-11],但多数学者认为MRH与肿瘤的内在联系并不明确,它是一个独立的疾病,伴发肿瘤的可能性更大[3,6]。MRH还可合并多种结缔组织病,如类风湿关节炎、干燥综合征、系统性红斑狼疮、原发性胆汁性肝硬化等[4-5]。
本例患者的关节病变与类风湿关节炎难以鉴别,但患者的远端指间关节受累比近端指间关节严重,且类风湿关节炎无法解释皮疹,可予以鉴别;手指关节周围的结节与Heberden结节和Bouchard结节相似,结合年龄、手外形及关节症状,需与骨关节炎鉴别,但骨关节炎好发于负重关节或频繁活动的关节,很少出现全身广泛关节受累,且骨关节炎的结节为软骨变性和骨质增生所致,而本例患者为皮肤结节,结合典型病理改变,可予以鉴别;患者有口干、牙齿片状脱落、吞咽干性食物需饮水辅助的症状,且RF及ANA阳性,需与干燥综合征鉴别,但病程中无眼干、腮腺肿大,结合抗SSA抗体、抗SSB抗体阴性,诊断原发性或继发性干燥综合征证据不足,考虑口干与MRH累及外分泌腺有关;影像检查发现肺结节和甲状腺结节,但结节形态及肿瘤标志物阴性不支持恶性肿瘤,考虑为MRH累及呼吸及内分泌系统所致。
MRH的治疗无诊治指南或专家共识参考,鉴于其严重的关节破坏,一般建议积极治疗[6]。单个皮损可手术切除或激光治疗[1],防晒可减轻皮肤损伤[12],非甾体抗炎药可改善关节疼痛。糖皮质激素联合免疫抑制剂对皮肤和关节均有益,建议尽早应用,常用的免疫抑制剂包括甲氨蝶呤、环磷酰胺、羟氯喹、硫唑嘌呤、来氟米特、沙利度胺、雷公藤、环孢素等[1,4-5]。对于严重病例可应用生物制剂,最常用的为肿瘤坏死因子-α抑制剂,如依那西普、阿达木单抗和英夫利昔单抗等,当一种肿瘤坏死因子-α抑制剂疗效欠佳时可更换另一种肿瘤坏死因子-α抑制剂[4,13];其他生物制剂如利妥昔单抗[14]、托珠单抗[15]、阿那白滞素[16]也有治疗成功的个案报道。双磷酸盐类药物可抑制骨破坏从而减轻关节损伤[4]。本例患者通过糖皮质激素联合免疫抑制剂治疗,取得满意疗效。MRH的预后主要与关节破坏程度、系统损害程度,以及是否合并恶性肿瘤、结缔组织病等有关。
MRH是一种罕见的疾病,以个案报道为主,缺乏大规模队列研究,除皮肤黏膜的丘疹、结节和破坏性关节炎外,还可累及多器官系统。诊断需综合临床症状、影像学及病理学证据,早期和准确诊断至关重要,可避免关节破坏致残。MRH可合并多种恶性肿瘤,全面彻底筛查肿瘤十分必要;而且MRH既可模拟结缔组织病表现,又能与其并存,需保持高度警惕,避免误诊、漏诊。激素联合免疫抑制剂治疗在多数情况下可获益,难治性病例可考虑生物制剂。MRH的罕见性、未知的病因、多系统受累,以及潜在的肿瘤和自身免疫相关性均有待进一步研究。
