分腿俯卧位可视化穿刺超微通道经皮肾镜治疗肾下盏结石的临床应用
2021-12-05曹石金王可兵何海填张新明阳旭明
曹石金,王可兵,何海填,张新明,阳旭明
(1.深圳市前海蛇口自贸区医院泌尿外科,广东深圳 518067;2.湖南省衡阳市中心医院泌尿外科,湖南衡阳 421001)
尿石症是泌尿外科常见疾病之一,其中肾下盏结石在肾结石中的占比为25%~35%[1]。随着设备的更新和技术的发展,肾下盏结石的治疗理念日新月异,治疗方法也具有多样性。但是,由于其解剖结构的特殊性,存在一定的个体化差异,治疗效果也不尽相同,若选择体外冲击波和传统的输尿管软镜碎石术,其残石率会偏高[2-3]。而部分学者选择传统、经典的微通道经皮肾镜取石术(minimally invasive percutaneous nephrolithotomy,Mini-PCNL),其手术难度及并发症又会相应增加[4]。因此,学者们一直在不断地总结、探索及改良手术策略,使个体化与规范化相结合,以提高手术的安全性及高效性。本课题运用分腿俯卧位可视化穿刺联合超微通道经皮肾镜治疗肾下盏结石,达到了精准穿刺、高效快速碎石取石的效果。现通过回顾性分析逆行输尿管软镜碎石术(retrograde flexible ureteroscopy,RIRS)与分腿俯卧位可视化穿刺超微通道经皮肾镜取石术治疗肾下盏结石的临床资料,探讨改良法可视化穿刺PCNL 的有效性及安全性,汇报如下。
1 资料与方法
1.1 临床资料
采用回顾性病例对照研究,收集2018年3月至2021年5月因肾下盏结石实施腔内手术治疗的患者的临床资料。按照手术方式的不同,分为分腿俯卧位可视化穿刺超微通道经皮肾镜取石术组62 例(下文简称“改良组”)和输尿管软镜组(下文简称“软镜组”)64 例。本课题上报医院伦理委员会审核通过。
术前通过CT 扫描获得结石负荷大小及CT 值(结石负荷计算公式参照文献[5]),采用CT 三维重建技术测量肾盂肾下盏漏斗夹角(infundibulopelvic angle,IPA)。术前两组患者的一般资料差异均无统计学意义(P>0.05)。

表1 两组患者的术前相关临床资料比较
1.2 手术方法
1.2.1 手术器械
Microperc®可视穿刺经皮肾镜系统(图1)(铂立,德国);电子输尿管软镜(Olympus,日本);成人输尿管镜(Wolf,德国);Aloka 泌尿专用穿刺探头B-514;120 W 摩西钬激光碎石机。
1.2.2 改良法可视化穿刺组
气管内全身麻醉起效后,取俯卧位,将臀部尽量下移,超出手术床下缘约5 cm,两腿尽量外展于腿板上,夹角约60°~80°,并使用绑带固定双腿,使用方形小枕头垫于腹部,双上肢、双肩自然外展约90°,肘部屈曲约90°,并使用手臂托抬起双上臂,头部垫好头托,患者体位呈“大”字或“片”字位(图2)。然后,调整手术床,使得头低臀高,与水平位夹角约30°。常规消毒,铺无菌巾,插入F12 小儿导尿管,排空膀胱,经尿道置入输尿管镜;输尿管镜循导尿管进入膀胱,注意控制水压,在斑马导丝引导下进入患侧输尿管内,置入F6 输尿管导管,方便建立人工肾积水,再将手术床调整到水平位。使用Aloka泌尿专用穿刺探头B-514 全面扫描术区,重点为患侧肾脏集合系统及其邻近脏器,了解结石与第十二肋、结肠、胸膜等周围脏器的关系。在彩色超声定位下,尽可能避开血管丰富区,运用头端进针,采用可视穿刺针(德国铂立Microperc®可视穿刺经皮肾镜系统)穿刺结石所在的肾下盏穹窿部,全程针道清晰可见,同时,助手用20 ml 注射器推注生理盐水以保持全程视野清晰。注意观察穿刺过程中超声图像,并结合成像显示系统,使针尖进入皮下、肾周、肾脏集合系统等均可视,采用“皮肤-脂肪囊-肾盏-结石最高点”轴线,调整针尖进入目标盏,见清亮尿液流出,保留F4.8 金属鞘,置入J 型金属导丝,退出F4.8 金属鞘,标记并测量需要扩张的深度,换用F12Peel-away 鞘的筋膜扩张器,遵循“同轴同向、宁浅勿深”的原则,采用一步扩张法扩张通道,退出筋膜扩张器。以成像导光光纤和F8 金属鞘组成的可视肾镜系统(图3)联合200μm 钬激光碎石,配合灌注泵冲出碎石(可视肾镜操作参照文献[6])。常规留置F5 双J 管2~4 周,不留置肾造瘘管。术后第一天复查CT,了解结石残余情况、集合系统、肾周渗出情况及双J 管位置,记录住院时间、并发症发生率、血红蛋白下降值和术后视觉模拟评分(visual analogue scale,VAS)。
1.2.3 输尿管软镜组
采用传统经典的截石位,气管内全身麻醉下操作,具体操作流程参照《软性输尿管镜术中国专家共识》[7],术后1~3 d 和术后1月复查CT 评估结石清除情况及肾脏、周围脏器情况,记录住院时间、并发症发生率、血红蛋白下降值和术后VAS 评分。

图1 Microperc®可视穿刺经皮肾镜系统[A.F8 可视穿刺肾镜;B.F4.8 可视穿刺系统(铂立公司提供);C.F8 肾镜系统(铂立公司提供)]

图2 分腿俯卧位
1.3 术后复查及疗效评价
记录患者手术的通道数目、大小、位置、手术时间、住院时间、血红蛋白下降量、输血率、术后VAS评分及术后并发症,包括泌尿系感染(术后诊断为尿路感染,体温超过38.0°)、动静脉瘘、假性动脉瘤,胸膜损伤、肾周积液、肠道损伤等。术后2 h 复查血常规及肾功能,了解血红蛋白下降量、感染指标、肾功能情况,术后1 d 复查CT,常规2~4 周拔除双J 管,拔除双J 管前及术后3月复查CT 或者KUB,评价总结石清除率。
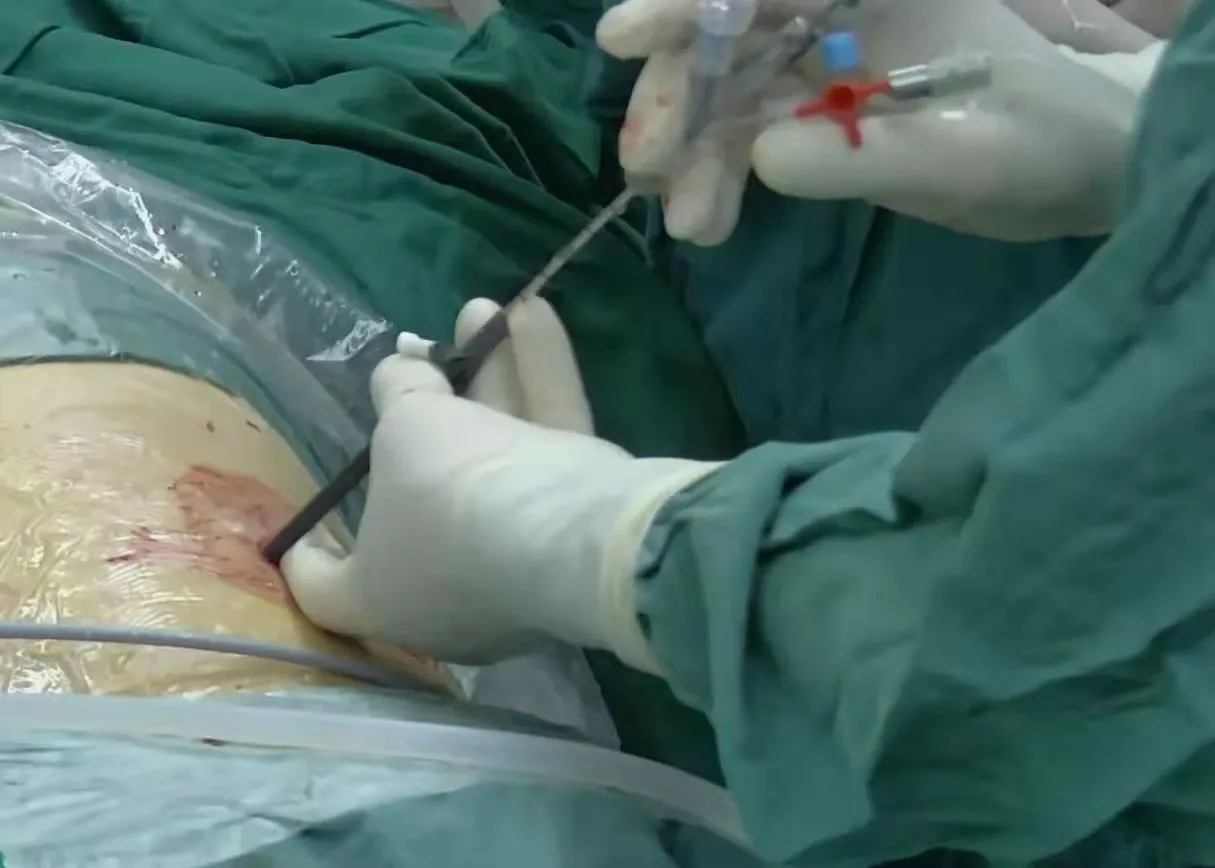
图3 F8 可视肾镜系统联合F12 鞘碎石清石
1.4 统计学方法
运用SPSS23.0 统计学软件处理数据,计量资料采用±s表示,符合正态分布的组间比较采用t检验;不符合正态分布的采用两独立样本的非参数检验;计数资料以率表示,组间采用χ2检验。定义P<0.05 为有统计学意义,P<0.01 具有显著统计学差异。
2 结 果
改良组62 例患者均成功建立通道,其中单通道54 例,通道大小均为F12,8 例配合F4.8 可视穿刺系统辅助,配合导丝及注水冲洗,清除残余结石。选择下盏入路的52 例,中盏入路为10 例。两组间术后相关资料见表2。改良组手术时间为(36.47±8.43)min,明显短于软镜组的(41.20±12.82)min,差异具有显著统计学意义(P=0.000);且改良组一期结石清除率明显高于软镜组(P=0.009)。两组住院时间、术后发热发生率和肾周积液发生率差异无统计学意义,且均无动静脉瘘、假性动脉瘤、胸膜损伤、肠道损伤等并发症的发生。两组间术后血红蛋白下降值、术后VAS 评分均无统计学差异(见表2)。
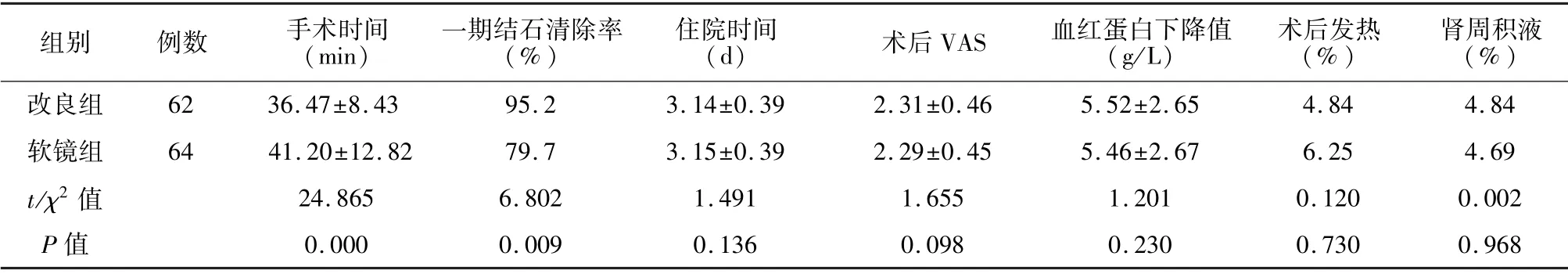
表2 两组患者的手术相关指标比较
3 讨 论
随着设备的更新和治疗理念的进步,当今对于泌尿系结石的治疗方法越来越多样化。对于肾下盏结石的治疗,目前还没有达成统一的观点,存在一定的个体差异,但总的原则是既要尽可能地取净结石,又不能产生并发症,力求安全、高效、快速。
《美国泌尿外科学会指南》将体外冲击波碎石术(extracorporeal shock wave lithotrips,ESWL)和PCNL作为治疗肾结石的首选方法。虽然ESWL 具有操作简便、费用低、可操控性强等优点,但是因其属于间接碎石,受体重、解剖位置、机器性能、定位方式等多种因素的影响,碎石效果不确切,残留结石颗粒大小不一,且容易产生石街等并发症[8]。国内外学者研究发现,体外冲击波碎石术在处理小于2 cm 的肾结石时,其总结石清除率约为70%,肾下盏结石的总清除率更低,仅为41.00%,且与结石负荷呈负相关,并可能需要多次、分期操作,甚至需要联合体外物理振动排石、排石操、药物排石等,更存在远期肾功能损害的风险[9]。目前,软性输尿管镜已广泛开展,其在非侵入性、灵活性方面明显优于ESWL,且伴随高功率钬激光、一次性电子软镜的出现,使得输尿管软镜治疗肾结石成为一种“热潮”。但是经过一段时间的验证,需要大家进行“冷思考”,尤其在处理大负荷肾结石或者肾下盏结石时,更需慎重。以往的经验表明,在选择肾下盏结石的治疗方案时,由于解剖结构上的特殊性,将直接影响ESWL 和RIRS 的手术效果。解剖因素主要包括肾盂肾下盏漏斗夹角(IPA)、漏斗长度及漏斗宽度。因此,需要操作者在术前运用CT 三维重建软件进行测量。国内外部分学者发现,IPA 对软镜的结石清除率有着显著影响,当IPA 大于30°时,软镜钬激光碎石术结石清除率为92.50%,而当IPA 小于或者等于30°时,结石清除率将下降为38.50%[10-12]。虽然,传统的PCNL 在总结石清除率方面有一定的优势,且相对经济、实惠,并对设备、耗材要求较低,可在广大基层单位开展,但是,由于穿刺进针和扩张过程的非直视化,使手术难度加大,学习曲线相对较长,且难以避免术后大出血的风险[13],因而,令一些术者望而却步。因此,国内外相关指南并未将PCNL作为<2 cm 的肾结石首选方法。尤其在处理某些特殊类型的肾结石,如肾盏憩室合并结石、马蹄肾合并结石等,选择ESWL、RIRS 或传统PCNL 等方案,都比较棘手。因此,为提高穿刺成功率,达到安全、高效、快速的目的,并降低出血、感染等严重并发症,国内外许多学者已经尝试应用更小的经皮肾操作通道处理小于2 cm 肾结石,如超细经皮肾镜取石术(ultrafine percutaneous nephrolithotomy,UMP) 、超微经皮肾镜取石术(ultramicro percutaneous nephrolithotomy,SMP)均获得满意疗效[14]。鉴于以上观点,笔者为提高治疗肾下盏结石的疗效,减少出血、感染等并发症,达到快速康复的目的,采用了分腿俯卧位可视化穿刺超微通道经皮肾镜治疗肾下盏结石,取得了比较满意的效果。
本研究中笔者的改良方法主要体现在:①在分腿俯卧位下采用可视化穿刺联合超微通道经皮肾镜治疗肾下盏结石,此技术不仅达到了精准穿刺,而且取得了高效、快速碎石取石的效果。在ALOKA 泌尿专用穿刺探头B-514 超声引导下,用F4.8 可视穿刺设备经皮肤对准目标肾盏穿刺,遵循“高点、短距、穹窿、钝角”的原则,采用“皮肤点-脂肪囊-目标盏-结石”轴线穿刺,可保证最短路径。②成像显示系统可直接观察到穿刺路径,可有效地避开可能导致出血的危险区域,并可在直视下进入肾盂输尿管出口,然后可将导丝准确置入输尿管上段,进一步确保扩张的精准性,降低了穿刺误伤及术中出血的风险,减少了通道丢失的概率。③尤其在面对无积水肾结石时,可降低反复穿刺的频率,从而降低了出血、感染、通道丢失等的风险。穿刺成功后通过微型肾镜置入200 μm 钬激光光纤行粉末化碎石。国内外也有学者曾运用可视穿刺实施PCNL[15],也取得满意效果,但是仅限于碎石,不能够清石,且肾盂内压力偏高,增加了感染的风险。前期研究为本课题奠定了基础,本研究为提高结石清除率,降低肾盂内压力,减少术后感染的发生率,与国外学者单纯使用可视化穿刺相比,创新性采用可视化穿刺联合超微通道(F12)碎石清石,由于成功建立F12 的经皮肾工作通道,配合灌注泵,结合可视肾镜,F8 镜体与F12 Peel-away 鞘之间较大优势的镜鞘比,既能冲洗通畅,又能满足视野清晰,利用高功率钬激光碎块化碎石,可缩短明显手术时间,一期结石清除率也将明显提高。本研究显示,改良法可视化穿刺组手术时间为(36.47±8.43)min,明显短于输尿管软镜组,一期结石清除率为95.2%,明显高于输尿管软镜组,与国内学者的相关研究结论相符[7]。以往的微通道及标准通道PCNL 的穿刺存在一定的盲目性及不可视性,仅仅是在B 超或X 线引导下进行,对于无积水肾及解剖异常肾脏(如肾盏憩室合并结石、马蹄肾合并结石等)而言,存在一定的盲区,无法准确判断是否穿透血管或者周围盲区隐匿的组织,可能造成不良后果。且穿刺进入集合系统后,摆放导丝也存在一定的不可视性,从而使扩张时常由于导丝位置不佳,导致通道丢失。尤其对于一些无积水的肾下盏结石,空间受限,肾下盏活动度相对较大,导丝难以放到理想位置,扩张时肾脏容易移位,导丝弹出,造成通道丢失,增加手术失败率。因此,传统的PCNL对术者的穿刺及扩张手法要求较高。国内也有学者认为可视穿刺在处理肾盏憩室合并结石、马蹄肾合并结石时更具独特优势[16]。而且传统的PCNL 通道大,创伤相对较大,术后疼痛及卧床时间长,将直接影响患者术后康复时间及出院时间。本研究运用可视穿刺结合微通道PCNL,患者术后疼痛轻,结合快速康复理念,可以达到与软镜碎石一样的体验,并不影响住院时间。国内也有些单位已经开展了日间PCNL术,结果证明是安全有效的[17]。因此,唯有达到精准化、可视化、微创化,才能提高手术安全高效性。本研究利用可视化穿刺的优势,结合F12 经皮肾镜工作通道,既能满足精准可视穿刺、安全扩张,降低肾盂内压力,又能高效、安全地碎石清石。
俯卧位作为PCNL 的传统经典体位,至今仍被泌尿外科医师广泛应用。随着医疗技术的创新,越来越多的术者对PCNL 的体位进行了一些改良,包括仰卧位、侧卧位、斜仰卧位等。最近几年,部分学者创新地提出分腿俯卧位PCNL,可达到“一个体位、两种入路、多种术式、上下联动、软硬兼施”的目的,具有缩短手术时间、减少人力物力、提高碎石效率等优势[18-19]。本研究结果也再次验证其优越性。笔者经验认为,以往传统俯卧位在实施PCNL 时可能需要花费较多的准备时间,需要较多的助手参与,并且在管道管理方面也较为繁锁。患者首先要在截石位下逆行置入输尿管导管,再改变为俯卧位,耗费了消毒、铺巾过程中的物资及人力,在翻身改变体位时,需要医护人员的配合,尤其需要加强气道的管理,可能会引起血流动力学的改变,可能造成颈椎及颈部肌肉的医源性损伤,增加了护理及麻醉管理的工作量及风险,手术时间也将延长。其次,在俯卧位PCNL 碎石过程中,结石碎片可能因为灌洗压力冲入输尿管中下段,从PCNL 通道无法取到结石,导致需要再次更换体位清除碎石。最后,在顺行置入双J 管困难时,需行改截石位输尿管镜逆行置双J 管,俗称“煎鱼”,对术者的体力及耐心也是一种考验。因此,反复变换体位对于患者的管道管理、医护的心理及体力均是一种考验。
分腿俯卧位则具有以下优势:可在不更换体位的情况下,采用上下联合操作方式,借助输尿管镜辅助取石,且能在一个体位下采用多种手术方式处理双侧结石,如软硬结合等,能缩短手术时间,减少肾盂内压力,降低手术费用,提高清除结石率[20]。本研究结果显示,分腿俯卧位下能成功完成穿刺、扩张、碎石、清石等多步操作,且在手术时间及结石一期清除率方面均有一定优势,并没有增加手术并发症。也有国内学者研究发现,分腿俯卧位PCNL 既能保持传统俯卧位的优点,又能弥补其不足,力求达到缩短手术时间,且并不增加手术并发症[21]。笔者在实施分腿俯卧位PCNL 时体会到,在逆行输尿管插管建立人工肾积水等操作时与截石位有所不同,需要一定的学习曲线,改变以往的操作习惯。因为男性尿道解剖的特点,与俯卧位相比,刚好为反向操作,需要将会阴部尽可能超出背板下缘,尽量升高手术床,调整手术床为头低臀高位,必要时可插入小儿尿管引导进镜,大致为“先朝天,后着地”的操作路径,以避免误伤。其次,输尿管开口位于顶部,建议从膀胱颈口12 点处开始,顺着膀胱黏膜,找到膀胱三角,沿输尿管间嵴向两侧摆动镜体,即可找到输尿管开口。总之,分腿俯卧位可达到“一个体位、两种入路、多种术式、上下联动、软镜兼施”的目的,具有良好的临床应用前景。
综上所述,分腿俯卧位下联合可视化穿刺超微通道经皮肾镜治疗肾下盏结石,可提高结石清除率,缩短手术时间,且不增加手术并发症的发生率,能达到安全、高效、快速的目的,值得推广。但是,本研究为回顾性研究,样本也相对较小,且仅与输尿管软镜对照研究,还需与传统俯卧位PCNL、斜仰卧位PCNL、双镜联合等多种术式比较,其远期疗效尚需大样本、多中心的前瞻性随机对照研究结果进一步验证。