早期营养风险预警系统改善鼻咽癌放疗患者营养状况效果研究
2021-11-30王乙舒马学磊陈华英李俊英
王乙舒,马学磊,陈华英,李俊英
(四川大学华西护理学院/四川大学华西医院头颈肿瘤科,四川 成都 610041)
恶性肿瘤是营养不良的高发疾病。40%~80%恶性肿瘤患者存在营养不良问题[1],肿瘤相关性营养不良是20%~40%癌症患者死亡的直接原因[2]。鼻咽癌在我国南方,尤其是广东地区发病率较高,2018年WHO数据显示,全球新诊断鼻咽癌病例129 079例[3]。放化疗可对味蕾和唾液腺组织造成损伤,使患者出现口干、味觉改变并加重口腔黏膜炎,导致食欲明显降低、营养摄入减少,出现不同程度的体重降低[4-5],引发一系列营养问题。肿瘤患者营养状况的降低直接导致生存率较差、治疗完成率降低,甚至增加中长期病死率[6]。鼻咽癌放疗患者的营养健康成为了一个不容忽视的问题,因此正确合理地对患者进行营养筛查与评估,及时给予合理的干预是十分必要的。随着研究的不断深入,肿瘤患者的生命质量问题被越来越多的文献报道,成为了医学界关注的热点之一。鼻咽癌患者的营养状况直接影响着其生命质量,早期营养筛查及干预对鼻咽癌患者的营养改善具有十分重要的意义,本研究旨在探讨早期营养风险预警系统对营养高危放疗期间鼻咽癌患者营养状况及生命质量的作用,为鼻咽癌放疗患者的营养干预提供研究价值。
1 资料与方法
1.1一般资料 随机筛选2017年12月—2019年5月四川大学华西医院头颈肿瘤科收治的营养风险筛查量表(nutrition risk screening,NRS2002)评分≥3分的放疗期间鼻咽癌患者106例。纳入标准:①年龄≥18岁;②诊断为鼻咽癌;③意识清楚,能准确回答问题;④病情较稳定,能准确测量身高及体重;⑤NRS2002评分≥3分;⑥患者接受28次放疗。排除标准:①近日急性感染,存在脑、心、肾严重功能疾病;②因重症疾病、合并大量胸腹腔积液不能测量身高及体重;③拒绝参与本研究。
随机分为对照组和观察组,每组53例。对照组男性28例,女性25例,年龄21~65岁,平均(46.15±14.72)岁,体重指数(body mass index,BMI) 20.53±2.82,主观整体营养状况量表(scored patient-generated subjective global assessment,PG-SGA)评分(6.17±1.72)分。观察组男性24例,女性29例,年龄25~67岁,平均(45.77±17.29)岁, BMI 20.22±1.83,PS-SGA评分(5.83±2.14)分。2组性别、年龄、BMI、PG-SGA评分差异无统计学意义(P>0.05),具有可比性。
本研究经医院医学伦理委员会批准通过。
1.2研究方法
1.2.1建立早期营养风险预警系统 医院护理部联合信息中心团队,在His临床工作系统中,嵌入营养筛查-评估-追踪管理板块,形成早期营养风险预警系统,护理人员通过预警系统实现患者营养筛查、营养评估、多学科综合治疗(multi-disciplinary team,MDT)营养干预、能量和营养供给追踪、动态营养质控,在鼻咽癌患者整个放疗期间,通过预警系统实现全程化MDT营养管理模式(图1)。
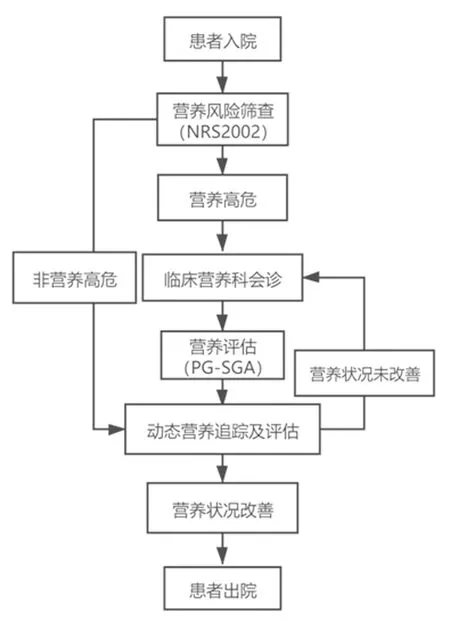
图1 早期营养风险预警流程图
1.2.2成立营养风险管理团队 建立由3名护士长、1名取得公共营养师证的护理人员、2名肿瘤护理人员、2名肿瘤临床医师、1名临床营养师组成的营养管理团队,护士长对实施过程进行质量控制和实时督察,护理人员实施营养筛查、档案建立、BMI测量和血液采集、营养干预、能量和营养供给追踪、智能化院后营养管理和数据搜集,临床医师负责联络临床营养科医师、营养效果追踪、智能化院后营养管理,临床营养师负责营养会诊和下营养医嘱、营养评估。
1.2.3早期营养风险预警系统功能分区
1.2.3.1营养风险筛查 根据美国肠外营养学会肠内营养临床指南(2011年),住院患者应首先接受营养检查风险筛选。患者入院后,护理人员采用风险预警系统上的NRS2002营养风险筛查量表对患者进行营养风险筛查,测量患者的BMI、询问近3个月体重降低情况和进食情况,录入数据后系统自动计算得分,NRS2002评分≥3分的患者则定义为营养高危患者。
1.2.3.2预警提示 对于NRS2002评分≥3分的营养高危患者,系统会自动进行标注,并通过不断闪烁的方式进行提醒,护理人员的手持PDA及医师的His系统上会同步收到提示,明确营养高危患者。
1.2.3.3营养会诊 临床医师通过系统点击进入营养高危患者会诊界面,发送消息通知临床营养师,临床营养师通过系统同步接收临床医师发送的会诊邀请,启动MDT团队干预行动。
1.2.3.4营养状况评估 肿瘤患者放疗前应进行营养风险筛查量表筛查,筛查显示有营养风险时可直接制定营养支持计划,必要时采用PG-SGA进行营养状况评定[7-8]。患者入院后24 h内,临床医师通过系统对患者采用PG-SGA进行营养状况评估,PG-SGA整体评估分级,A级表示营养良好(0~3分),B级表示中度或可疑营养不良(4~8分),C级代表严重营养不良(>8分)[9],按照评分分为无营养不良、可疑营养不良、中度营养不良和重度营养不良。护理人员准确测量并通过系统记录患者的BMI,采集患者血液,系统自动记录患者的血常规和血生化数据。
1.2.3.5BMI和血液营养指标追踪 入院当天,护理人员测量患者的身高和体重,通过预警系统录入身高和体重数据,预警系统自动计算BMI并保存电子数据。患者入院后第2天早上,护理人员抽血检查血常规、血生化,通过预警系统获取血液学营养相关数据,包括白蛋白、血红蛋白、白细胞,可随时进入预警系统点击查看患者相关数据的纵向趋势。预警系统的智能化后台数据功能,能实时、动态追踪和保存数据,方便医护人员查看患者的数据记录。
1.2.3.6能量和营养供给追踪 通过系统自动统计患者在住院期间肠内、肠外营养数据,包括能量、非蛋白能量、蛋白质、脂肪、碳水化合物、微量元素、液体量,并生成能量营养素清单。张娜等[10]在鼻咽癌同步放化疗患者的营养管理中提倡患者记录饮食日记的形式来实现护理人员对患者营养和能量的动态化追踪和评估,但此方法容易产生患者漏记、错记的现象,不利于数据的真实呈现。本研究中预警系统智能化能量和营养供给追踪模式,实现了每日能量和营养供给状况的电子化呈现,能够让临床工作者及时、动态查看患者每日的能量和营养供给状况,改变了每日能量和营养情况靠人工算、口头询问的方式,避免了人为因素造成的漏记、错记、效率低等弊端,更加高效快捷。护理人员每日跟进患者能量和营养实际供给情况,对医生和临床营养师进行反馈,及时调整能量和营养供给,保证患者的能量均衡,更好地适应机体需求。
1.2.4动态营养状况监控 营养高危患者每周至少复评一次NRS2002量表,病情和治疗有变化时随时复评。系统自动识别从评估之日算起预计7 d后需要复评的患者并自动分类到提醒栏,提前3 d提醒护理人员复评。护士长通过系统每日查看,提醒护理人员及时评估,并每周测量1次BMI,对于NRS2002评分增高的患者,则再次通过系统启用营养干预。
1.2.5营养质控 实现由科室护士长进行一级质控,取得公共营养师资格证的护士进行二级质控,临床肿瘤护士进行三级质控的管理,预警系统的智能化提醒,可以提高营养评估率及动态评估率,督促护士动态观察和跟进患者的营养状况,保证后续的进一步营养支持治疗,形成患者放疗期间全程化的营养管理,改变既往的事后干预模式,更大程度提升营养干预质量。管理小组每季度召开一次讨论会,对在营养风险预警系统中遇到的问题,通过PDCA模式进行讨论和整改,保障预警系统在团队中的知晓率和使用覆盖率达100%,形成高效、高质的团队管理模式。
1.3观察指标 比较2组体重降低率、PG-SGA评分、血液营养指标、生命质量评估。血液营养指标包括白蛋白、血红蛋白、白细胞。生命质量采用生命质量测定量表(functional assessment of cancer therapy-G,FACT-G)评估,包括生理状况、社会/家庭状况、情感状况、功能状况4个维度。
1.4统计学方法 应用SPSS 22.0统计软件分析数据。计量资料比较采用独立样本的t检验和配对t检验,计数资料比较采用χ2检验,等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结 果
2.1体重降低率 放疗后,对照组体重降低>5% 32例(60.4%),观察组体重降低>5% 21例(39.6%),观察组体重降低>5%的患者例数少于对照组,差异有统计学意义(χ2=4.566,P=0.032)。对照组体重降低>10% 5例(9.4%),观察组体重降低>10% 2例(3.8%)。观察组体重降低>5%及>10%的患者例数均少于对照组,差异有统计学意义(χ2=1.376,P=0.240)。
2.2PG-SGA评分 放疗后,对照组PG-SGA评分为0~3分 1例(1.9%),评分4~8分 23例(43.4%),评分>8分29例(54.7%)。观察组PG-SGA评分为0~3分为2例(3.8%),评分4~8分39例(73.6%),评分>8分12例(22.6%)。观察组PG-SGA评分优于对照组,差异有统计学意义(Z=3.326,P=0.001)。
2.3血液营养指标 放疗前,2组白蛋白、血红蛋白、白细胞水平差异无统计学意义(P>0.05),放疗后,2组白蛋白、血红蛋白、白细胞水平低于放疗前,观察组白蛋白、血红蛋白、白细胞水平高于对照组,差异有统计学意义(P<0.05)。见表1。
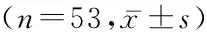
表1 2组放疗前后血液营养指标比较
2.4生命质量评估 放疗后,观察组生理状况、情感状况、功能状况得分均高于对照组,差异有统计学意义(P<0.05)。2组社会/家庭状况评分差异无统计学意义(P>0.05)。见表2。
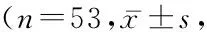
表2 2组放疗后FACT-G各维度评分比较 分)
3 讨 论
3.1早期风险预警系统改善放疗期间鼻咽癌患者的营养状况 放疗作为鼻咽癌患者的主要治疗手段,使得鼻咽癌患者的治愈率显著提高。但由于疾病本身以及放疗不良反应的作用,使得营养不良成为了鼻咽癌患者常见的临床并发症[11]。鼻咽癌患者因为恶性肿瘤的消耗,加上放化疗的治疗过程,往往较其他肿瘤疾病更容易出现营养不良。认识到营养不良风险的早期预警信号是十分重要的,医护人员需要根据患者病史、身体状况和实验室检查期间意识到营养不良的触发因素或警报,只有到那时,早期发现和适用的干预措施才能为预防提供正向作用。医疗工作越来越着眼于治未病,风险预警系统是实现预防的一个重要环节。所谓风险预警系统,是指根据研究对象的特点,通过收集相关的资料信息,监控危险因素的变动趋势,并评价各种风险状况偏离预警线的强弱程度,向决策者发出预警信号并提前采取预控对策的一种措施策略。通过评估和预警可以找出风险,实施及时的干预,预防或降低疾病或死亡的可能性[12]。营养不良作为鼻咽癌患者常见的并发症,主要表现为体重降低、机体能量代谢异常、贫血、免疫力降低[13]。由于恶性肿瘤自身代谢、分化与增生需要消耗机体的能量,多数患者在治疗前已发生营养不良[14]。体重降低是鼻咽癌放疗患者营养状况降低最显著、直观的特征,护理人员能通过BMI的计算简单、快速地捕获患者营养状况的变化。本研究结果显示,放疗后,观察组体重降低>5%及>10%的患者例数均少于对照组,说明早期营养风险预警系统的建立,能改善患者的体重降低情况,降低营养不良的发生风险。放疗后,观察组PG-SGA评分为B级和C级的患者例数均低于对照组,整体营养状况优于对照组,说明早期营养风险预警系统的建立,对于改善患者的营养不良状况具有积极作用。国内普遍认为,白蛋白、血红蛋白等血液学指标作为临床上评价患者营养状况的客观指标,可从不同方面反映患者的营养状况[15]。Ross等[16]认为,疾病和营养不良是相互关联的,血红蛋白、白蛋白和白细胞测量值可指示特定营养状况患者的营养储备。Brugler等[17]对住院患者实施营养筛查和检查实验室血液指标评估营养不良并发症,采用血清白蛋白、血红蛋白和白细胞计数进行数据分析,提示3种血液指标能为患者的营养不良并发症提供很好的预测性和精准度。鼻咽癌患者经历放化疗过程后,白蛋白、血红蛋白、白细胞会有不同程度地降低。本研究结果显示,放疗前,2组白蛋白、血红蛋白、白细胞水平差异无统计学意义,放疗后,2组白蛋白、血红蛋白、白细胞水平均有所降低,干预组降低幅度小于对照组,故早期营养风险预警系统能减缓鼻咽癌患者白蛋白、血红蛋白、白细胞的降低。
3.2早期风险预警系统提高鼻咽癌放疗患者的生命质量 营养不良导致术后并发症和放、化疗不良反应发生率升高,对患者生活质量和治疗产生负面营养,极不利于预后[18]。随着传统的医学模式逐步向生物-心理-社会医学模式的转变,医护人员只关注患者治疗结局和治疗效果的观念得到了升华,对肿瘤患者营养支持和治疗实施效果的评估,不能仅限于躯体指标,心理状况、社会需求对肿瘤患者的生活质量也会造成不同程度的影响[19]。癌症患者生命质量测定量表(Functional Assessment of Cancer Therapy-G,FACT-G)是由美国西北大学转归研究与教育中心研制的癌症治疗功能评价系统,已在国内癌症患者中广泛展开,内部一致性信度的a值在0.71~0.83[20-21]。潘炎辉等[22]对肺癌患者采取营养风险预警管理发现,营养风险预警系统能改善患者白蛋白、总胆固醇、三酰甘油等营养学指标,改善患者躯体功能、角色功能、情感功能、认知功能、社会功能,提高肺癌患者生命质量。本研究结果显示,观察组患者生理状况、社会/家庭状况、情感状况、功能状况较对照组均有所改善,提示风险预警系统能够提高患者生命质量。早期营养风险预警系统的建立,能够强化护理人员对鼻咽癌放疗患者生命质量的关注度,形成鼻咽癌放疗患者营养状况科学化的干预意识,积极主动地参与到鼻咽癌患者的营养管理中,拓宽优质护理的内涵。
3.3早期风险预警系统提高营养筛查的效率 护理人员采用NRS2002对鼻咽癌放疗患者实施营养筛查,是实现早期营养高危鼻咽癌患者营养管理的第一步,通过数字化得分对鼻咽癌放疗患者进行风险分组,及早识别营养高危患者。临床工作中护理人员通过系统实现电子化NRS2002营养筛查,替代传统的手写方式,能够大大缩减筛查所需的时间,提高工作效率,体现了早期营养风险预警系统在初步筛查功能上的临床通用性、便捷性和针对性,帮助护理人员在患者入院时,第一时间筛查出已经存在营养不良或有营养不良风险的患者,实现对早期营养高危患者的快速筛查。
3.4早期风险预警系统突显MDT团队的价值 临床营养科医生营养专科知识强,与肿瘤科医务人员联合,能弥补单纯医疗治疗及护理的不足,有效改善患者的营养状况。以往的会诊模式是由主管医生电话联系其他科室进行会诊,存在耗时长、会诊不及时、会诊意见无法有效沟通等问题,本研究通过系统来实现智能化会诊,临床营养师收到会诊通知后来到病房进行会诊,保证会诊高效、优质。临床营养师对营养高危的患者,通过系统上的PG-SGA量表实施专业化评估,并下达营养医嘱,对患者的营养状况和支持治疗实现电子化反馈,方便医护人员随时查看,以跟进后续的营养支持。在会诊的过程中,营养师不止对患者进行全面评估、沟通和宣教,同时也会同医护人员进行必要的沟通,共同应对和处理患者的营养问题,及时调整营养干预方案,实施个性化营养支持。护理人员根据临床营养师的建议,不断补充和完善营养宣教内容,为患者提供更为专业化的指导。
综上所述,采用早期营养风险预警系统,依托传统的营养风险管理模式,并将营养风险早期筛查行为和智能化预警模式相互嵌合,建立新医疗时代下集人文护理、多学科综合治疗、智慧化管理为一体的新型营养风险预警管理,能显著改善鼻咽癌放疗患者营养状况,提高生命质量,在临床工作中值得关注。
