腹腔镜胆囊切除术治疗胆结石患者的效果观察
2021-11-26龚万强潘崇填张申朱建荒
龚万强,潘崇填,张申,朱建荒
(莆田爱丁堡友好医院普外科,福建 莆田 351100)
胆结石为临床常见胆道疾病之一,因人们工作、生活、饮食等方面习惯的改变,该疾病临床发病率有所上升。临床治疗胆结石多采取胆囊切除术,其中小切口胆囊切除术为临床常用手术方式,操作简便,疗效明确,但存在创伤大、康复时间长等不足。随着微创技术发展,腹腔镜胆囊切除术推广应用于临床,且因其微创、损伤小等优势被广泛接受[1-4]。本研究选取96 例胆结石患者作为研究对象,比较小切口胆囊切除术、腹腔镜胆囊切除术治疗胆结石患者的疗效及预后情况,进一步探究胆结石患者开展腹腔镜胆囊切除术的临床价值,现报道如下。
1 资料与方法
1.1 临床资料 选取2018年9月至2019年9月本院收治的胆结石患者96 例为研究对象,根据治疗方式不同分为参照组和研究组,每组48例。参照组男27例,女21例;年龄26~68 岁,平均(57.32±5.13)岁;病程1~6 年,平均(3.45±1.01)年;单发结石患者26 例,多发结石患者22 例;结石直径1~4 cm,平均(1.68±0.32)cm。研究组男28 例,女20 例;年龄27~69 岁,平均(57.41±5.15)岁;病程1~5 年,平均(3.42±1.03)年;单发结石患者27例,多发结石患者21例;结石直径1~4 cm,平均(1.53±0.29)cm。两组患者临床资料比较差异无统计学意义,具有可比性。
纳入标准:①经B 超、CT 检查确诊为胆结石;②患者知晓本研究内容并签署知情同意书;③本研究经医学伦理委员会审核批准。排除标准:①有腹部手术史;②存在免疫系统疾病;③合并精神障碍、认知障碍;④合并其他急腹症、恶性肿瘤、传染性疾病。
1.2 方法 参照组患者开展小切口胆囊切除术,行全麻处理后,开展常规消毒、铺巾、气管插管处理,调整患者体位为平卧位。于患者右侧肋缘下方按腹直肌走形做一4~8 cm切口,后逐层分离切口至腹腔,确定胆囊位置后,充分暴露胆囊三角,将胆囊动脉进行分离、结扎、悬提后分离胆囊管并作结扎悬提处理,但不切断。自患者胆囊底部位置行胆囊分离处理至胆囊管位置,操作同时密切关注患者胆囊动脉状况,将胆囊动脉联通胆囊管行切断处理。取出切除的胆囊,以电凝方式对创口进行止血、缝合,并于胆囊床位置放置无菌纱布条,若5 min 未出现胆汁或血迹,则逐层缝合手术切口。
研究组开展腹腔镜胆囊切除术治疗,全麻处理后行常规消毒、铺巾、气管插管处理,调整患者体位为头高脚低位,于患者机体脐下缘位置做一约1 cm弧形切口,建立CO2气腹,压力范围10~12 mmHg。于机体肋弓处下缘、肝圆韧带右侧作穿刺并置入腹腔镜,通过腹腔镜探查患者腹腔情况,着重检查机体胆囊部位组织粘连、胆囊三角部位解剖情况。于腹腔镜指引下对胆囊三角作解剖处理,分离胆囊组织并切除,取出切除组织后对手术部位行止血、缝合处理。手术操作过程中注意保护周围组织胆管,若出现胆囊张力过高则开展穿刺处理,抽取胆汁以达到降压的目的。
1.3 观察指标 ①比较两组患者手术指标,包括手术时间、术中出血量、切口长度。②比较两组患者术后康复指标,包括肛门排气时间、下床活动时间、住院时间、肠鸣音恢复时间。③术前、术后第3 天,取患者3 mL 空腹静脉血,以放射免疫法监测两组患者血清炎性因子指标水平,包括肿瘤坏死因子-α(TNF-α)、白介素-6(IL-6)、白介素10(IL-10)。④观察比较两组患者并发症情况,包括出血、胆瘘、感染、胆管受损。
1.4 统计学方法 采取SPSS 21.0 统计学软件进行数据处理,计数资料以[n(%)]表示,采用χ2检验,计量资料以“±s”表示,采用t检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 两组手术指标比较 研究组患者手术时间、切口长度短于参照组,术中出血量少于参照组(P<0.05),见表1。
表1 两组患者手术指标比较(±s)Table 1 Comparison of surgical indicators between two groups(±s)

表1 两组患者手术指标比较(±s)Table 1 Comparison of surgical indicators between two groups(±s)
切口长度(cm)5.87±1.11 3.65±0.52 12.547 8 0.000 1组别参照组(n=48)研究组(n=48)t值P值手术时间(min)96.75±11.35 65.73±7.82 15.592 4 0.000 1术中出血量(mL)65.78±11.65 43.12±8.75 10.775 1 0.000 1
2.2 两组术后康复指标比较 研究组患者术后肛门排气、肠鸣音恢复、下床活动及住院时间均短于参照组(P<0.05),见表2。
表2 两组患者术后康复指标比较(±s)Table 2 Comparison of postoperative rehabilitation indicators between the two groups(±s)
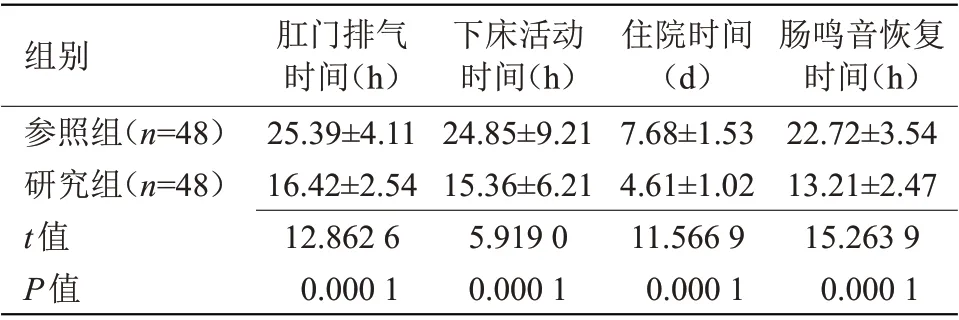
表2 两组患者术后康复指标比较(±s)Table 2 Comparison of postoperative rehabilitation indicators between the two groups(±s)
肠鸣音恢复时间(h)22.72±3.54 13.21±2.47 15.263 9 0.000 1组别参照组(n=48)研究组(n=48)t值P值肛门排气时间(h)25.39±4.11 16.42±2.54 12.862 6 0.000 1下床活动时间(h)24.85±9.21 15.36±6.21 5.919 0 0.000 1住院时间(d)7.68±1.53 4.61±1.02 11.566 9 0.000 1
2.3 两组手术前后血清炎性因子指标比较 术后,研究组TNF-α、IL-6、IL-10水平均低于参照组(P<0.05),见表3。
表3 两组患者手术前后血清炎性因子指标比较(±s,mmol/L)Table 3 Comparison of serum inflammatory factors before and after operation between the two groups(±s,mmol/L)

表3 两组患者手术前后血清炎性因子指标比较(±s,mmol/L)Table 3 Comparison of serum inflammatory factors before and after operation between the two groups(±s,mmol/L)
注:TNF-α,肿瘤坏死因子-α;IL-6,白介素6;IL-10,白介素10。与本组术前间比较,aP<0.05;与参照组比较,bP<0.05
IL-10 51.33±5.79 94.53±8.54a 51.27±5.46 75.32±6.71ab组别参照组(n=48)研究组(n=48)时间术前术后术前术后TNF-α 27.42±3.06 66.53±7.33a 27.45±3.09 50.12±5.61ab IL-6 20.15±2.87 58.95±6.07a 20.54±2.65 38.46±4.21ab
2.4 两组并发症情况比较 研究组患者并发症总发生率低于参照组(P<0.05),见表4。

表4 两组患者并发症情况比较[n(%)]Table 4 Comparison of complications between the two groups[n(%)]
3 讨论
胆结石即机体胆囊、胆管内结石形成,主要临床表现为右上腹隐痛、胆道感染、胆绞痛等。近年来,随着人们生活习惯、饮食习惯的变化,胆结石发生率有上升趋势。临床治疗胆结石多采取胆囊切除术,可达到有效的治疗效果[5-8]。随临床医学技术发展,人们对于手术治疗要求不断提高。
小切口胆囊切除术作为临床救治胆结石的常用手术方式,操作简便,且对手术技术要求不高,治疗效果明确,但该术式存在手术切口大、术后感染风险高、康复时间长等不足。随着微创理念推进、微创技术发展,腹腔镜胆囊切除术被临床广泛推广应用,且因其微创、术后康复快等优势被患者广泛接受[9]。相比于小切口胆囊切除术,腹腔镜胆囊切除术在腹腔镜探查基础上开展手术治疗,手术视野更开阔,手术过程中胆囊三角内部结构更为清晰,能有效避免对周围组织损伤,并提高切除术的精准度。另一方面,腹腔镜胆囊切除术所需切口较小,手术过程中出血量更少,对于患者损伤较小,患者术后康复效果更佳[10-11]。本研究结果显示,手术时间、切口长度短于参照组,术中出血量少于参照组,研究组患者术后肛门排气、肠鸣音恢复、下床活动及住院时间均短于参照组,术后,研究组TNF-α、IL-6、IL-10水平均低于参照组,研究组患者并发症总发生率低于参照组(P<0.05)。饶雪钊等[12]研究表明,相较于小切口胆囊切除术,对胆结石患者开展腹腔镜胆囊切除术损伤小,安全性高,与本研究结论相符,有可参考性。
综上所述,与小切口胆囊切除术比较,采取腹腔镜胆囊切除术治疗胆结石患者,明显改善患者手术情况、术后康复情况、术后并发症及炎性因子水平,值得临床推广应用。
