依从程度影响救治效果
——多发伤1例救治思考
2021-11-23陈益民胡培阳
陈益民,胡培阳
天台县人民医院,浙江 天台 317200
严重骨盆骨折致伤机制复杂,常合并颅脑、胸部、腹部创伤,但骨盆骨折合并髂股动脉损伤导致下肢急性缺血临床上比较少见,一旦发生常导致肢体坏死从而截肢。而此类患者往往病情危重,采用外科手术治疗创伤大、手术时间长,患者常不能耐受。近年来,支架血管腔内置入术在临床中的应用越来越广泛,该治疗方式具有安全、快捷和微创等特点,能快速恢复肢体的血液灌注[1]。但目前大家对血管重建后引起的再灌注损伤认识不足,以至于对此类问题的处理常不够及时和准确,从而造成严重后果。本例因患者及家属依从性差,下肢血运再通后不能及时处理,最后导致截肢。
临床资料
1一般资料患者女性,60岁,因“道路交通事故致全身多处疼痛1h”入院。患者入院前1h骑电瓶车时与大货车发生交通事故,当即感头部、腹部、臀部疼痛明显,伴双侧髋关节活动受限。患者既往有“高血压”病史2年,平时血压控制佳。
查体:体温36.1℃,心率112次/min,呼吸21次/min,血压89/53mmHg,氧饱和度99%,神志清,精神差,头面部见多处皮肤擦伤;颈部颈托固定在位,气管居中,两肺呼吸音清,未闻及干湿啰音;胸廓挤压征(-);腹部稍膨隆,右下腹见约10cm×15cm皮肤淤青,全腹轻压痛,轻度反跳痛,以脐周最明显,腹腔穿刺见不凝固全血;骨盆挤压分离试验(+),双侧髋关节活动受限,双侧膝关节活动正常,趾端血循感觉好。
辅助检查。床边B超:肝周见液性暗区12mm,脾周见液性暗区12mm,肝、脾包膜光整。双侧胸腔、心包未见明显积液。头颅CT:创伤性蛛网膜下腔出血。颈椎及胸部CT:未见创伤征象。腹部CT:肝脾挫裂伤待排,肠系膜血管可疑损伤,胆囊结石,L2~3左侧横突骨折(图1)。骨盆CT:盆腔右侧血肿。右侧耻骨上下支骨折,左侧髋臼骨折(图2)。入院急诊血常规:红细胞压积39.9%,白细胞9.9×109/L,血红蛋白123g/L,血小板 296.9×109/L。血气分析:pH 7.34,剩余碱 -9.9mmol/L,氧分压113mmHg,乳酸3.7mmol/L。凝血功能:D二聚体18.60mg/L,凝血酶原时间10.9s,国际标准化比值0.99,部分凝血酶原时间23.1s,纤维蛋白原268mg/dL。

图1 腹部CT。 a.肝周积液;b.肠系膜血管可疑损伤

图2 骨盆CT。a.右侧盆腔血肿;b.右侧骶髂关节损伤
诊断:(1)多发伤。① 颅脑损伤:创伤性蛛网膜下腔出血[简明损伤分级(AIS)2];② 胸部创伤:两肺挫伤;③腹部创伤:多处小肠系膜撕裂伴小肠坏死(AIS 4),L2~3腰椎骨折(左侧横突)(AIS 2), 腹腔内出血;腹膜后血肿;④四肢骨盆损伤(AIS 4):左侧髋臼骨折,右侧耻骨骨折(上下支),创伤性耻骨联合破裂,右侧骶髂关节分离, 右侧急性下肢缺血,髂血管损伤(右髂动脉闭塞伴血栓形成、左髂总动脉狭窄), 右下肢创伤性骨筋膜室综合征,右下肢肌肉缺血性坏死(伴感染), 右下肢坏疽;⑤体表损伤: 面部挫伤(上唇)(AIS 1),头皮血肿。(2)创伤并发症:失血性休克、贫血、低蛋白血症、两侧创伤性胸腔积液、创伤后硬脑膜下积液、低钾血症、肠瘘(小肠)、泌尿道感染、右下肢残端及右大腿切口术后感染。(3)慢性病: 胆囊结石、高血压病。 损伤严重度评分(ISS):22+42+42=36分。
2治疗与结果入院后急诊予以吸氧、心电监护,开放右锁骨下深静脉及外周两路静脉通路,应用氨甲环酸止血、快速补液抗休克(温林格液)、备血(红细胞悬液4U、新鲜冰冻血浆800mL),并予以留置导尿管及胃肠减压管,骨盆兜固定骨盆,并予加盖被褥、加温毯保温等对症治疗。
患者腹腔穿刺见血性液体,考虑存在腹腔内脏损伤,入院后50min送入手术室准备手术,手术时间共2h10min。术中见腹腔内积血约1 000mL,小肠系膜多处破裂、挫伤,伴活动性出血,距回盲部50cm近端可见长约90cm小肠系膜出血,局部小肠颜色发暗,无血供,肝脾、胃、胰腺和十二指肠未见明显损伤,结直肠及其系膜未见明显损伤(图3)。给予小肠部分切除术,术后盆腔留置引流管1根经右侧腹壁戳孔引出。术中最低血压78/51mmHg,输注红细胞悬液2U。术后转创伤ICU继续复苏。

图3 术中距回盲部50cm近端可见长约90cm小肠系膜破裂出血,局部小肠颜色发暗、无血供
入院第3天05:26患者出现右下肢皮温低,膝关节主动活动稍受限,被动活动正常,右侧大腿感觉存在,右小腿后方感觉迟钝,足跖屈畸形,足背动脉可触及。考虑右小腿腓肠肌及胫后肌痉挛。予热敷、葡萄糖酸钙静滴、甲钴胺营养神经及被动活动踝关节等处理后患者右下肢痉挛减轻。10:46查双下肢CT血管造影(CTA)示:右侧髂动脉起始段闭塞,右侧股动脉、腘动脉、胫腓动脉部分狭窄(中重度);左侧髂动脉起始段狭窄约50%(图4)。14:53考虑患者右侧髂动脉起始段闭塞,夹层不能排除,下肢存在坏死可能,病情及相关风险告知患者家属,建议急诊介入手术。家属表示拒绝手术治疗,要求非手术治疗,故予低分子肝素针5 000U皮下注射q12h抗凝治疗。17:03 再次谈话,建议行动脉造影及支架置入术,家属商量后决定手术治疗,完善准备后送导管室行“腹主动脉、髂动脉、股动脉造影术+髂动脉球囊扩张术+髂动脉支架置入术+右股动脉切开取栓术”,手术时间共2h15min(19:25~21:40)。术中见右髂总动脉起始处血管损伤闭塞伴血栓形成,远端血管不显影,左髂总动脉起始段中重度狭窄,远端血管显影可。取VIABAHN 8mm×100mm覆膜支架于右髂总动脉释放,取巴德8mm×80mm裸支架于右髂外动脉释放,取巴德 8mm×60mm裸支架于左髂总动脉释放(图5)。术中输红细胞悬液2U。
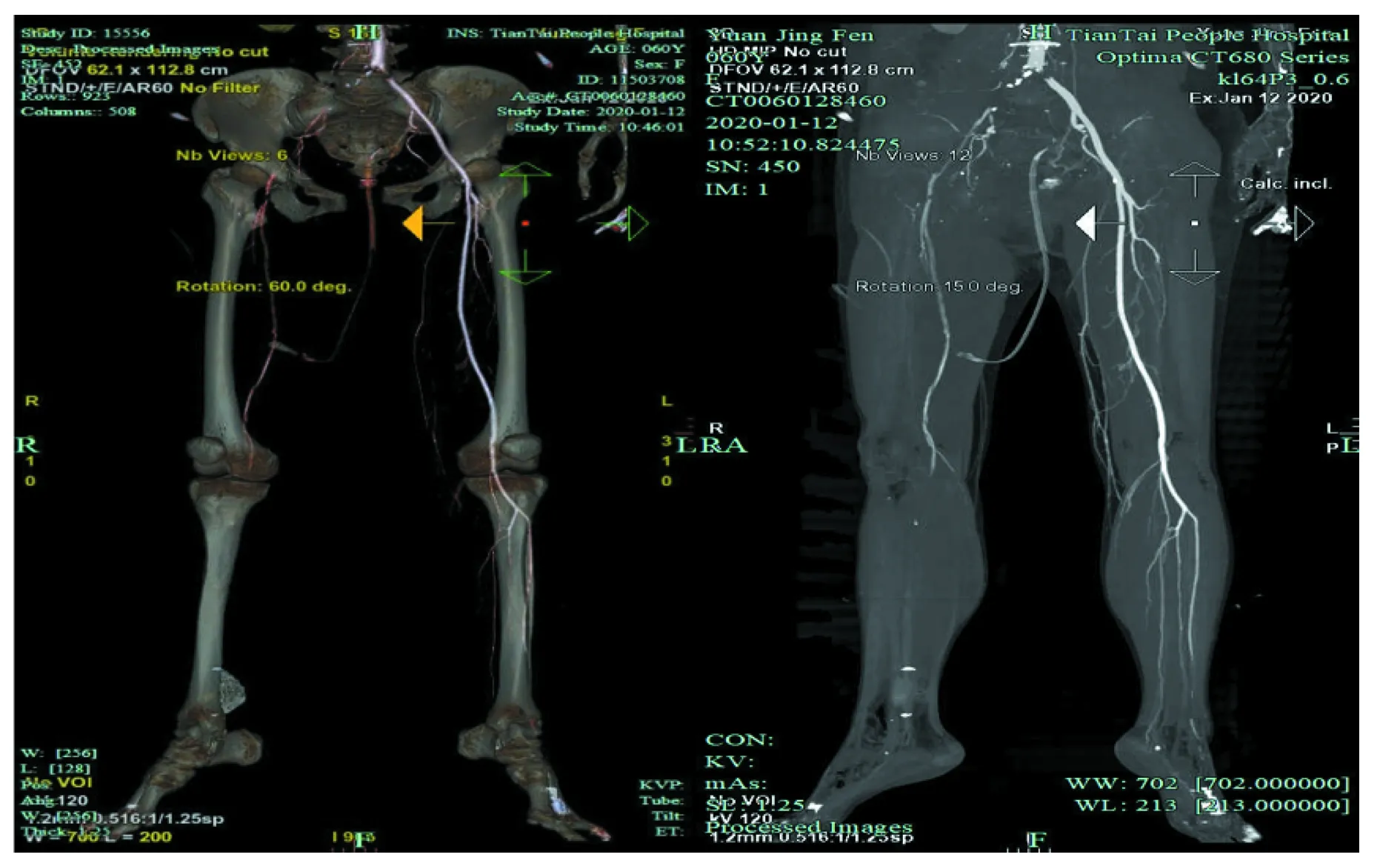
图4 右侧髂动脉起始段闭塞,右侧股动脉、腘动脉、胫腓动脉部分狭窄(中重度);左侧髂动脉起始段狭窄约50%

图5 a.术前造影见右髂总动脉起始处血管损伤闭塞伴血栓形成,远端血管不显影,左髂总动脉起始段中重度狭窄,远端血管显影可;b.术后造影见右髂股动脉显影佳、左髂动脉狭窄段消失
入院第4天患者诉右下肢疼痛明显,查体见右下肢皮温较左侧无明显异常,右侧足部皮肤花斑样,右侧足背动脉搏动弱,右下肢肿胀明显,右下肢大腿围38cm,活动差,左下肢大腿围35cm,活动可。急查四肢血管B超:右侧腘动脉管腔内透声欠佳,双下肢深静脉显示段未见血栓。考虑右下肢骨筋膜室综合征,拟急诊行右下肢切开减压术,病情详细告知患者家属,患者家属再次坚决拒绝切开手术,要求非手术治疗。当天21:02患者右下肢皮温高,张力进行性增高,小腿及足背出现多个透明1cm×1cm大小水疱,再次告知家属行右下肢切开减压,患者家属仍拒绝切开。
入院第5天,患者右侧大腿肿胀,右侧足部皮肤花斑样,右侧小腿及足部可见大小不一的水疱,右侧足背动脉搏动未触及,右下肢活动欠佳;左侧肢体活动可。考虑骨筋膜室综合征进一步加重,再次告知家属患者右下肢坏死可能,需切开减压,最终患者家属同意行右下肢切开减压。予床边行右侧大腿、小腿骨筋膜切开减压术。
入院第6天,患者生命体征稳定,转回普通病房继续治疗,继续予以右下肢切口换药处理。
入院第9天拔除腹腔引流管后患者突发剧烈腹痛,腹壁引流管戳孔处可见黄色渗液,考虑小肠漏。且患者右下肢敷料渗出明显,右下肢皮肤切开处可见肌肉已失活,分离肌肉可见褐色坏死积液流出,踝关节以远局部坏死。有截肢指征,拟行截肢。故急诊行“小肠部分切除术+小肠造瘘术+右膝下截肢术”。手术时间共3h20min。术中见腹内少量肠内容物,原回肠挫伤处有一裂孔,直径约1.0cm,切除此穿孔回肠(约10cm),远端闭合器闭合,近端空肠于左侧腹壁造瘘(图6)。术中输红细胞悬液4U。术后转入创伤ICU监护治疗。此后因右下肢残端局部组织坏死伴感染,分别多次行“右下肢残端清创+修整术”。
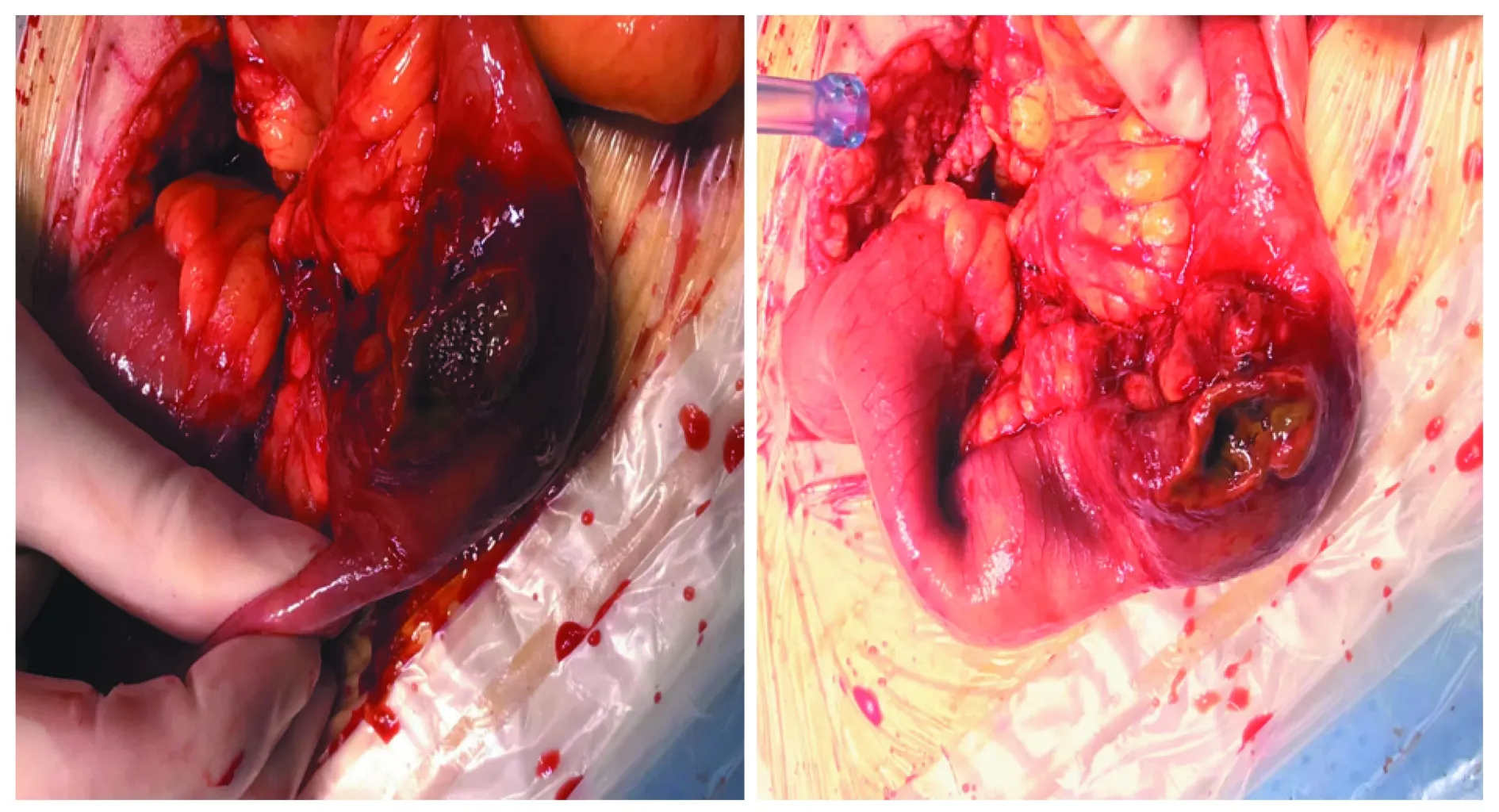
图6 术中见原回肠挫伤处有一裂孔,直径约1.0cm
入院第20天复查骨盆CT:两侧耻骨上下支骨折,右侧骶髂关节半脱位,耻骨联合分离(图7)。行“骨盆外固定支架固定术”(图8)(入院后多次建议行骨盆外固定支架固定,患者家属因经济问题一直拒绝)。
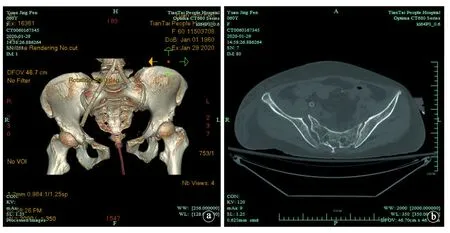
图7 骨盆CT。a.耻骨联合分离;b.右侧骶髂关节半脱位

图8 骨盆外固定支架固定术后复查骨盆CT。a.耻骨联合复位良好;b.右侧骶髂关节复位良好
入院第57天,患者右下肢残端切口基本修复,开始床上右下肢功能锻炼。入院后第91天患者出院回家休养(图9)。出院后3个月患者回我院行“空肠造口回纳术”。

图9 出院时情况
本例严重创伤病例ISS 36分,病情危重,虽然整个救治过程比较曲折、漫长,最后患者行右膝下截肢,但纵观整个救治过程,救治还是成功的,值得借鉴。
骨盆骨折合并腹部创伤常伴血流动力学不稳定。本例腹部CT提示肝脾挫裂伤待排、肠系膜血管可疑损伤、腹腔大量积液。骨盆CT提示盆腔右侧血肿、右侧耻骨上下支骨折、左侧髋臼骨折。腹腔穿刺见不凝固全血,首先考虑休克的主要原因为腹腔内出血,入院后50min即急诊行腹腔手术探查治疗,术中发现肠系膜多处撕裂伴肠管坏死,腹腔内积血1 000mL,行肠部分切除术。患者术后至创伤ICU经液体复苏后生命体征稳定。如腹腔手术探查治疗后发现患者生命体征仍不稳定,是否需考虑骨盆骨折所致盆腔内出血所致?是否需再次介入栓塞止血?如患者入院后第一次行CT检查时直接行腹部增强CT检查,则可直接明确腹腔内或盆腔内有无活动性出血,可为下一步治疗方案明确方向。若该患者腹部增强CT提示盆腔内存在活动性出血,则剖腹探查术中可直接结扎两侧髂内动脉[2]。
骨盆骨折出血主要来源于骼内外动、静脉及其分支,股动静脉及其分支,盆腔静脉丛及骨折端渗血等[3]。髂总动脉对第4腰椎由腹主动脉分叉处起始至骶髂关节处分为髂内、外动脉。其前面覆被以筋膜和小肠曲。髂外动脉沿腰大肌内侧缘下降,经腹股沟韧带中点深面至股前面移行为股动脉。骨盆骨折多发生于耻骨、坐骨、耻骨联合(70.2%)[4]。围绕耻骨上支血管较多,在其前、后方各有髂外动、静脉及闭孔动、静脉经过。在耻骨下支、坐骨支内缘有阴部内动、静脉经过。当耻骨、坐骨骨折或耻骨联合分离时,上述诸血管由于贴近骨面,易于损伤[5]。本例患者入院第3天才出现右下肢缺血表现,首先考虑骨盆骨折所致髂股动脉内膜损伤引起的急性动脉闭塞。存在下肢动脉造影指征,但患者家属由于经济原因,依从性不高,第一次拒绝造影检查,第二次再次告知时才同意手术,延误了治疗时机。
入院后第4天患者出现右下肢骨筋膜室综合征表现,首先考虑右下肢血运再通后再灌注损伤引起,两次告知患者家属建议行骨筋膜切开减压术,但患者家属仍拒绝手术。直至1d后骨筋膜室综合征进一步加重才同意行切开减压手术,此时患者右下肢已出现坏死表现,丧失了最佳治疗时机,最后行右膝下截肢手术。如果患者家属依从性好,尽早同意行切开手术,患者右下肢可能不会出现坏死,也可能不用截肢。
入院第9天患者拔除腹腔引流管后出现肠穿孔表现,腹腔探查后考虑原回肠挫伤处坏死穿孔。该患者入院时病情危重,如果第一次腹腔探查手术时直接切除该处挫伤肠段,则可能不会出现肠穿孔表现,避免了二次手术对患者的打击。
纵观该本例患者的救治过程,患者家属的依从性极差,多次延误治疗时机,最后导致患者的救治效果大打折扣。患者产生不依从的原因很多,最主要还是医患信息不对等及沟通不够充分。要与患者及家属建立良好的医患关系,赢得患者及家属的信任与合作,努力提高患者及家属的依从性,才能提高患者的救治成功率[6]。
【“云端论坛”专家点评】
胡培阳教授(浙江省天台县人民医院):对于髂股血管损伤及下肢骨筋膜室综合征问题,由于髋部血管损伤部位较深,而下肢侧支循环较丰富,早期趾端毛细血管因侧支循环存在还可充盈,容易漏诊。临床可通过患肢麻木、皮温低及足背动脉的多普勒测定来进一步诊断。如出现下肢血供障碍而血压正常者或受伤部位无明显出血者需考虑髂股血管血栓形成或损伤闭塞可能[7]。髂股血管损伤后应立即急症给予处理,首先要评估病情,如果患者血管损伤侧下肢毁损严重,或者已经超过8h出现肢体坏死及骨筋膜室综合征等应该果断给予高位截肢术,同时结扎受伤动脉。如果肢体损伤较轻,可以急症抗休克的同时给予修补,修补的方法有血管修补术、吻合术、移植术,血管腔内覆膜支架置入术[8]。而血管再通之后,肢体缺血再灌注损伤则是面临的又一个难题。如四肢大血管损伤、断肢再植、血栓再通等疾患,当肢体恢复血液灌注后,很容易造成骨骼肌损伤,甚至可引起远隔器官组织损伤,轻者影响骨骼肌的功能,重者可致肢体残疾甚至危及生命。因此如何减轻或防治肢体缺血再灌注骨骼肌的损伤对临床具有重要意义,建议血管重建再通之后常规做骨筋膜室切开减压[9]。但本例患者家属的依从性差,从提出做骨筋膜室切开减压到真正切开经过了2d,最后导致切开减压效果差,出现肢体坏死。且本例患者下肢血管损伤诊断偏迟,如果入院后能在第一时间行增强CT检查,则可能发现下肢血管损伤,结局可能就不一样了。所以我们强烈建议不要考虑增强CT造影剂对肾脏的损害,要更多考虑保肢、保命所得到的获益。
李占飞教授(华中科技大学同济医学院附属同济医院):关于后期肠穿孔问题,在临床工作中,我们经常碰到此类情况,患者入院后连续多次腹部CT均无明显异常,也无明显的腹部症状,但是到伤后1周左右出现肠破裂/肠穿孔表现,最终行手术治疗。考虑小肠最初有一处挫伤灶,该挫伤灶第一次受伤时没有破裂穿孔,到7~10d时出现坏死穿孔,出现腹膜炎体征。本例患者术后出现小肠漏需考虑此原因。此现象在腹部手术包括腹部诊疗过程中应特别注意。关于骨筋膜室综合征,我们以前也出现过有很多类似病例,如果血管损伤之后肢体缺血时间相对较长,血管再通之后会出现缺血再灌注表现,导致肢体严重肿胀,肢体大血管损伤进行血管重建再通之后建议常规做骨筋膜室切开减压。本例患者依从性差,从提出做骨筋膜室切开减压到真正切开经过了2d,最后导致切开减压效果差,出现肢体坏死。
周继红教授(陆军军医大学大坪医院):根据《简明损伤定级标准》2005版,ISS主要考虑评分依据和条件,本例患者创伤性蛛网膜下腔出血评分3分,依据标准,评3分的条件是昏迷时间>6h,本例患者昏迷时间<6h,应评为2分。且本例患者入院时胸部CT未提示肺部挫伤,而最后出院时出院诊断有肺部挫伤,评分4分,不合理。入院时胸部CT未见创伤征象,后期的肺部挫伤属于创伤并发症,不能评分。创伤评分要求在受伤12或24h内或者入院24h内评,后期并发症不能评分。
张连阳教授(陆军军医大学大坪医院):本例患者小肠坏死为小肠系膜广泛撕脱的结果,建议直接诊断小肠系膜广泛撕脱,无需下诊断小肠坏死,可直接ISS评4分。另外,本例患者伤后1周拔除腹腔引流管出现腹痛、肠漏,前期无任何不适表现,肠漏考虑继发性缺血坏死所致,但需考虑拔除引流管的动作是否相关。本例患者没有第一时间诊断出血管损伤,而是入院后27h行增强CT才诊断出,我们要重视第一次CT行增强CT的重要性。如果本例患者第一次行增强CT,既能清晰地发现肠系膜血管的出血,更能明确下肢血管有无损伤。本例患者下肢血管损伤诊断偏迟,治疗偏后,如果能在第一时间发现下肢血管损伤,结局可能就不一样。
