自身免疫性甲状腺炎对多囊卵巢综合征(痰湿证)患者糖脂代谢的影响*
2021-11-22赵珊珊侯丽辉
赵珊珊,侯丽辉
(1.黑龙江中医药大学,黑龙江 哈尔滨 150040;2.黑龙江中医药大学附属第一医院,黑龙江 哈尔滨 150040)
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是一种以生殖功能障碍和内分泌代谢紊乱并见的妇科疾病[1],其主要特征为持续性稀发排卵、卵巢多囊样改变、高雄激素血症或高雄激素体征、糖脂代谢异常等,在我国育龄期女性中发病率高达5%~10%,并呈现出逐年上升趋势[2]。我国中医古籍虽不曾有关于PCOS病名的记载,但根据临床表现,可将PCOS归属于中医学“不孕”“月经后期”等范畴,现代学者对记载PCOS证型分布规律及特点的相关文献进行研究后发现,在涉及PCOS的数十种证型中,痰湿证所出现的频率最高且具有较为明显的临床特征[3]。近年来随着环境及社会心理学因素的改变,甲状腺疾病的发病率不断上升,甲状腺除可调节机体代谢水平外,还与女性生殖功能紧密相关,甲状腺功能异常可引起月经紊乱、经期延长或闭经、不孕、卵巢多囊样改变等,影响并加重PCOS的病程发展。而自身免疫性甲状腺炎(autoimmune thyroiditis,AIT)是引起育龄期女性甲状腺功能减退的最常见因素。有学者通过临床研究发现,PCOS患者合并AIT的发病率高达26.9%~46.7%,可达正常人群的3倍[4],但目前国内关于PCOS与AIT的相关研究仍相对较少,因此,本研究拟探讨AIT与痰湿证PCOS患者各项生化指标的联系及差异,以期为该病的诊治及并发症的预防提供理论依据。
1 资料与方法
1.1 诊断标准
1.1.1 PCOS诊断标准 参照2011年我国卫生部发布的PCOS诊断标准[5]。(1)必要条件:月经稀发、闭经或不规则子宫出血;(2)符合下列2项中的1项,即可诊断为疑似PCOS:①高雄激素血症或高雄激素的临床表现,②超声表现为卵巢多囊样改变。(3)诊断为疑似PCOS后逐一排除其他可能引起高雄激和排卵异常的疾病方可确定诊断。
1.1.2 AIT诊断标准 参照《中国甲状腺疾病诊治指南》[6]中自身免疫性甲状腺炎(AIT)评判标准:(1)经超声发现患者弥漫性甲状腺肿大,质地较韧,特别是伴峡部锥体叶肿大,伴/不伴甲状腺功能异常,均为AIT高风险对象。(2)若此时患者血清甲状腺过氧化物酶自身抗体(TPOAb)或甲状腺球蛋白抗体(TgAb)明显升高,即可诊断为AIT。
1.1.3 辨证标准 依据《24个专业105个病种中医临床路径(试行)》[7]拟定痰湿证的辨证标准。(1)主症:肥胖;不孕;月经后期或闭经。(2)次症:带下量多,色白无味;身体倦怠、乏力、沉困、嗜睡;月经量少,或经色淡黯;胸腹痞满;舌淡胖或边有齿痕,苔白或腻;脉滑或沉涩、沉缓。以上主症具备1项、次症具备3项或以上即可诊断。
1.2 排除标准(1)3个月内服用激素药物者;(2)合并其他疾病,如消化系统疾病、血液系统疾病、肝肾功能不全者;(3)患有精神系统疾病者及认知障碍者;(4)患有垂体性闭经、甲状腺功能亢进、甲状腺功能减退、高泌乳素血症、糖尿病等疾病者;(5)妊娠及哺乳期妇女;(6)资料不全者。
1.3 研究对象 选取2017年8月至2019年8月黑龙江中医药大学附属第一医院妇科科研门诊首次确诊的PCOS患者551例,其中痰湿证239例,非痰湿证312例。
1.4 分组(1)根据辨证标准将PCOS患者分为两组,即痰湿组(n=239)、非痰湿组(n=312);(2)根据《中国甲状腺疾病诊治指南》中AIT评判标准将痰湿证PCOS患者分为两组,即Ⅰ组(痰湿证PCOS合并AIT组,n=60)、Ⅱ组(痰湿证PCOS非AIT组,n=179)。
1.5 观察指标(1)血糖、胰岛素代谢指标:空腹血糖(fasting plasma glucose,FPG)、空腹胰岛素(fasting insulin,FINS)及空腹口服75 g葡萄糖120 min后血糖和胰岛素水平,计算胰岛素抵抗指数(HOMA-IR);(2)脂代谢指标:总胆固醇(cholesterol total,TC)、甘油三酯(triglyceride,TG)、高密度脂蛋白(high density lipoprotein,HDL)、低密度脂蛋白(low density lipoprotein,LDL),载脂蛋白A(apolipoprotein A,ApoA)、载脂蛋白B(apolipoprotein B,ApoB)、脂蛋白a(lipoprotein a);(3)甲状腺功能指标:血清游离三碘甲状腺原氨酸(serum free triiodothyronine,FT3)、血清游离甲状腺素(serum free thyroxine,FT4)、促甲状腺激素释放激素(thyroid stimulating hormone releasing hormone,TSH)、甲状腺过氧化物酶自身抗体(thyroid peroxidase antibody,TPOAb)、甲状腺球蛋白抗体(thyroglobulin antibody,TgAb)。以上实验室指标由黑龙江中医药大学附属第一医院检验科测定。
1.6 统计学方法 采用SPSS 21.0进行统计分析,计量资料若服从正态分布以“均数±标准差”(±s)表示,两组间比较采用独立样本t检验,若不服从正态分布以[M(P25,P75)]表示,进行非参数检验;计数资料比较,采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 痰湿证及非痰湿证PCOS患者糖脂代谢比较 痰湿证组患者WHR、FPG、FINS、FT3、TPOAb高于非痰湿证组,差异均有统计学意义(P<0.05);其中痰湿证组患者BMI、IR、TG、ApoA、ApoB、FT4显著高于非痰湿证组,差异均有统计学意义(P<0.01);非痰湿证组患者TC、LDL、脂蛋白a、TSH显著高于痰湿证组(P<0.01);两组患者年龄、HDL及TgAb比较,差异均无统计学意义(P>0.05)。(见表1)

表1 痰湿证及非痰湿证PCOS患者糖脂代谢比较
2.2 痰湿证AIT及非AIT PCOS患者糖脂代谢比较AIT组IR、TG高于非AIT组,差异均有统计学意义(P<0.05);其中FINS、120min胰岛素水平、TC、LDL、TSH、脂蛋白a、TPOAb、TgAb显著高于非AIT组(P<0.01);非AIT组HDL、ApoA、ApoB、FT4显著高于AIT组(P<0.01);两组患者年龄、BMI、WHR、FPG、120 min血糖水平、FT3比较,差异均无统计学意义(P>0.05)。(见表2)
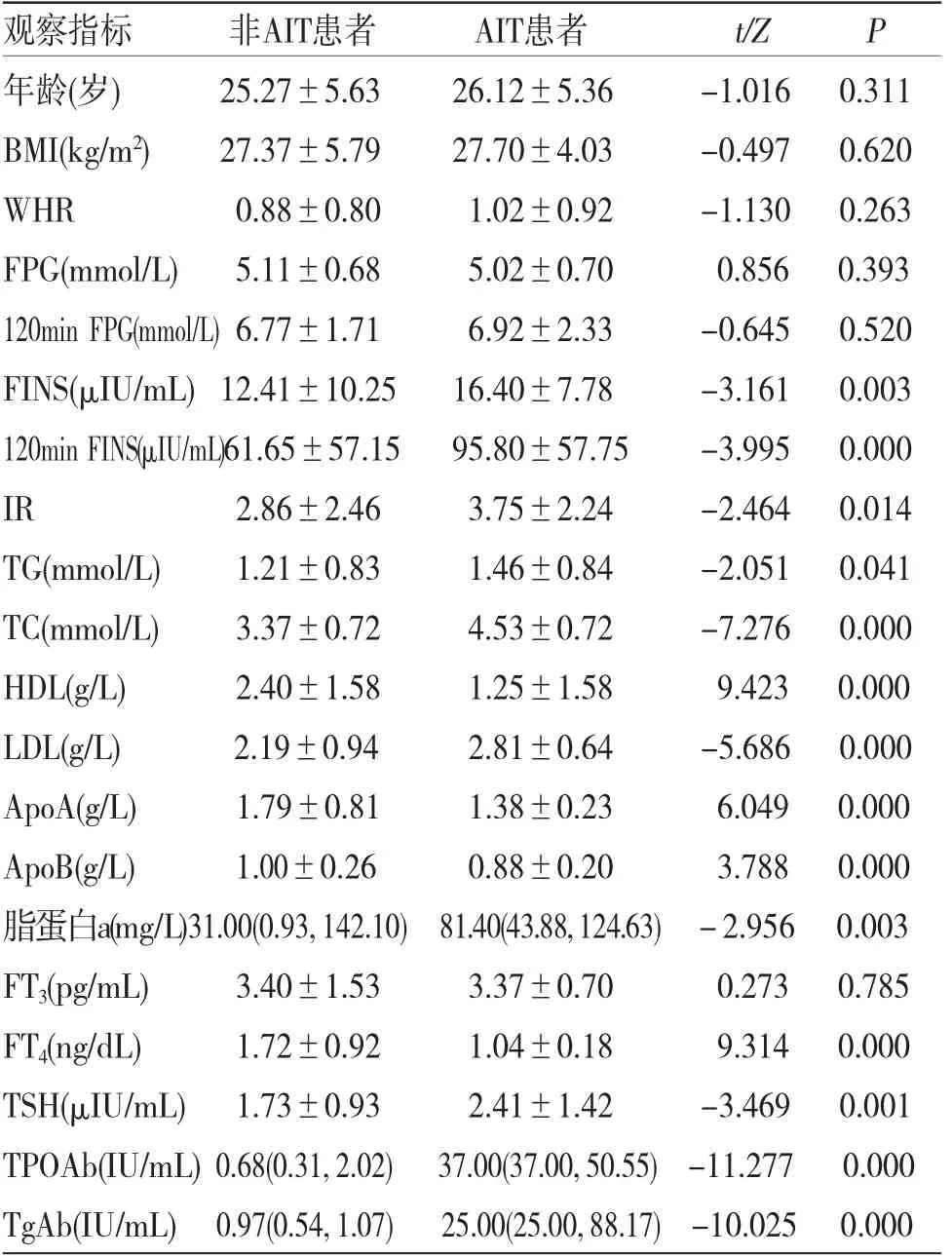
表2 痰湿型AIT及非AIT PCOS患者糖脂代谢比较
3 讨 论
3.1 甲状腺功能在痰湿/非痰湿证PCOS患者分组中的差异 本研究中痰湿证组患者的FT3、FT4、TPOAb值高于非痰湿证组(P<0.05),TPOAb虽在两组间无差异,但痰湿证组TPOAb值较非痰湿组高,这与国内部分研究结果一致[8],痰湿证PCOS患者更易出现甲状腺代谢障碍。但针对本研究中痰湿证组患者TSH低于非痰湿证组这一点,此处仍需扩大样本量进一步研究。
3.2 糖脂代谢指标在痰湿/非痰湿证PCOS分组中的差异 李青霞[9]认为,PCOS患者的代谢紊乱与肥胖密切相关,对比痰湿/非痰湿证患者的临床特征发现,两组患者均存在腹型肥胖(WHR>0.8),但痰湿证组PCOS患者的BMI、WHR高于非痰湿组(P<0.05),痰湿证PCOS患者的腹型肥胖及超重问题更加严重。《丹溪心法》中云:“肥白人多痰”;《傅青主女科》言:“肥胖之湿,实非外邪,乃脾土之内病也。”脾为后天之本,运化水谷精微,若脾土失于健运,则聚湿生痰,痰湿或泛于肌肤或聚于中焦,发为形体肥满、腹型肥胖等症。此外,痰湿证PCOS患者往往伴随较高的BMI和WHR值,而且痰湿证患者又具有相对偏高的TPOAb、TgAb值,这为BMI和WHR与AIT之间的联系提供了某些依据。有学者通过临床研究表明,痰湿证PCOS患者常出现糖脂代谢异常,并与糖尿病、代谢综合征(MS)等疾病密切相关[10]。本研究中痰湿/非痰湿证两组PCOS患者的糖脂代谢呈现出明显差异性,痰湿证组PCOS患者的FPG及FINS高于非痰湿证组(P<0.05),其中IR、TG、ApoA、ApoB等显著高于非痰湿证组(P<0.01),痰湿证PCOS患者存在更明显的糖脂代谢紊乱。黄海平等[11]指出痰湿型PCOS患者的代谢水平与IR密切相关,痰、湿为造成糖脂代谢紊乱的源头。痰、湿拥堵于体内,造成气机紊乱,脏腑不得正常疏泄、濡养导致功能失调,胰岛功能失调,胰岛素代偿性增多,从而引起IR,而近年来大量研究显示,IR与甲状腺功能的改变显著相关,这可能与PCOS的发展过程中炎症及免疫标志物在IR和高胰岛素血症(HI)的发病机理中发挥了作用有关[12-13]。
3.3 甲状腺功能及糖脂代谢指标在痰湿证PCOS患者合并AIT/非AIT分组中的差异AIT是一种以激素合成受损及甲状腺滤泡细胞破坏为病理特点的自身免疫性甲状腺疾病,在全世界育龄期女性中的发病率可达5%~10%[14],包括萎缩性甲状腺炎(AT)、桥本甲状腺炎(HT)、无痛性甲状腺炎(PT)及Graves病。曹颖等[15]研究发现,PCOS患者中TPOAb阳性率达21.8%,TgAb阳性率为19.5%,远远高于正常人群对照组中TPOAb及TgAb的阳性率(3%),有大样本荟萃分析结果也证实了这一结果,PCOS与AIT的发生发展具有高度相关性[16]。PCOS患者AIT发生率高可能与其性激素水平的紊乱有关:健康女性每月通过排卵产生黄体酮可对雌激素产生抑制作用,而PCOS患者由于稀发排卵甚至无排卵,导致一方面过多的雌激素可通过增加Th1中γ-干扰素的表达,使甲状腺滤泡细胞表面生成更多的Fas分子,诱导细胞凋亡从而引起甲状腺滤泡细胞的破坏[17];另一方面,雌激素通过刺激T细胞中白细胞介素-6(IL-6)使之过度表达,而PCOS患者孕激素分泌减少,无法通过孕激素抑制IL-6的表达,免疫系统受到过度刺激,导致一系列自身免疫性疾病包括AIT的发生[18]。
由于本研究中AIT及非AIT分组患者在年龄及BMI方面无差异(P>0.05),故在比较两组糖脂代谢差异时可排除年龄及BMI因素的影响,根据国内部分研究,BMI可对PCOS患者的代谢水平产生显著影响[19]。WHR方面,两组患者均为腹型肥胖(WHR>0.8),且AIT组患者WHR值高于非AIT组,痰湿证PCOS患者合并AIT时腹型肥胖倾向更为明显。在甲状腺功能方面,AIT组患者TSH、TPOAb、TgAb均显著高于非AIT组(P<0.01),且FT3、FT4值低于非AIT组,这与部分学者关于AIT与甲状腺功能方面相关研究基本一致[20],合并AIT的痰湿型PCOS患者甲状腺功能呈降低趋势。在脂代谢方面,本研究中AIT组的脂代谢指标TG、TC、LDL、脂蛋白a均显著高于非AIT组,HDL值低于AIT组,且差异有统计学意义(P<0.05),说明痰湿证PCOS合并AIT患者较痰湿证PCOS非AIT患者存在更为明显的脂代谢紊乱。刘桂治等[21]研究发现PCOS合并AIT患者代谢指标存在明显异常,认为甲状腺激素可加快糖和脂肪代谢,AIT易导致甲状腺激素的减退,从而使TG等在体内发生蓄积。TRUMER C等[22]的研究结果同样证实了这一点,TPOAb和(或)TgAb阳性的PCOS患者TG及LDL水平普遍升高,存在更严重的脂代谢紊乱。在血糖和胰岛素方面,本研究中AIT组患者FINS、120 min胰岛素回落值、IR均显著高于非AIT组(P<0.01)。这是由于甲状腺激素水平降低时肌肉和脂肪组织中对胰岛素的敏感性会下降,从而导致FINS水平升高、胰岛素回落延时及IR的发生[23],这与CALVAR C E等[24]的研究结果一致,合并AIT的PCOS患者胰岛素敏感性下降,FINS和IR值显著高。此外,PCOS合并AIT易导致甲状腺功能的减退,可促使E1及E2转换为E3,E3对垂体呈现反馈性抑制作用,导致雌激素水平升高,并在一定程度上影响月经及加重排卵障碍[25],AIT与PCOS相互影响,导致此病迁延难遇,旦关于两者之间的内在影响仍存在争议,需扩大样本容量进一步深入研究。
综上所述,痰湿证PCOS患者相比于其他证型的PCOS患者出现频率较高,且在糖脂代谢和甲状腺功能方面表现均存在较为明显的差异,而合并AIT的痰湿证PCOS患者腹型肥胖、糖脂代谢及甲状腺功能紊乱现象更加明显。因此在临床上,针对此类患者要给予足够的重视和治疗,同时面对甲状腺功能正常的PCOS患者尤其是痰湿证患者,也应对其甲状腺自身抗体给予更多关注和及时的药物干预,以预防疾病的进一步发展。
