肝脏占位性病变经皮穿刺活检术出血并发症的危险因素分析
2021-11-15程芝梅王黎洲何慧洲魏子敬李雪莹
程芝梅,王黎洲,何慧洲,魏子敬,李雪莹,周 石
肝脏穿刺活检是诊断肝脏疾病的直接证据:“金标准”[1]。影像引导经皮穿刺活检术是一种准确、安全且广泛使用的诊断技术[2-3],虽属微创手术,但仍具有一定的创伤性,容易出现一些并发症,例如穿刺部位疼痛、腹腔或肝包膜下出血、胆漏、低血压、动静脉瘘、周围脏器损伤、气胸等[4-7],其中出血是肝穿刺活检术后最常见最严重的并发症,出血量大时危及患者生命[4-6]。目前关于肝脏病变经皮穿刺活检的临床应用与并发症分析已有大量文献报道[8-12],本研究收集肝脏占位性病变行经皮穿刺活检术患者的临床资料,分析与出血有关的危险因素,现将结果报道如下。
1 材料与方法
1.1 材料
1.1.1 临床资料 回顾性分析2015年1月至2020年7月于贵州医科大学影像学院行超声或CT引导下肝脏穿刺活检患者515例。纳入标准:影像检查提示肝脏占位性病变需行穿刺活检以明确或鉴别诊断;临床资料完整;使用18 G穿刺活检针行组织活检。排除标准:不能配合屏气无法顺利完成手术操作,细胞学检查、临床资料不全者。共纳入453例患者,其中男309例,女144例;中位年龄为57岁。
1.1.2 仪器 彩色多普勒超声(Phillips IU22,飞利浦公司,荷兰),凸阵探头,频率2-5 MHz;64排128层螺旋CT(Somatom Definition AS,西门子,德国);全自动同轴活检枪系统(16 G同轴穿刺针、18 G一次性活检枪,COOK公司,美国)。
1.2 方法
1.2.1 术前准备 所有患者术前完善影像、血常规及凝血功能检查,影像检查明确肝脏占位性病变,血常规检查患者血小板计数、血红蛋白、凝血酶原时间国际标准化比值。
1.2.2 超声引导穿刺活检 患者仰卧位,超声定位肝脏病变位置,选取最佳穿刺路径,穿刺点局部消毒、铺巾,5%利多卡因局部麻醉,同轴针刺入病变位置,拔出针芯,使用18 G一次性活检枪通过同轴套管进入病变内,点击开关后进行穿刺取材。将活检组织置入甲醛溶液固定,送病理检查。超声检查有无出血。
1.2.3 CT引导穿刺活检 患者仰卧CT检查床,将自制栅条贴于右上腹,行CT扫描观察病灶部位、大小,选择穿刺入路平面,判断进针角度,沿穿刺入路测量穿刺点距病灶内距离,计算进针深度。穿刺点区域消毒铺巾,经皮插入穿刺套管针至预计深度,经CT扫描证实针尖位置位于肿块内后(图1),拔出针芯,同轴技术使用一次性穿刺活检枪切取病变组织。术后腹部常规扫描,观察有无腹腔或肝包膜下出血。
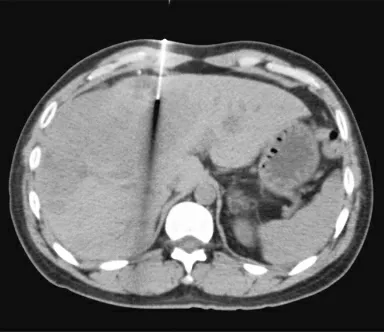
图1 CT引导下穿刺活检
1.2.4 活检术后观察 术后患者均卧床24 h,常规肌内及静脉使用血凝酶1 KU,心电监护24 h。
1.2.5 相关定义 肿瘤大小定义为影像学检查中记录的肿瘤最大直径;肝硬化诊断根据2019年《肝硬化诊治指南》中的标准[13];出血定义为穿刺术后影像检查提示出血或诊断性腹腔穿刺抽出不凝血,或术后腹腔引流管出现血性液体。病理结果阴性定义为不能明确病理性质的描述性语言。
1.3 统计学方法
使用SPSS 20.0统计软件进行统计分析。计数资料采用例(%)表示,卡方检验比较组间差异。结果中无这些所有变量先行单因素logistic回归分析,以P<0.05为纳入标准,将符合变量纳入多因素logistic回归分析,计算诊断比值比(OR)。P<0.05为差异有统计学意义。
2 结果
2.1 肝脏占位性病变患者的基本情况
纳入的453例患者均一次进针、同轴方式进行穿刺取材。病理诊断阳性率为97.4%。肝脏原发病变155例(肝细胞癌46例,胆管细胞癌49例,良性病变60例);转移瘤286例;阴性12例。穿刺术后出血发生率为4.2%(19/453),其中11例(2.4%)患者为肝包膜下少量出血(图2),未予特殊处理,8例(1.8%)为腹腔出血。腹腔出血者5例予卡络磺钠氯化钠、血凝酶静脉或肌内注射止血治疗。密切监测患者生命征及状态,复查血常规监测血红蛋白变化,第2日患者病情即得到控制,未进一步加重。2例患者出现明显腹胀、腹痛、血压下降,后经介入栓塞治疗控制出血。1例因抢救无效死亡。本组病例中尚可观察到穿刺点疼痛、胆管炎、胆心反射及气胸等并发症。

图2 超声引导下穿刺活检术后包膜下少量出血
2.2 logistic回归分析肝穿活检术出血的预测因素
根据是否发生出血并发症将患者分为出血组和无出血组,通过单因素logistic回归分析患者性别、年龄、病变类型、病理结果、肿瘤大小、位置、是否位于肝包膜下、有无肝硬化、穿刺引导方式、穿刺组织条数、穿刺深度、术前血小板和术前INR及血红蛋白等因素,可见有无肝硬化、穿刺组织条数及穿刺深度等因素在两组间的差异有统计学意义(P<0.05),见表1。将单因素logistic回归分析中P<0.05的指标纳入回归模型,进一步行多因素logistic回归分析,可见肝硬化及穿刺深度为出血并发症的危险因素,见表2。其中肝硬化预测肝脏穿刺活检术后发生出血的灵敏度为30.3%,特异度为97.9%,受试者工作特征(ROC)曲线绘制肝硬化预测出血并发症的价值,曲线下面积(AUC)为0.641;P<0.001。
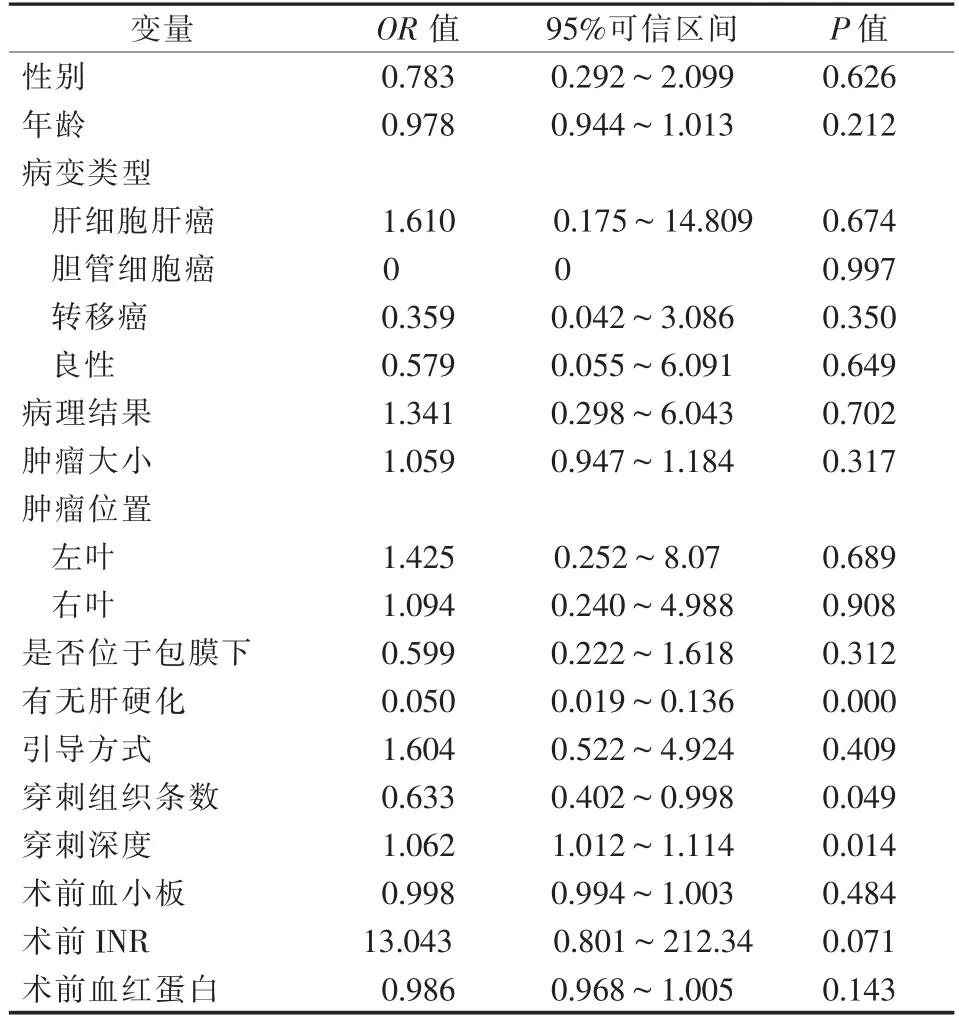
表1 单因素logistic分析患者临床指标
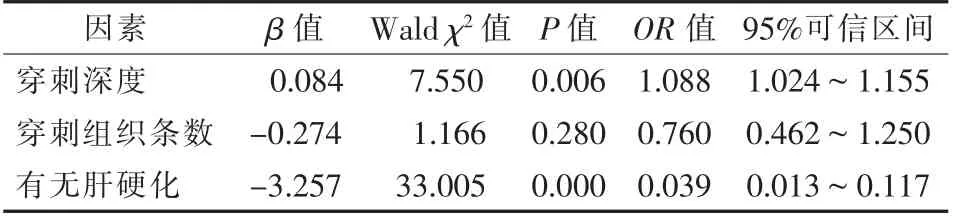
表2 多因素logistic回归分析出血并发症的影响因素
3 讨论
肝脏病变行影像设备引导经皮穿刺活检术并发症主要有疼痛、出血、胆漏、低血压、动静脉瘘、周围脏器损伤,胆心反射等[4-7,14]。其中最常见并发症为穿刺部位疼痛,多数患者症状较轻微,无需任何处理,少数止痛后可缓解。其次为出血,国外研究报道发生率为0.13%~5.30%[3-6,11],国内为0.87%~6%[10,15-16]。本研究出血发生率为4.2%。大多为穿刺部位少量包膜下出血,术后通过止血治疗、绝对卧床休息及密切监测患者生命体征,多数出血能够控制,少数出血严重者可危及生命。
文献报道凝血酶原时间PT明显延长与使用抗凝药物是肝穿刺活检出血的相关危险因素[4,17-18]。多次穿刺进针、粗针切割活检及高龄患者肝穿刺活检出血发生率高[19-20]。呼吸配合欠佳患者肝穿刺活检术后出血风险增加[10]。肝脏穿刺活检术后将纤维蜡、止血塞、明胶海绵等植入穿刺针道内可以减少穿刺术后出血的发生[21]。术后患者常规静脉滴注止血剂,可以预防穿刺后出现出血严重并发症[9]。本研究肝穿活检术的操作医师均为主治医师,纳入患者均能配合呼吸屏气,所有患者均采用18 G活检针且均为同轴技术进行穿刺活检,术后常规使用止血药物。
本研究中有19例患者发生出血,其中10例患者合并肝硬化。在10例肝硬化背景下发生出血患者中,包膜下少量出血者4例,腹腔出血者占6例。采用单因素logistic回归分析穿刺活检术后出血并发症的影响因素,发现肝硬化、穿刺组织条数及穿刺深度差异有统计学意义,多因素logistic回归进一步验证肝硬化与穿刺深度为出血并发症的危险因素。
影像引导肝脏病变经皮穿刺活检术后出血并发症的发生率不高;本研究中肝硬化背景患者的数量有限。考虑到样本量可能潜在影响,有待多中心大样本数据进一步研究出血并发症的危险因素,以及分析不同程度肝硬化背景下与是否发生出血及出血严重程度的关系。
综上所述,影像引导肝脏原发或继发占位性病变活检术在严格遵守操作规范的基础上进行是安全的。肝硬化与穿刺深度是术后出血并发症的危险因素。穿刺活检应在影像引导下进行,选择合适穿刺路径,降低穿刺深度。当合并肝硬化患者行穿刺活检时需注意其发生出血并发症的风险较不合并肝硬化的患者高,必要时可使用止血药、穿刺术中使用生物胶或明胶海绵封堵穿刺道,以降低术后出血发生率,同时应做好术后密切观察及发生出血后的抢救工作。
