新疆维吾尔族GDM患者血糖管理对血清SHBG水平和妊娠结局的影响
2021-11-15沈娟娟蔡钰瑾哈丽亚
沈娟娟 蔡钰瑾 哈丽亚
目前,国内外多数研究发现[1-2],妊娠期糖尿病(gestational diabetes mellitus,GDM)患者血清性激素结合球蛋白(serum sex hormone binding globulin,SHBG)水平表达异常,以降低为主,并且与妊娠周期有一定联系,对妊娠结局有一定影响。Faal等[3]对SHBG预测GDM进行了系统评价,共纳入26项研究6 668例患者,发现GDM患者SHBG水平显著低于健康女性(MD=-11.86,95%CI=-13.02~-10.71),多囊卵巢综合征、GDM和肥胖妇女SHBG显著低于多囊卵巢综合征不伴GDM妇女(MD=-38.14,95%CI=-56.79~-19.48)和体重正常妇女(MD=-58.96,95%CI=-79.32~-38.59),妊娠中期SHBG低于妊娠早期和孕前。SHBG有可能成为早期预测GDM发生的潜在有力指标,Zhang 等[4]对443名孕早期(<12周)孕妇测量SHBG水平,发现GDM组SHBG水平低于无GDM组(P=0.001),根据SHBG水平四分位数(Q1~Q4)中GDM发生率分别为17.5%、27.8%、5.1%和2.6%,但Q1和Q2、Q3和Q4之间没有发现差异,与(Q3+Q4)相比,(Q1+Q2)患GDM风险为5.7;推测妊娠早期SHBG浓度降低可能预示GDM的发生。
新疆乌鲁木齐是少数民族聚居的地区,以维吾尔族居多,既往多数研究以汉族数据为主,维吾尔族GDM的相关报道较少。基于此,本研究进一步探讨维吾尔族GDM患者进行强化血糖管理是否对血清SHBG水平和妊娠结局产生影响,并为维吾尔族GDM患者提供科学的围生期保健工作。
对象与方法
1.对象:该研究采用前瞻性临床随机对照试验方法,选择2018年1月—2019年1月新疆医科大学第二附属医院收治维吾尔族GDM患者共100例为干预组,同期健康体检维吾尔族孕妇50例为对照组,两组孕妇孕周24~28+6周。干预组按照住院日期单复数分为治疗组和未治疗组各50例,对照组与干预组、治疗组和未治疗组孕妇的年龄、BMI、孕周及初产/经产妇比例差异无统计学意义,具有可比性。见表1。
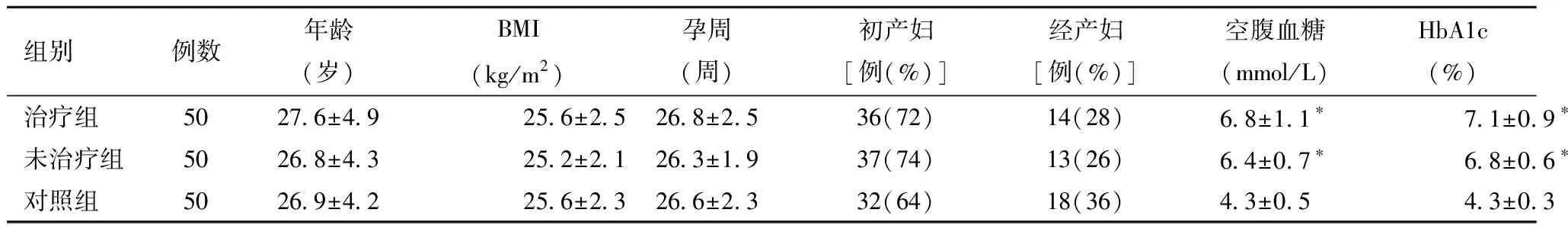
表1 干预组及对照组基线资料比较
纳入标准:(1)孕周24~28+6周,新疆常驻居民,维吾尔族孕妇,年龄22~40岁;(2)宫内单活胎,正常发育;(3)符合GDM诊断标准[5],即妊娠前无糖尿病或糖耐量异常,妊娠后OGTT检测空腹血糖(fasting blood-glucose,FBG)>5.1 mmol/L,1 h血糖>10 mmol/L,2 h血糖>8.5 mmol/L为异常;(4)孕前无肝肾和其他内分泌疾病;(5)孕早期、中期和晚期以及妊娠过程有完整的临床资料;(6)取得知情同意,经本院伦理委员会批准通过。
排除标准:(1)已确诊糖尿病;(2)合并其他内分泌疾病,如甲状腺功能异常;(3)自身免疫性疾病;(4)近期用药史,如糖皮质激素。
2. 方法:对照组进行常规围生期保健,未治疗组仅进行饮食控制和运动处方,主要合理控制三餐量,调整饮食结构,降低含糖或淀粉食物摄入;适量增加运动,以有氧运动为主。治疗组在饮食和运动的基础上联合口服降糖药或胰岛素注射,根据血糖水平合理选择二甲双胍(15 mg/500 mg,广州尹氏蒙泰中医药科技有限公司)口服,1次/天,1次1片、中长效胰岛素(诺和诺德(中国)制药有限公司,每支400单位)皮下注射,1次/天,期间连续监测血糖,空腹血糖建议控制在3.9~6.1 mmol/L。
3. 观察指标:比较各组孕妇分娩前1d的FBG和SHBG水平、母婴并发症和新生儿出生体重,分析SHBG与FBG、新生儿出生体重的相关性。采用肘静脉血6~8 mL于抗凝管中,2 500 r/min离心10 min取上清,根据化学发光法检测SHBG和FBG,仪器为BECKMAN COULTER DX1800,试剂购自美国Sigma公司,严格按照说明书步骤进行,采血时间点在早晨6~7点、中午10~11点和晚上5~6点,测量3次取平均值。SHBG参考值为160~420 mmol/L,空腹血糖参考值为3.9~6.1 mmol/L。所有入组孕妇在本院产前过程中建立完整的健康档案,妊娠结局包括顺产或剖腹产、新生儿存活或死亡、孕晚期和产褥期产妇并发症(感染、大出血、胎位异常、产程延迟、羊水污染、胎盘破裂、羊水栓塞、死亡等)、新生儿并发症(宫内缺氧、颅内出血、早产、滞后产、体重过大或过低、产伤、呼吸困难等)。
4. 统计学处理:应用SPSS 20.0统计学软件分析,计量资料采用均数±标准差表示,三组数据比较采用ANOVA检验,组间比较采用SNK-t检验。计数资料采用例数(构成比)表示,组间比较采用χ2检验。采用Pearson检验分析血清SHBG水平与空腹血糖、婴儿出生体重的相关性。P<0.05为差异有统计学意义。
结果
1.三组FBG和SHBG水平的比较:三组孕妇FBG和SHBG水平差异均有统计学意义。治疗组FBG水平高于对照组,但是低于未治疗组(均P<0.05);并且治疗组SHBG水平低于对照组,但是高于未治疗组(均P<0.05)。见表2。

表2 三组FBG和SHBG水平的比较(mmol/L)
2.三组妊娠结局的比较:三组母婴并发症发生率以及新生儿出生体重差异均有统计学意义(P<0.05)。治疗组母婴并发症总发生率以及新生儿出生体重高于对照组,但是低于未治疗组(均P<0.05)。见表3。
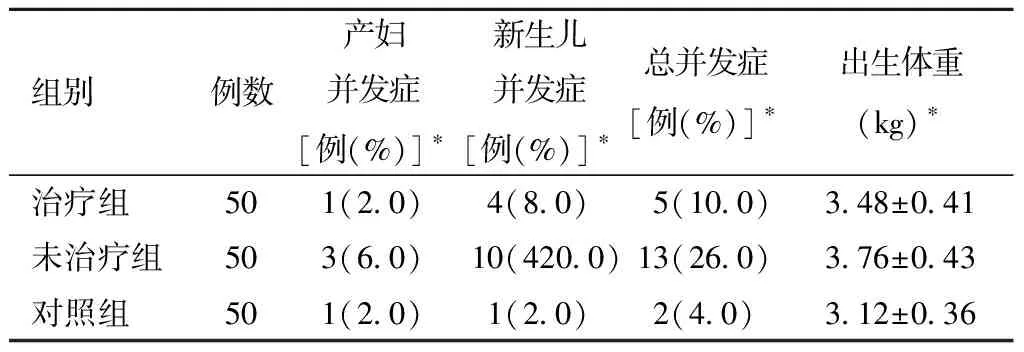
表3 三组妊娠结局的比较
3.Pearson相关分析:Pearson相关分析发现,SHBG与FBG、新生儿出生体重呈明显负相关。见表4。
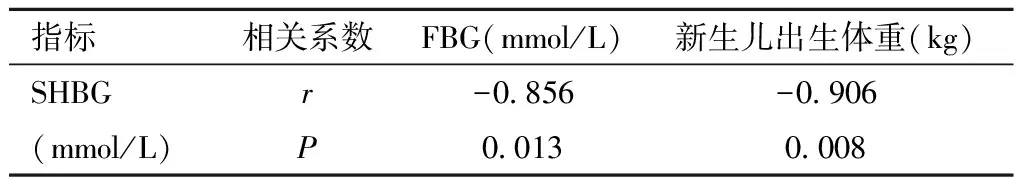
表4 SHBG与FBG、新生儿出生体重的Pearson相关分析
讨论
Feng等[6]研究指出,人体胰岛素抵抗细胞模型中SHBG的表达与PI3K/ACP通路活性相关,而胰岛素抵抗是GDM、肥胖、多囊卵巢综合征等疾病的共同发病机理。Tawfeek等[7]通过病例对照研究纳入2014年4月至2015年3月沙特阿拉伯马迪纳Ohud医院共90名孕妇,其中45名GDM和45名匹配对照者,检测妊娠24~28周血清SHBG水平发现,GDM组SHBG浓度显著低于对照组,受试者工作曲线(ROC)分析发现SHBG临界值50 nmol/L对GDM诊断敏感性为90%和特异性96%。认为循环SHBG浓度是一个潜在有用的新生物标记物,可预测GDM风险,超出目前已确定的临床和人口风险因素。目前的研究尚不能认定,SHBG水平异常是GDM发生的促发因素还是伴随结果,多数是临床观察,缺少相关的细胞或动物模型进行发病机制探讨。
中国新疆维吾尔族人群饮食中蛋白类、肉类、蔬菜等摄入量较少,膳食品种单一,人们除了日常食用植物油外,为了食物的口感,还会在部分食物(如抓饭、烤包子、奶茶等)的烹调加工过程中加入动物油,如羊油,其主要成分是棕榈酸、硬脂酸的甘油三酸酯,这使得脂肪的摄入量进一步增加,这些因素对血糖的控制造成一定的影响[8]。本研究着眼于临床,针对新疆维吾尔族GDM患者是否同样存在SHBG水平异常,以及不同的血糖干预方案是否对SHBG水平和妊娠结局产生影响,结果发现,干预组FBG水平明显高于对照组,而SHBG水平明显低于对照组(P<0.05);亚组分析发现,治疗组FBG水平明显低于未治疗组,SHBG水平明显高于未治疗组(P<0.05)。由于妊娠中期产妇的体检次数增多,临床资料更完整,因此,本研究以孕周24~28+6周为入组时间点,筛查妊娠前无糖尿病或糖耐量异常的健康孕妇,这样最大限度保证了GDM与妊娠事件的直接关系。为了保证GDM诊断的真实和客观性,本研究根据空腹血糖、餐后1 h血糖和2 h血糖值进行判断。本研究主要分析了产前1d的SHBG和FBG水平,结合既往研究发现,孕妇SHBG和FBG水平在整个妊娠期间是动态变化的,目前仍然无法确定最佳的妊娠时间评估SHBG和FBG水平对妊娠结局的影响价值最大[9]。本研究的重要意义在于比较了GDM患者进行不同的血糖管理对SHBG、FBG水平以及妊娠结局的影响。研究还发现,干预组母婴并发症发生率高于对照组,新生儿出生体重大于对照组(P<0.05);亚组分析发现,治疗组母婴并发症发生率和新生儿出生体重低于未治疗组(P<0.05)。SHBG是肝脏产生的糖蛋白,主要结合循环中类固醇,胰岛素可抑制其分泌,因此,在胰岛素抵抗状态下经常观察到低水平的SHBG[10-11]。GDM妇女和需要胰岛素治疗的妇女SHBG水平较低,妊娠早期SHBG浓度降低的妇女在妊娠后期患GDM的风险增加[12-13]。Zhang等[14]研究指出,GDM患者胎盘组织中存在胰岛素信号转导受体和GLUT蛋白缺陷,SHBG表达减少可能参与胰岛素信号的调节,导致胎盘组织中相关胰岛素信号成分的表达减少,导致胰岛素抵抗和GDM的最终发展。
本研究Pearson相关分析发现,SHBG与FBG、新生儿出生体重呈明显负相关(P<0.05),在对照组、GDM未治疗组和治疗组中均观察到上述相关性。FBG是诊断GDM,评估胰岛素抵抗的重要指标,产前1 d的FBG水平越高,机体胰岛素抵抗的程度越严重,SHBG水平越低[15-17]。GDM患者血糖水平越高,持续时间越长,对胎盘组织的影响可能越大,胎盘长期处于高血糖或糖耐量降低的刺激下,SHBG水平越低可能通过影响胎盘组织中胰岛素相关信号通路的表达,进而影响胎儿的生长发育[18-20]。
综上所述,新疆维吾尔族GDM患者血糖管理影响了分娩前血清SHBG水平,可能与妊娠结局有一定联系。本研究创新点是提示了新疆维吾尔族GDM患者在经过不同的血糖管理下对血清SHBG水平和妊娠结局产生不同的影响,为区域GDM正确管理提供了重要依据;不足之处在于未能进一步探讨妊娠不同时期的SHBG水平变化,也不能直接认为SHBG水平降低是GDM发生或发展的结果,SHBG水平降低能否直接造成母婴妊娠结局异常。因此,本研究结果仍需将来进一步验证和深入探讨。
