儿科住院患者与抗生素相关的不良药物反应发生率及危险因素分析
2021-11-05张忠刚
张忠刚,王 洪,孙 敬
(青海省妇女儿童医院急诊科1,消化科2,青海 西宁 810007)
药物不良反应(adverse drug reaction,ADR)是一个公共健康问题,尤其是在儿科人群中。研究表明[1],ADR 是最常见的死亡原因之一,平均每7例住院患者中就有1例在住院期间患有ADR。由于儿童的生理过程不成熟以及缺乏药物测试和适应症,与成人相比更易受到ADR的影响。据报道[2],在住院期间所有接触药物的儿童中,ADR的发生率约为16.8%。抗生素是所有年龄组住院患者最常使用的治疗药物之一,超过半数住院患者治疗中会使用抗生素[3]。抗生素的使用与儿童ADR的高发病率有关,抗生素与错误报告、严重ADR 和疑似死亡密切相关[4-6]。因此,提高对抗生素相关ADR的因果关系、严重性和可避免性的认识,对儿科人群的安全性至关重要。本研究通过探究住院儿科患者中与抗生素相关的不良药物反应发生率和危险因素,以提高对ADR的认识,降低发病率,提供更好的ADR 管理策略,从而提高儿童患者的安全性。
1 资料与方法
1.1 一般资料 选取2018 年1 月-2020 年1 月在青海省妇女儿童医院住院治疗的1056例儿童患者为研究对象。纳入标准:①住院时间≥48 h;②年龄为出生28 d~12 岁;③接受抗生素治疗超过24 h。排除标准:①急诊科儿童住院患者;②恶性肿瘤、严重心脏疾病、肝胆肾疾病等重大疾病的儿童患者;③临床资料不充分以及研究期结束前仍未出院的患者。本研究已经获得医院伦理委员会批准,所有患儿家属已签署临床研究知情同意书。
1.2 ADR 诊断标准 国家药物差错报告和预防协调委员会将药物不良事件(ADE)定义为与医疗干预或药物剂量有关的伤害[7]。世界卫生组织将ADR 定义为“发生在通常用于预防、诊断或治疗疾病的剂量下的一种有害的、非故意的对药物的任何反应”[8]。参考以上两种定义,本研究中将ADR的诊断标准定义为由于与药物使用有关的干预而引起的有害和不愉快的反应,其识别可预测未来给药的风险,以确保预防和特定治疗以及确定变化剂量或停止治疗。
1.3 方法
1.3.1 基本信息收集 在医院系统的电子病历记录中获得患者的基本信息,如年龄、性别、出生日期、诊断报告、过敏史、不良反应史、既往用药史、住院天数等相关临床数据。
1.3.2 用药记录与随访 使用医生的病历记录、医嘱、患者的用药记录(剂量、剂型、处方抗生素的频率和持续时间)、护士记录、相关实验室报告对患者进行监测。每24 h 更新一次给药信息及其临床进展。详细记录患者可疑的ADR 以及与ADR 相关的可能因素。当停止使用抗生素,患者不再出现症状或体征,或出院、转院或死亡时,随访结束。
1.3.3 药物不良反应评估 根据不良反应术语(WHO-ART)对不良反应进行编码[9],不良反应的总发生率=至少有一种“可能”或“确定”不良反应的儿童人数/儿童总人数×100%。根据解剖治疗化学(ATC)分类系统对可疑药物进行分类[10],根据国际疾病分类第10 版(ICD-10)对诊断进行编码[11]。使用利物浦药物不良反应可避免性评估工具(LCAT)评估因果关系[12]。使用利物浦药物不良反应可避免性评估工具(LAAT)评估ADR的可避免性[13]。ADR的严重程度采用改良的Hartwig 量表进行评估[14]。用药错误分为三类:患者信息、医嘱信息和用药错误(分为处方、转录、配药、给药、监测)。
1.4 统计学方法 采用SPSS 26.0 进行统计学分析,计数资料以[n(%)]表示,采用多因素Logistics 回归分析评估ADR的独立危险因素,P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料比较 最终纳入359例,其中男193例,女166例,年龄<2 岁居多,见表1。
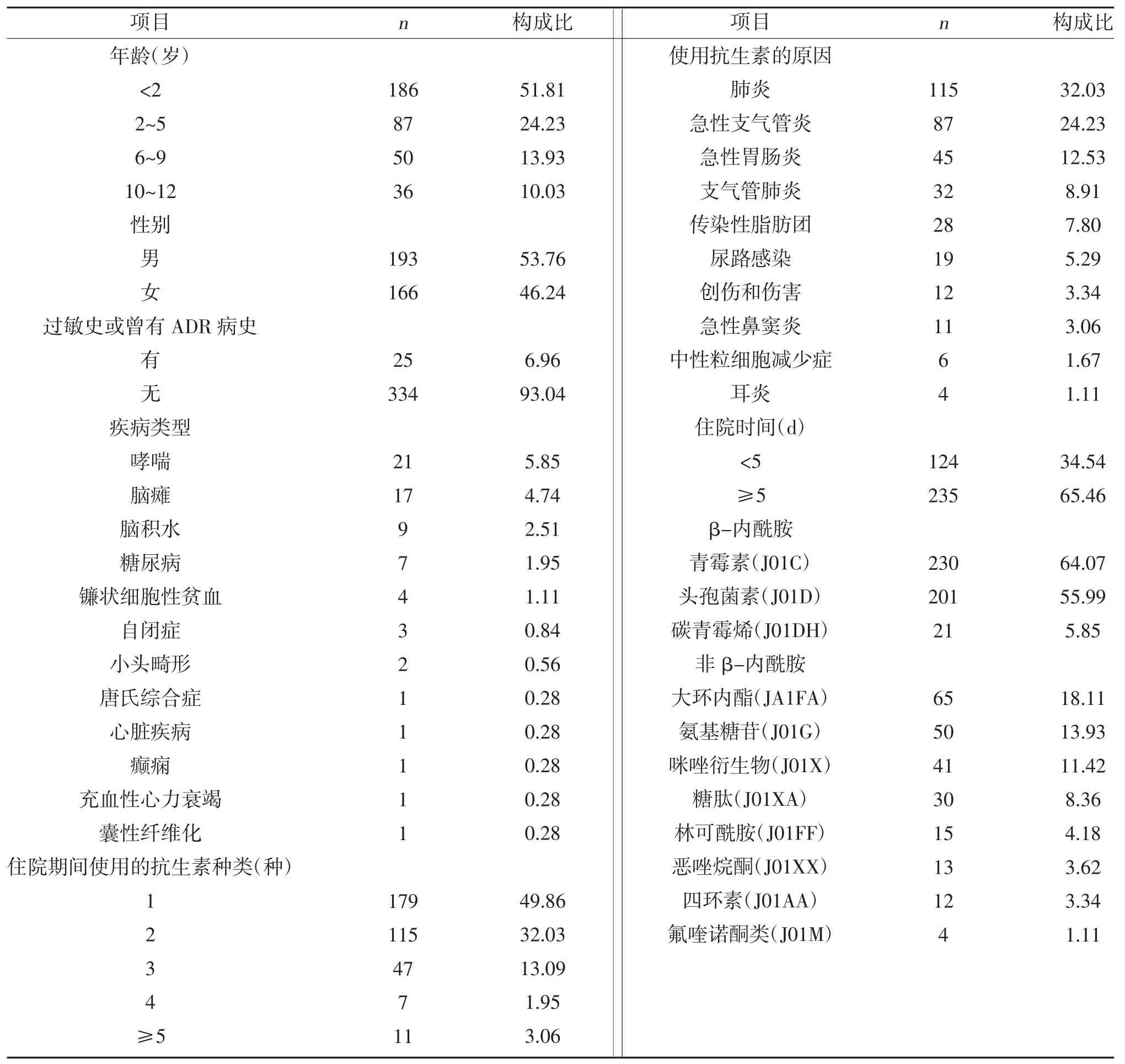
表1 一般资料比较(n,%)
2.2 ADR 特征和可避免性评估“可能”和“确定”ADR的发生率为16.43%(59/359)。轻 度6例(10.17%),中度45例(76.27%),重 度8例(13.56%),无因ADR 死亡病例,见表2。

表2 ADR 特征和可避免性评估(n,%)
2.3 ADR的多因素Logistics 回归分析 在调整各种因素之后,该研究发现年龄<2 岁、过敏史/ADR 史、合并症、抗生素使用种类≥3 种、住院时间≥5 d 为ADR的独立危险因素,见表3。

表3 Logistic 回归分析ADR的独立危险因素[n(%)]
3 讨论
在所有住院患者中,抗生素都是最常用的治疗药物之一,据估计超过一半的住院患者使用了抗生素[3]。据报道,过量使用抗生素会引起诸如抗生素耐药性等问题,还会增加药物治疗差错的风险,从而可能导致可预防性ADR[15]。因此,抗生素与ADR的因果关系评估有助于提供最佳护理,制定安全措施,预防复发和医源性并发症的风险。
有研究显示[3],19%的患者因抗生素相关的不良反应而去急诊科就诊。本研究结果显示,ADR的发生率为16.43%,尤其抗生素错误处方(74.36%)是导致大多数不可避免ADR的原因,而处方错误和监测错误是导致可能避免ADE的主要原因。本研究结果还表明,与使用β-内酰胺和非β-内酰胺类抗生素有关的ADR 主要影响了患者的胃肠道(76.27%)和皮肤(23.73%),该结论与先前发表的研究相一致[16]。其主要原因可能是口服抗生素后肠道正常菌群受到抑制,这可能导致胃肠道中的致病性和非致病性菌群的定植,影响肠道粘膜完整性以及矿物质和维生素的代谢。随访的儿童中大多数ADR 表现为中度。通常在重度和中度情况下,医生会采取干预措施,例如停止使用锌、抗组胺和昂丹西琼的违规药物或临床治疗,以缓解症状。同时,由于隐性疾病可能导致多种药物联合使用,因此难以判别ADR 与单一抗生素治疗剂量具有明确的因果关系。
通过Logistic 回归分析,本研究认为ADR 与多个危险因素之间的显著相关。这些因素主要包括年龄、合并症、抗生素使用种类和住院时间。生理和药理学差异可能导致不同年龄组的药物反应不同,本研究显示,年龄<2 岁的患者ADR 发病高于年龄≥2的儿童,年龄<2 岁是儿童抗生素相关ADR的危险因素。2 岁以下儿童住院人数较多、ADR 发生率较高,可能是由于生理系统不成熟、身体成分变化和特定年龄的生化过程等因素所致。研究还发现,合并症(如糖尿病等)与ADR 有显著关联,因为这种代谢疾病可能会对肾功能产生负面影响,并导致药物代谢不良,从而使患者更容易发生ADR。同时,ADR与患者暴露药物数量之间存在显著相关性,可能是由于药物相互作用的风险与每个处方所开药物的数量成正比,因此可能导致ADR的发展[17]。与有关研究结论一致[18],大多数ADR 在住院时间较长的患者(≥5 d,63.00%)中可观察到。单次住院的持续时间即住院时间,被认为是ADR的危险因素之一。患者每多住院一天,就会增加发生ADR的可能性。有研究表明[19],当住院时间延长时,每天住院患者的ADR的发生率将增加6%。
本研究有一定的局限性:①在同一时间使用多种抗生素或在抗生素之间转换(细菌耐药性,或在整个疗程治疗后改变药物)的效果尚未确定。②对患者出院后未进行随访,因此无法确定ADR 对器官系统(如肝脏和肾脏)的长期影响及其危险因素。③本研究无法阐明ADR 与抗生素之间明确的因果关系。未来的纵向前瞻性研究可解决这些方面。
综上所述,本研究中β-内酰胺类药物是最常用的抗生素,与抗生素相关的ADR 主要涉及头孢曲松、阿奇霉素和青霉素,主要影响了患者的胃肠道和皮肤,多数ADR的严重程度为轻度和中度。此外,年龄<2 岁、过敏史/ADR 史、合并症、抗生素使用种类≥3 种、住院时间≥5 d 为ADR的危险因素。监测儿童抗生素相关ADR的研究对于确保对该人群的安全有效治疗是必要的。
