722实时动态胰岛素泵3C疗法治疗老年甲亢合并2型糖尿病的临床观察
2021-11-04叶正华高明松胡亚耘
叶正华,高明松,胡亚耘
武汉市中西医结合医院(武汉市第一医院)内分泌科,湖北武汉430000
2 型糖尿病(type 2 diabetesmellitus,T2DM)主要是由于机体胰岛素分泌相对不足和胰岛素抵抗引发的一种以高血糖为主要特点的代谢性疾病[1]。甲亢与T2DM 的发病具有相似的免疫学基础,因此临床上较多甲亢患者伴发糖尿病。甲亢合并T2DM 患者主要表现为“三多一少”的典型糖尿病症状以及多汗、畏热、心慌和手颤等表现[2]。在甲亢合并T2DM 患者中,血糖控制是治疗的重点和难点,尤其是各项机能逐渐衰退、免疫功能降低及体质普遍较弱的老年患者。目前临床多采用多次皮下注射胰岛素治疗控制甲亢合并T2DM 患者血糖,但难以满足平稳且快速降低血糖的需求。722 实时胰岛素泵动态血糖监测系统实现了3C疗法(CGM+CSII+CareLink)将持续皮下胰岛素输注、实时动态血糖监测和Carelink 管理软件分析系统联合起来干预糖尿病患者的血糖。输注胰岛素,血糖测定值无线传输,探头和感受器,CareLink 能够全景呈现。3C 疗法能够帮助医生快速、精准和安全地控制患者的血糖,在临床应用中逐渐得到重视[3]。基于此,本研究对老年甲亢合并T2DM 患者采用722 实时胰岛素泵动态血糖监测系统3C 疗法治疗,观察其疗效,以期为治疗T2DM 提供方法。
1 资料与方法
1.1 一般资料 选取武汉市中西医结合医院2019年1月-2021年1月收治的甲亢合并T2DM 患者90 例,根据数字表法随机分为对照组与观察组,每组45 例。诊断标准,T2DM 诊断标准参照《中国2 型糖尿病防治指南》[4];甲亢诊断标准参照《甲状腺功能亢进症基层诊疗指南(2019年)》[5]。纳入标准(1)确诊为甲亢合并T2DM 患者;(2)年龄≥60 岁;(3)患者签署知情同意书;(4)入组前未应用抗甲状腺药物。符合以上全部标准的病例纳入本研究。排除标准(1)对本研究使用药物过敏者;(2)合并严重肝肾等脏器功能障碍者;(3)合并影响血糖水平的疾病,如皮质醇增多症;(4)近3 个月接受过糖皮质激素治疗者;(5)合并血液、免疫系统疾病、严重感染或恶性肿瘤者。具有上述任1 标准的病例不纳入本研究。对照组中男性患者26 例,女性患者19 例;年龄61~76 岁,平均年龄(70.2±3.5)岁;T2DM 病程5~11年,平均病程(8.20±1.67)年;甲亢病程 2~10 个月,平均病程(5.11±1.26)个月;甲亢类型多结节性甲状腺肿伴甲亢19 例,毒性弥漫性甲状腺肿伴甲亢26 例;口服降糖药物28 例;胰岛素抵抗指数为4.21±0.88。观察组中男性患者25 例,女性患者20 例;年龄62~78 岁,平均年龄(70.3±3.7)岁;T2DM 病程5~13年,平均病程(8.40±1.76)年;甲亢病程2~9 个月,平均病程(5.28±1.15)个月;甲亢类型:多结节性甲状腺肿伴甲亢18 例,毒性弥漫性甲状腺肿伴甲亢27 例;口服降糖药物30 例;胰岛素抵抗指数为4.38±0.76。2 组患者一般资料比较差异无统计学意义(>0.05),具有可比性。本研究经医院道德伦理委员会批准(批号为KY2018176)。
1.2 治疗方法 所有患者均给予甲巯咪唑片(上海信谊天平药业有限公司,国药准字H31021440,规格每片5 mg),10 mg/次,3 次/d,口服,持续用药4 周。对照组在此基础上给予采用赖脯胰岛素注射液(甘李药业股份有限公司,国药准字S20063004,规格为300 U/支,3 餐前皮下注射,平均分配到每餐,起始剂量为0.2 U·kg-1·d-1) 和甘精胰岛素注射液(珠海联邦制药股份有限公司,国药准字S20173001,规格为300 U/支,睡前皮下注射,起始剂量为0.1~0.2 U·kg-1·d-1),根据患者空腹血糖水平每3~5 d 调整1 次剂量,直至空腹血糖达标。观察组患者给予722 实时胰岛素泵动态血糖监测系统(美国美敦力公司)监测血糖变化并开启胰岛素泵治疗,采用胰岛素泵持续泵入赖脯胰岛素。将储存于4 ℃环境中监测仪探头置于室温下30 min 复温后使用,患者取平卧位,于脐周大约5 cm且距胰岛素泵植入点10 cm 左右的位置安装血糖监测探头,初始化探头2 h 后检测指尖末梢血糖水平并将指标输入监测仪,4 h 后重复测量并输入血糖指标,根据血糖值调整胰岛素泵剂量,动态血糖监测持续72h,72 h 后采用专用软件分析制定连续血糖图谱,胰岛素泵参数依照使用说明进行设置。初始胰岛素设置为0.4 U/kg,根据监测结果调整用量,全天42%的胰岛素用量经基础量输入,剩余量分别在3 餐前大剂量输入。2 组患者均持续干预4 周。
1.3 观察指标与方法 (1)临床疗效,于疗程结束后评估2 组临床疗效。显效,干预后FBG 水平降低>2.8 mmol/L,餐后2 h 血糖(2 hours postprandial blood glucose,2 h PG)水平下降>4.5 mmol/L,或者虽没有达到上述标准,但血糖已降至正常水平;有效,干预后FBG 水平下降1.1~2.8 mmol/L,2 h PG 水平下降2.2~4.5 mmol/L;无效,干预后FBG 水平降低<1.1 mmol/L,2 h PG 水平下降<1.7 mmol/L,或者病情加重。临床总有效率=(显效例数+有效例数)/总例数×100%[6]。(2)血糖水平检测,采用德国罗氏快速血糖仪检测2 组患者干预前和干预后的空腹血糖(fasting blood glucose,FBG)以及2 h PG。(3)甲状腺功能指标检测,采集所有患者的清晨空腹静脉血5mL,2 500 r/min 离心10 min,取上层血清。采用放射免疫分析法[7]检测促甲状腺激素(thyroid stimulating hormone,TSH)、游离三碘甲腺原氨酸(free triiodothyronine,FT3)和血清游离甲状腺素(free thyroxine,FT4),试剂盒均购于北京北方生物技术研究所,步骤严格按照说明书进行。(4)胰岛素应用剂量和血糖达标率,记录并比较2 组患者血糖达标率以及达标所用胰岛素剂量。(5)不良反应发生率,比较2 组治疗期间不良反应的发生情况,不良反应发生率=不良反应发生例数/总例数×100%。
1.4 统计学分析 采用SPSS 19.0 软件统计分析,以均数±标准差(±s)表示计量资料,经正态性检验与方差齐性检验后,正态分布且方差齐性的计量资料,2组间比较行独立样本t 检验,组内比较用配对样本检验;以例数和百分率表示计数资料,采用2检验或Fisher 检验。<0.05 表示差异有统计学意义。
2 结果
2.1 2 组临床疗效比较观察组临床总有效率(93.33%)明显高于对照组(73.33%)(<0.05)。见表1。

表1 2 组临床疗效比较[例(%)]
2.2 2 组血糖水平比较 干预前,2 组FBG 和2hPG 水平比较差异无统计学意义(>0.05);干预后,2 组FBG 和2 h PG 水平均明显低于同组干预前,观察组FBG 和2 h PG 水平明显低于对照组,差异均有统计学意义(<0.05)。见表2。
表2 2 组血糖水平比较(±s,mmol/L)
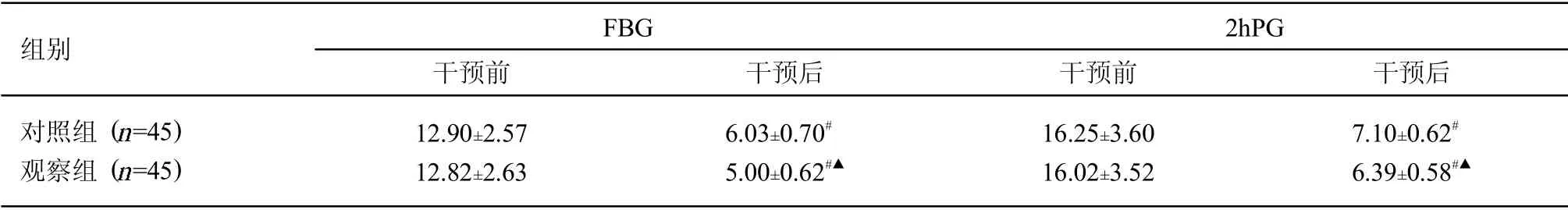
表2 2 组血糖水平比较(±s,mmol/L)
注:与同组干预前比较,#<0.05;与对照组干预后比较,▲<0.05
组别 FBG干预前 干预后2hPG干预前 干预后对照组(n=45)观察组(n=45)12.90±2.57 12.82±2.63 6.03±0.70#5.00±0.62#▲16.25±3.60 16.02±3.52 7.10±0.62#6.39±0.58#▲
2.3 2 组甲状腺功能指标比较 干预前,2 组TSH、FT3和FT4 水平比较差异均无统计学意义(>0.05);干预后,2 组TSH 水平明显高于同组干预前(<0.05),2 组FT3 和FT4 水平均明显低于干预前(<0.05),观察组TSH、FT3 和FT4 水平与对照组的差异均无统计学意义(>0.05)。见表3。
表3 2 组甲状腺功能指标比较(±s)

表3 2 组甲状腺功能指标比较(±s)
注:与同组干预前比较,#<0.05
组别 TSH(mIU/L)干预前 干预后FT4(pmol/L)干预前 干预后对照组(n=45)观察组(n=45)FT3(pmol/L)干预前 干预后0.07±0.02 0.07±0.01 2.82±0.79#2.85±0.82#14.03±1.68 14.10±1.73 5.31±0.69#5.16±0.75#54.38±3.90 54.52±4.03 10.58±2.02#10.69±2.15#
2.4 2 组胰岛素应用剂量和血糖达标率比较 干预后,观察组血糖达标率高于对照组(<0.05),胰岛素应用剂量低于对照组(<0.05)。见表4。

表4 2 组胰岛素应用剂量和血糖达标率比较
2.5 2 组不良反应情况比较 对照组不良反应发生率(11.11%)高于观察组(6.67%),经Fisher 检验得出组间差异无统计学意义(>0.05)。见表5。

表5 2 组不良反应情况比较[例(%)]
3 讨论
甲状腺功能亢进是甲状腺组织增生,甲状腺激素分泌过多,增加消化、循环和神经等系统兴奋性,引起机体代谢亢进的内分泌疾病[6]。甲亢合并T2MD 患者在临床上较为常见。相关研究表明,甲亢合并T2MD患者若无法有效控制血糖,则会导致甲状腺激素分泌过多,加快肠道吸收葡萄糖,降低外周组织对葡萄糖的利用率,导致机体血糖升高,同时甲亢合并交感神经兴奋,促使儿茶酚胺分泌,拮抗胰岛素进而降低胰岛素的降糖作用,加重T2DM[7-8]。因此,在甲亢合并T2MD 患者的治疗中,启动胰岛素控制血糖十分重要。目前,临床控制甲亢合并T2MD 患者血糖的常规方案是采用多次皮下注射胰岛素,但存在无法准确控制胰岛素剂量和无法快速且平稳降低血糖等问题[9-10]。因此寻求更安全准确控制血糖的方法是临床关注的重点。
3C 疗法是整合持续皮下胰岛素输注、实时动态血糖监测系统、Carelink 管理软件分析系统为一体的降糖措施,能够及时获取患者血糖信息,将血糖监测和血糖控制有效结合。相关研究指出[11],722 实时动态胰岛素泵血糖监测仪(美敦力)不仅可实现对血糖的动态监测,且其监测血糖水平与机体实际血糖水平吻合度高于99%。722 实时动态胰岛素泵3C 疗法可通过模拟人体胰腺分泌功能控制胰岛素的持续性输送,减少肝糖原输出的同时满足外周组织对糖的需求[12-13]。本次研究结果显示,观察组临床总有效率明显高于对照组,提示722 实时动态胰岛素泵血糖监测仪3C 疗法治疗甲亢合并T2MD 患者的疗效较好。进一步对2组患者血糖指标进行分析,结果显示干预后观察组FBG 和2hPG 水平明显低于对照组,提示观察组患者的血糖指标改善较对照组更为显著,可能是722 实时动态胰岛素泵3C 疗法可通过维持胰岛素剂量平缓改善患者血糖水平。此外,本研究中干预后2 组TSH 水平高于干预前,FT3 和FT4 水平低于干预前,而其水平在干预后2 组之间无显著差异,这不仅与胰岛素治疗之前应用甲巯咪唑片干预所产生的效应有关,还与患者血糖水平的改善有关。甲亢为T2MD 的常见并发症,如机体长期处于高血糖状态则会兴奋其甲状腺功能,而甲状腺可调控胰岛 细胞功能,使机体血糖水平进一步升高,从而形成恶性循环,因此伴随甲亢的T2MD 老年患者在血糖得到有效改善后,可对甲亢的控制产生积极影响。722 实时动态胰岛素泵3C 疗法依据患者初始血糖值确定胰岛素用量,以动态血糖变化数据调整后续治疗方案,实现个体化血糖水平监测和精准降糖治疗,避免血糖指标波动幅度过大,减轻胰岛 细胞工作负荷,进而使患者血糖指标维持在相对稳定的状态[14-15]。本研究结果显示,观察组血糖达标率高于对照组,胰岛素应用剂量低于对照组,且不良反应发生率较低,由此可见722 实时动态胰岛素泵3C 疗法治疗甲亢合并T2MD 是一种快速且安全的控制血糖的有效手段。
综上所述,722 实时动态胰岛素泵3C 疗法治疗甲亢合并T2MD 疗效确切,可显著改善患者血糖水平,且安全性较好,具有一定临床价值。但是本研究样本数量较小,观察周期有限,纳入和排除标准不够完善,故有待进一步研究。
