序贯治疗中ART启动时间对TB/HIV患者的免疫学影响分析
2021-11-03杨翠先曹东冬劳云飞楼金成辛学娟周锦航李惠琴
严 妍,杨翠先,曹东冬,劳云飞,李 侠,楼金成,辛学娟,周锦航,李惠琴
结核分枝杆菌(Mycobacterium tuberculosis, MTB)感染是HIV/AIDS患者最常发生的机会性感染,我国HIV/AIDS患者中结核病(tuberculosis, TB)患病率为14.44%[1],各地区间的MTB/HIV共感染的流行有所差异。HIV-1感染后可特异性的破坏CD4+T细胞,导致机体免疫功能缺陷,诱发体内潜伏性感染的MTB发展成为活动性TB[2]。与健康人群相比,免疫功能低下的HIV/AIDS患者更易感染MTB,所以即使在接受抗反转录病毒治疗(antiretroviral therapy, ART)的HIV/AIDS患者中,合并TB的发生率仍维持较高水平[3-4]。HIV与MTB能够协同侵犯机体的免疫系统[5],加速疾病的进程,这种共感染增加了患者的疾病负担[6],导致较高的病死率[7]。ART药物与抗结核治疗(antituberculosis therapy, ATT)药物间存在较强的相互作用[8],可影响TB/HIV患者的多个系统[4,9],使得联合治疗成为难点。《国家免费艾滋病抗病毒药物治疗手册(4版)》[10]和《中国艾滋病诊疗指南(2018版)》[11]均建议:HIV/AIDS患者一旦发现活动性TB都应立即开始ATT,并尽早接受ART。在TB/HIV患者中实施ART-ATT联合治疗方案,有助于改善患者的预后,降低病死率[12]。现收集云南省传染病医院2014年1月—2017年12月间收治入院的TB/HIV患者资料,探讨序贯治疗中ART启动时间对TB/HIV患者免疫学的影响,为TB/HIV患者的治疗提供参考。
1 对象与方法
1.1 对象 将云南省传染病医院2014年1月—2017年12月收治入院的TB/HIV患者纳入研究。纳入标准:①年龄18~65岁;②免疫蛋白印迹法确认HIV-1抗体阳性;③确诊TB,诊断标准参考《肺结核诊断》[13];④TB初治患者;⑤入院时接受免疫学检查,且在治疗第24周及48周的随访中至少有1次免疫学检查(CD4+T细胞、CD8+T细胞);⑥ART及ATT方案参考《国家免费艾滋病抗病毒药物治疗手册(第4版)》[10]。排除标准:①孕妇、哺乳期妇女;②肺外TB患者;③复治TB患者;④耐药TB患者;⑤ART及ATT方案未参考《国家免费艾滋病抗病毒药物治疗手册(第4版)》[10]患者;⑥因发生严重肝肾损伤或严重贫血导致中断ART或ATT的患者。
1.2 方法 收集并分析患者一般及临床资料。资料内容包括患者入院时的人口学特征[性别、年龄、民族、身体质量指数(body mass index, BMI)],ART方案,A TT方案,免疫学指标(CD4+T细胞、CD8+T细胞计数、CD4/CD8比值),随访资料等。根据TB/HIV患者接受ART时机分为3组,A组:ART基础上启动ATT;B组:ATT 8周内启动 ART;C组:ATT 8周后启动ART。(以启动ATT前的检查结果作为本研究基线资料,收集治疗第24周和48周的免疫学指标。免疫学随访数据来源于国家艾滋病免费抗病毒药物治疗信息系统,但由于该数据库未收录抗酸染色等TB的结局指标,以及随访期内TB/HIV患者的HIV-1载量缺失较多,所以本研究未纳入这2项指标。各时间点患者例数详见表1。
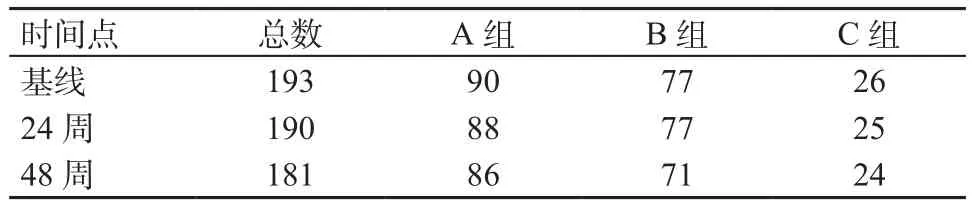
表1 各时间点实际随访患者数(例)Table 1 Actual follow-up cases at each time point(cases)
1.3 统计学处理 使用SPSS 25.0软件进行统计学分析。正态分布计量资料以x±s表示,非正态分布计量资料以中位数和四分位数[M(P25,P75)]表示;计数资料以百分比或率表示。计量资料的正态分布采用Shapiro-Wilk检验,3组间若满足方差相等时采用单因素方差检验,不满足方差相等时采用Kruskal-Wallis秩和检验;计数资料采用χ2检验。由于观察期内24周和48周存在部分缺失值,CD4+T细胞计数、CD8+T细胞计数、CD4/CD8比值等重复测量数据采用计量资料或计数资料的广义估计方程分析,分别构建Independent、AR(1)、Exchangeable、Unstrcutured 4种作业相关矩阵,利用QIC和QICC统计量对作业相关矩阵进行选择,统计量越小,表示作业相关矩阵越能体现数据结构特征。组内、组间的两两比较采用Bonferroni法校正。P<0.05表示差异有统计学意义。
2 结 果
2.1 一般情况 本研究共纳入TB/HIV患者193例,平均年龄(39.96±9.56)岁,其中男性135例(69.95%),根据接受ART的时机分为:A组90例、B组77例、C组26例。3组患者的性别、民族、年龄和BMI等人口学特征相比,差异均无统计学意义(P均>0.05);基线免疫学指标CD4+T细胞计数和CD4/CD8比值之间差异有统计学意义(P均<0.05),而CD8+T细胞计数之间差异无统计学意义(P=0.272);采纳的ART和ATT方案患者数差异无统计学意义(P>0.05)。详见表2。

表2 3组患者基线情况比较Table 2 Comparison of general information at baseline of patients in 3 groups
2.2 免疫学指标变化 基线时A组和C组的CD4+T细胞计数均高于B组(P=0.001,0.042);A组的CD4/CD8比值大于B组(P=0.032)。治疗24周,3组的CD4+T细胞、CD8+T细胞计数和CD4/CD8比值之间差异均无统计学意义(P均>0.05)。治疗48周,B组的CD8+T细胞计数高于A组(P=0.017);A组的CD4/CD8比值高于B组(P=0.011),其他指标各组间比较差异均无统计学意义(P均>0.05)。详见图1。

图1 3组组间免疫学指标比较(中位数)A. CD4+ T细胞计数的比较;B. CD8+ T细胞计数的比较;C. CD4/CD8值的比较;广义估计方程分析3组间免疫学差异;*. P<0.05,**. P<0.01,***. P<0.001Figure 1 Inter-group comparison of immunological indicators in 3 groups(median)
A组CD4+T细胞计数、CD8+T细胞计数、CD4/CD8比值在治疗后呈不同程度升高(P<0.001)。B组CD4+T细胞计数、CD8+T细胞计数、CD4/CD8比值随治疗时间呈不同程度的上升趋势(P<0.001)。C组的CD4+T细胞计数、CD4/CD8比值不同程度上升(P<0.001,0.040),CD8+T细胞计数较稳定。详见图2。

图2 3组组内免疫学指标变化(中位数)A. CD4+ T细胞计数的比较;B. CD8+ T细胞计数的比较;C. CD4/CD8比值的比较;广义估计方程分析3组组内免疫学变化;*. P<0.05,**. P<0.01,***. P<0.001Figure 2 Intra-group comparison of immunological indicators in 3 groups(median)
第24周时,A组CD4+T细胞计数的绝对数量增高43(-26,136)cells/μl,B组增高104(40,187)cells/μl,C 组增高 17(-4,68)cells/μl;48周时,A组增高96(7,230)cells/μl,B 组增高 134(64,242)cells/μl,C 组增高 91(-9,255)cells/μl,以B组CD4+T细胞计数增高的绝对数量最多。治疗第24周、第48周时3组CD4+T细胞计数的增幅比较,差异均有统计学意义,且B组的增幅高于A组和C组(Bonferroni,P均<0.05),详见表3。

表3 3组患者CD4+ T细胞计数较基线增幅情况(%)[M(P25,P75)]Table 3 Increase of CD4+ T cell count compared with baseline in 3 groups(%)[M(P25, P75)]
2.3 治疗后 CD4+T 细胞计数≥ 500 cells/μl患者比例 随访48周时,3组中CD4+T细胞计数升高至≥500 cells/μl的患者比例分别为:A 组 11.11%(10/90),B组 12.99%(10/77),C组11.54%(3/26)。24周 时,B组CD4+T细胞计数≥500 cells/μl患者比例大于其基线时(P=0.032);A组、C组CD4+T细 胞计 数≥500 cells/μl患者比例较基线时差异均无统计学意 义(P=0.245,0.376)。48周时,A组、B组CD4+T细胞计数≥500 cells/μl患者比例均大于基线时(P=0.012,0.002);C组CD4+T细胞计数≥500 cells/μl患者比例较基线时差异无统计学意义(P=0.153)。3组在基线、24周和48周时,CD4+T细胞计数≥500 cells/μl患者比例之间差异均无统计学意义(P均>0.05)。详见图3。
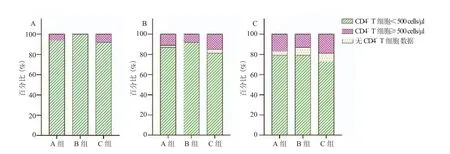
图3 3组患者CD4+ T细胞计数≥500 cells/μl比例A. 基线时3组CD4+ T细胞计数≥500 cells/μl比例;B. 24周时CD4+ T细胞计数≥500 cells/μl比例;C. 48周时CD4+ T细胞计数≥ 500 cells/μl比例Figure 3 Proportion of patients with CD4+ T cell count ≥ 500 cells/μl in 3 groups
3 讨 论
对于TB/HIV患者应避免同时开始ART和ATT,目前《国家免费艾滋病抗病毒药物治疗手册(4版)》[10]建议优先提供ATT,之后再启动ART,且倾向于尽早接受ART[14]。研究显示,联合治疗的顺序及时机与TB/HIV患者的免疫重建关系密切[15],因此确定TB/HIV患者联合治疗的最佳时机对患者预后至关重要。本研究通过对云南省传染病医院TB/HIV住院患者分析发现,在TB/HIV患者中8周内接受ART者与ART基础上行ATT者、8周后ART者相比,免疫应答更迅速。
临床诊疗实践过程中,TB/HIV患者类型分为已经接受ART和尚未开始ART 2类,故联合治疗分为ART序贯ATT和ATT序贯ART 2种方式。接受ART的患者发生TB时,应立即开始ATT;而尚未启动ART的TB患者,主要依据CD4+T细胞计数水平确定开始ART时机[10]。本研究中大多数HIV感染者在确诊TB时已接受ART或在ATT 8周内行ART,仅部分患者为ATT 8周后行ART。对于未行ART的TB/HIV患者,其原因常常是TB控制不佳、一般情况差,被动延迟至ATT 8周以后启动ART;且考虑ART与ATT药物间的相互作用及发生免疫重建炎性综合征(immune reconstitution inflammatory syndrome, IRIS)的风险,部分患者还可推迟至ATT结束后再接受ART[15]。基于上述原因,虽然8周后接受ART的联合治疗与我国现行指南不符[10-11],但这种序贯治疗为TB/HIV患者临床治疗提供了额外的数据参考。
HIV-1感染可破坏CD4+T细胞,减少CD4+T细胞产生及损害胸腺功能,CD8+T细胞被激活并维持较高水平,从而发生CD4/CD8比值倒置。研究显示,联合治疗中ART的启动时间可以影响患者预后[16],8周内行ART更有利于控制HIV-1载量[3]。CD4+T细胞计数和CD4/CD8比值是评价TB/HIV患者免疫重建效果的重要指标[17-20],能较好的反映2种疾病的疗效[17-18,21-22]。本研究中3组患者在48周随访期内CD4+T细胞计数、CD4/CD8比值均呈不同程度上升趋势,表明序贯治疗能有效恢复免疫功能[23-24]。A组和B组的CD4+T细胞计数在序贯治疗后开始上升,而C组则延迟至24周开始上升,提示尽早开始ART能促进CD4+T细胞计数的恢复。Karo等[21]研究报道,在序贯治疗中,CD8+T细胞计数仅在最初几周增加,在后期则逐渐平稳,与本研究结果稍有差异,本研究中仅A组CD8+T细胞计数在联合治疗24周后趋于稳定,而B组持续增高,C组则变化不明显。文献报道,基线CD4+T细胞计数低的TB/HIV患者在接受联合治疗后,CD4+T细胞计数增加更明显,但CD4+T细胞计数仍低于基线CD4+T细胞计数高组[25],即基线CD4+T细胞计数低组的免疫重建效果较基线CD4+T细胞计数高组差[26-27]。而本研究也发现B组基线CD4+T细胞计数低于A组和C组,在治疗后,B组的CD4+T细胞计数增幅高于其他2组,在随访24周、48周时,B组的CD4+T细胞计数与A组和C组之间的差异均无统计学意义(P均>0.05)。此外,有研究显示,在ATT 8周内开始ART有助于减少IRIS的发生[14]。综上所述,8周内开始ART可能更有利于促进TB/HIV患者的免疫恢复。
ART的目的在于控制HIV/AIDS患者的病毒载量,并恢复免疫,即CD4+T细胞计数≥500 cells/μl。多数患者在接受治疗后能实现病毒学抑制并获得免疫重建[24],而合并TB的患者免疫重建恢复不完全[21],与本研究结果相似,即3组CD4+T细胞计数恢复至500 cells/μl以上比例较低。HIV/AIDS属于慢性疾病,临床中大量患者CD4+T细胞计数长期<500 cells/μl,本研究仅随访了48周的短期治疗效果,可能难以达到免疫功能复常的目标,后续将延长随访期进一步分析。
本研究存在一定局限性。①各序贯治疗组的患者入院时基线指标无显著性差异,但患者的分组缺乏随机性,即观察性研究固有的局限性;②缺乏长期的病毒学和痰涂片等数据,未能充分评估TB/HIV患者接受联合治疗后的恢复情况;③研究获取的样本量较少,未有效评估患者的依从性,因此应谨慎解释本研究的结果。但本研究结果支持了现行的指南,为TB/HIV患者制定更为合理的联合治疗方案提供了参考。
综上所述,TB/HIV患者应尽早接受ART,以恢复免疫功能,ATT 8周内接受ART,免疫重建效果最佳。
