重组人脑利钠肽治疗急性心肌梗死合并心力衰竭对心功能及循环内分泌激素水平的影响
2021-10-21王倩那静
王倩,那静
(沈阳经济技术开发区人民医院心内科,辽宁 沈阳 110000)
急性心肌梗死合并心力衰竭主要是由于机体心功能受损、左心室扩张、静脉回流受阻等原因所致,与钙循环异常、心肌代谢改变、心室重构等因素有关[1],病情发展急促、迅猛,致死风险高。临床上对急性心肌梗死合并心力衰竭的治疗主要采用醛酮受体拮抗剂、血管紧张素转换酶抑制剂、基因重组人脑利钠肽等药物治疗[2]。重组人脑利钠肽(rhBNP)是抗心力衰竭治疗中一种常用的药物,既往报道主要针对其在心功能恢复效果方面的研究,而对心肌梗死患者氧化应激反应、微环境紊乱的防治作用报道较少[3]。基于此,本研究主要探讨采用重组人脑利钠肽治疗对急性心肌梗死合并心力衰竭患者心功能与循环内分泌激素水平的影响,现将结果报道如下。
1 资料与方法
1.1 一般资料
经医学伦理委员会批准,选取我院2020 年2 月—2021 年2 月接诊治疗的98 例急性心肌梗死合并心力衰竭患者,纳入标准:①经超声、心电图与生化检验等确诊;②符合《中国心力衰竭诊断和治疗指南2014》中关于AMI 合并心力衰竭的诊断标准[4];③发病至入院时间<48 h;④NYHA 分级为Ⅱ~Ⅳ级;⑤年龄≤80岁;⑥患者既往无心力衰竭、心肌梗死病史;⑦未接受重大心脏手术;⑧患者对试验所用药物无过敏史,可耐受;⑨患者及家属知情同意,并签署知情同意书。排除标准:①患者合并心源性休克、血容量不足恶性心律失常、重度心脏瓣膜病等疾病者;②合并心、肾、肝等重要脏器功能不全者;③心脏机械性并发症者;④急慢性疼痛、外伤者;⑤恶性肿瘤者;⑥长期昏迷患者;⑦合并精神系统疾病者;⑧免疫系统疾病者。按照入院顺序分为对照组与观察组,每组49例。观察组中男28 例,女21 例;年龄48—80 岁,平均年龄(62.33±3.58)岁;病程4 ~25 h,平均病程(18.35±1.54)h ;心功能分级(美国纽约心脏协会NYHA 分级)Ⅱ级15 例,Ⅲ级21 例,Ⅳ级13例。对照组中男27 例,女22 例;年龄47—80 岁,平均年龄(63.46±4.02)岁;病程2 ~24 h,平均病程(17.82±1.77)h;NYHA 分级Ⅱ级17 例,Ⅲ级23例,Ⅳ级9 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组患者采用常规治疗,主要有吸氧、强心、降脂、利尿、纠正心力衰竭和扩张血管等治疗,并依据患者的血压情况给予硝酸甘油。观察组患者在此基础上,给予重组人脑利钠肽治疗(生产企业:成都诺迪康生物制药有限公司,国药准字S20050033),使用剂量为1.5μg/kg,90 s 注射后,按照患者的平均动脉压、血压对剂量进行调整,剂量调整为持续72 h 静脉微泵注射,0.007~0.010 μg/(kg·min)。随后根据患者血流动力学、血压情况的改变对重组人脑利钠肽剂量进行调整,收缩压(SBP)90 mmHg 及以上或平均动脉压65 mmHg 及以上时,剂量调整为0.015~0.030μg/(kg·min),对患者使用升压药预防低血压。
1.3 观察指标
比较两组临床治疗疗效、循环内分泌激素水平[血浆肾素(PRA)、血管紧张素Ⅱ(AT Ⅱ)、醛固酮水平(ALD)]、心功能[左室舒张末期内径(LVEDd)、左室射血分数(LVEF)、左室收缩末期内径(LVESd),心排血量(CO)、心脏指数(CI)、每搏输出量(SV)]、氧化应激指标[血清丙二醛(MDA)、谷胱甘肽过氧化物酶(GSH-Px)、血清过氧化物歧化酶(SOD)]、心率(HR)、中心静脉压(CVP)、超敏C 反应蛋白(hs-CRP)、N 末端脑利钠肽前体(NT-proBNP)及不良反应发生率。临床治疗疗效:呼吸困难、肺部湿啰音等临床症状消失,体力活动不受限制,心功能改善达到2 级以上为显效;呼吸困难、肺部湿啰音等临床症状获得显著缓解,体力活动受到一定限制,心功能改善≥1 级为有效;临床症状、心功能治疗后并无改善,心功能甚至出现加重为无效;总有效率=显效率+有效率。
1.4 统计学方法
采用SPSS 22.0 统计软件处理数据,计量资料采用(±s)表示,组间比较采用单因素方差分析或t检验;计数资料采用[n(%)]表示,组间比较采用χ2检验。以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组临床治疗疗效比较
观察组治疗后显效26 例,有效22 例,无效1 例,治疗总有效率为97.96%(48/49);对照组治疗后显效11 例,有效31 例,无效7 例,治疗总有效率为85.71%(42/49);观察组治疗总有效率高于对照组,差异有统计学意义(χ2=4.900,P=0.027)。
2.2 两组循环内分泌激素水平比较
治疗后7 d,两组PRA、AT Ⅱ、ALD 水平均较治疗前下降,且观察组各指标低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组治疗前后循环内分泌激素水平比较(±s)

表1 两组治疗前后循环内分泌激素水平比较(±s)
组别 例数 时间点 PRA(%) AT Ⅱ(ng/ml) ALD(pmol/L)观察组 49 治疗前 21.89±8.94 142.64±19.88 287.51±29.38治疗后 4.31±1.18 50.36±11.27 101.37±14.86对照组 49 治疗前 21.76±9.22 140.52±21.33 285.29±28.87治疗后 8.95±1.77 65.28±10.73 155.72±15.92
2.3 两组心功能比较
治疗后7 d,两组LVEF、LVEDd、LVESd,CO、CI、SV 水平均较治疗前上升,且观察组各指标高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组治疗前后心功能指标水平比较(±s)

表2 两组治疗前后心功能指标水平比较(±s)
组别 例数 时间点 LVEF(%) LVEDd(mm) LVESd(mm) CO(L) CI(L/min/m2) SV(ml)观察组 49 治疗前 35.88±2.47 67.29±6.38 56.62±5.33 3.61±1.22 2.69±0.61 60.48±8.47治疗后 53.82±4.15 51.33±4.25 42.71±3.22 5.29±1.01 3.41±0.59 68.03±6.61对照组 49 治疗前 36.29±3.18 66.89±6.18 55.82±5.27 3.69±1.25 2.71±0.60 59.47±8.31治疗后 46.37±3.11 57.32±3.86 48.72±3.74 4.52±1.20 3.22±0.48 64.87±6.42
2.4 两组氧化应激指标比较
治疗后7 d,两组MDA、GSH-Px、SOD 水平均较治疗前下降,且观察组MDA 水平低于对照组,GSH-Px、SOD 水平高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组治疗前后氧化应激指标比较(±s)

表3 两组治疗前后氧化应激指标比较(±s)
组别 例数 时间点 MDA(mmol/L) GSH-Px(U/L) SOD(U/L)观察组 49 治疗前 19.54±3.01 103.68±10.17 87.26±4.35治疗后 12.03±1.32 123.62±13.64 99.29±8.35对照组 49 治疗前 19.58±3.13 106.89±11.29 87.69±4.47治疗后 14.68±1.55 113.47±10.26 91.27±6.43
2.5 两组HR、CVP 水平比较
治疗后7 d,两组HR、CVP 水平较治疗前下降,且观察组各指标低于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组治疗前后HR、CVP 水平比较(±s)
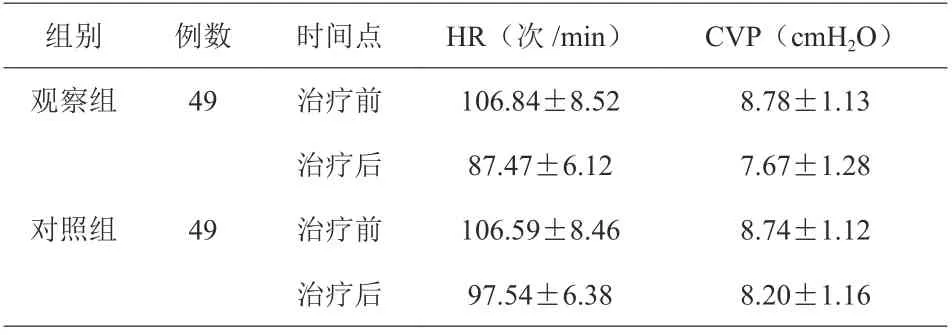
表4 两组治疗前后HR、CVP 水平比较(±s)
组别 例数 时间点 HR(次/min) CVP(cmH2O)观察组 49 治疗前 106.84±8.52 8.78±1.13治疗后 87.47±6.12 7.67±1.28对照组 49 治疗前 106.59±8.46 8.74±1.12治疗后 97.54±6.38 8.20±1.16
2.6 两组NT-proBNP、hs-CRP 水平比较
治疗后7 d,两组NT-proBNP、hs-CRP 水平均较治疗前下降,且观察组各指标低于对照组,差异有统计学意义(P<0.05),见表5。
表5 两组治疗前后NT-proBNP、hs-CRP 水平比较(±s)
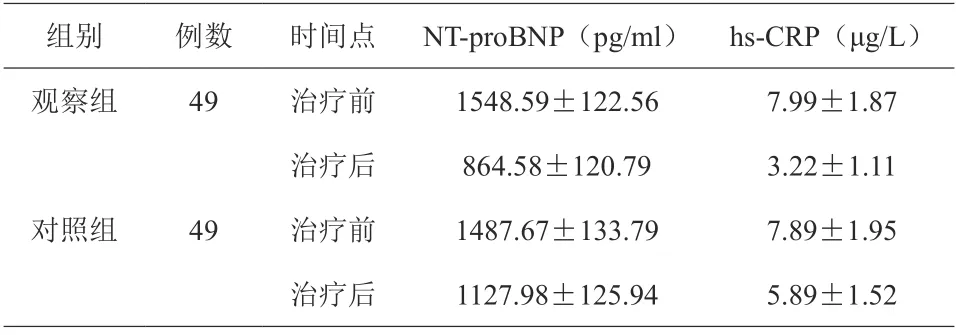
表5 两组治疗前后NT-proBNP、hs-CRP 水平比较(±s)
组别 例数 时间点 NT-proBNP(pg/ml) hs-CRP(μg/L)观察组 49 治疗前 1548.59±122.56 7.99±1.87治疗后 864.58±120.79 3.22±1.11对照组 49 治疗前 1487.67±133.79 7.89±1.95治疗后 1127.98±125.94 5.89±1.52
2.7 两组不良反应发生情况比较
观察组发生恶心呕吐3 例,低血压1 例,不良反应发生率为8.16%(4/49);对照组发生恶心呕吐2 例,低血压1 例,不良反应发生率为6.12%(3/49);观察组不良反应发生率略高于对照组,但差异无统计学意义(χ2=0.134,P=0.695)。
3 讨论
3.1 重组人脑利钠肽(rhBNP)作用机制
目前,临床上治疗AMI 合并心力衰竭以手术治疗为主要手段,但术后并发症发生率比较高。重组人脑利钠肽(rhBNP)是目前临床上一种较为常用的一线抗心力衰竭药物,对于心力衰竭治疗具有较好的效果[5]。rhBNP 是一种新型的抗心力衰竭药物,具体作用机制是促进肾小球滤过,调节血容量,促进利尿、排钠,减轻心脏负荷,抑制因平滑肌收缩导致的血管收缩。rhBNP可增加心输出量,有效降低机体内C 反应蛋白含量在降低心脏负荷方面具有较好的疗效[6]。同时,rhBNP 作为一种内源性多肽物质,能够与利钠肽受体结合,对肾素-血管紧张素有天然拮抗作用,可提高细胞内cGMP浓度,且对心纤维原细胞和血管平滑肌细胞内皮素也可起到拮抗作用,舒张平滑肌、降低全身动脉压,改善心脏负荷的作用。此外,rhBNP 还能够减少肾素和醛固酮分泌,提高肾小球滤过率[7]。
3.2 rhBNP 治疗急性心肌梗死合并心力衰竭的效果
本研究结果显示,观察组治疗总有效率高于对照组,且治疗后观察组PRA、AT Ⅱ、ALD、HR、CVP、NT-proBNP、hs-CRP 水平低于对照组,LVEF、LVEDd、LVESd、CO、CI、SV 水平高于对照组(P<0.05),其原因可能是因为rhBNP 可平衡肺循环动脉,起到利尿、利钠、降低容量负荷的作用,进而让心脏负荷得到显著的改善,提高心肌缺血耐受性,让梗死的心肌获得保护。急性心肌梗死合并心力衰竭的发生及发展与氧化应激失衡以及疾病程度密切相关,心肌缺血再灌注会产生大量的自由基,大量消耗SOD 及GSH-Px,而MAD 则明显增多。本研究中观察组治疗后MDA 水平低于对照组,而GSH-Px、SOD 水平高于对照组(P<0.05),考虑原因可能为rhBNP 能够一定程度抑制心力衰竭患者的氧化应激过度激活,清除氧自由基,抑制激素生成,从而保护心肌。此外,观察组不良反应发生率略高于对照组,但差异无统计学意义(P>0.05),提示rhBNP 治疗后不良反应微轻,可经对症处理后缓解,具有应用安全性。
综上所述,rhBNP 治疗急性心肌梗死合并心力衰竭患者临床疗效满意,可改善患者循环内分泌激素水平及心功能,降低氧化应激指标水平,缓解患者临床症状,应用安全可靠。
