血流导向装置治疗颅内分叉部动脉瘤疗效分析
2021-10-13唐国强付晓杰韩凯昊权涛袁永杰方松徐浩文
唐国强付晓杰韩凯昊权涛袁永杰方松徐浩文△
1)郴州市第一人民医院,湖南 郴州423000 2)郑州大学第一附属医院,河南 郑州450052
脑动脉瘤破裂是导致蛛网膜下腔出血的主要原因。随着介入技术的普及和介入材料的发展,血管内治疗已成为治疗颅内动脉瘤的主要方式之一。脑动脉瘤的血管内治疗主要包括单纯弹簧圈填塞、支架或球囊辅助下弹簧圈填塞、血流导向装置植入等,其中血流导向装置植入因操作相对简单、适用于复杂动脉瘤,越来越多地被应用于临床。近年来大量前瞻性和回顾性研究表明,血流导向装置治疗动脉瘤具有良好的可行性、可接受的围手术期并发症发生率、病死率以及较好的疗效[1-3]。血流导向装置是在颅内动脉瘤血流动力学研究基础上发展起来的一种血流重塑装置,其治疗动脉瘤原理不同于传统的弹簧圈栓塞或支架辅助下动脉瘤栓塞术,其关注点从囊内栓塞转向动脉瘤载瘤动脉的血流重建。由于其细密的支架网格以及较强的血流导向作用,更有利于动脉内皮细胞沿着支架网格的移行生长及瘤颈覆盖闭合。通过血流导向装置的高金属覆盖率和高网孔率设计,对局部血流进行重塑,将载瘤动脉向动脉瘤内的冲击血流导向远端正常血管内,从而减少局部血流对动脉瘤的冲击,使动脉瘤内的血流动力学情况得以改善,最终在动脉瘤内形成血栓,进而实现动脉瘤的闭塞[4]。血流导向装置植入治疗颅内动脉瘤的适应证前期主要为大型及巨大型动脉瘤,但由于其独特的治疗理念及相对简单的操作要点,国内外逐渐将其应用于破裂动脉瘤、小型及中型动脉瘤、后循环动脉瘤以及Willis环远端动脉瘤的治疗中。颅内血管分叉处动脉瘤属于相对复杂的动脉瘤类型,传统的介入栓塞有引起载瘤动脉或旁路分支血管闭塞的风险。目前国内外有少量研究尝试将血流导向装置应用于颅内血管分叉处动脉瘤的治疗中,但仍存在争议,有学者认为被血流导向装置覆盖的旁路分支血管会出现管径变细或闭塞,由此引发颅内缺血症状[3],而其他学者认为这种狭窄或闭塞往往都是无症状的[5]。基于此,本研究回顾性分析了42例(共44枚颅内动脉瘤)接受血流导向装置治疗颅内分叉部动脉瘤患者的临床资料以及随访结果,旨在探讨血流导向装置植入对颅内血管分叉处动脉瘤的安全性及有效性。
1 资料与方法
1.1 一般资料回顾性分析2015-07—2019-12郑州大学第一附属医院神经介入科采用血流导向装置治疗的颅内分叉部动脉瘤并进行影像学随访的患者42例(44个动脉瘤),其中男11例,女31例;年龄27~82(56.2±11.1)岁。所有动脉瘤均为未破裂动脉瘤。临床症状:头痛3例,无症状39例。
1.2 动脉瘤特点动脉瘤部位:大脑中动脉分叉部动脉瘤31个,大脑前动脉A1段动脉瘤3个,前交通动脉瘤3个,大脑前动脉A3段动脉瘤4个,基底顶端动脉瘤1个,胚胎型后交通动脉起始部动脉瘤2个。动脉瘤形态:囊状37个,梭型7个。动脉瘤直径1.2~19(6.25±4.07)mm,瘤颈大小1.5~15.7(5.67±2.70)mm。预计被血流导向装置覆盖的旁路分支血管包括:M2 31支,A1 3支,A2 3支,A3 4支,PcoA 2支及P1 1支。
1.3 治疗策略
1.3.1 治疗方案:所有患者均接受血流导向装置植入并必要时动脉瘤栓塞治疗颅内动脉瘤。血流导向装置大小的选择基于对3D血管直径的测量。对于动脉瘤形态不规则或有明显瘤颈处喷射征的病变,置入密网支架同时辅助以弹簧圈栓塞。
1.3.2 围手术期用药:未破裂动脉瘤患者术前5 d口服拜阿司匹林100 mg+氯吡格雷75 mg/d或阿司匹林100 mg+替格瑞洛(负荷剂量180 mg顿服,维持剂量90 mg/d,2次/d),根据患者基因型检测决定口服氯吡格雷或替格瑞洛。所有患者术前进行血小板功能检测,血小板抑制率>50%后方行密网支架植入手术。所有治疗均在全麻下进行,常规采用股动脉入路,置鞘成功后静脉给予肝素4 000~5 000 U,以维持激活凝血时间250~300 s。术后患者继续双抗方案6个月,影像复查后依据结果决定是否改为单抗治疗。
1.4 动脉瘤及分支血管评估及随访两名有丰富经验的神经介入医师于介入治疗术后立即对术后影像进行O'Kelly-Marotta评分评估,其中O'Kelly-Marotta评分C、D级为愈合良好,A和B级为未完全愈合[6]。对于围手术期的出血与缺血并发症均给予详细记录。所有患者进行临床和影像学随访。使用mRS评分进行预后评估;使用O'Kelly-Marotta评分评估动脉瘤预后情况,同时对血流导向装置覆盖的旁路分支血管进行评估,分类包括无改变、狭窄或闭塞。
1.5 统计学方法采用SPSS 23.0软件进行统计学处理,计量资料采用均数±标准差(±s)表示,2组均数间比较采用t检验;多组均数间比较采用方差分析;计数资料采用率表示,采用χ2检验或Fisher近似检验。以P<0.05为差异有统计学意义。
2 结果
2.1 血流导向装置治疗颅内动脉瘤的安全性42例患者共44个动脉瘤均顺利进行血流导向装置植入治疗,均采用单枚血流导向装置治疗,其中21个动脉瘤采用血流导向装置辅助弹簧圈栓塞治疗,23个动脉瘤采用单纯血流导向装置植入治疗。采用PED治疗33个,采用Tubridge治疗11个(表1)。1例(2.4%)大脑中动脉动脉瘤患者采用Tubridge辅助弹簧圈栓塞治疗后出现支架内血栓形成,导致出现一侧肢体活动障碍,给予血管复通成形并后续康复治疗后,7个月随访时患者mRS评分1分,其他患者术后及随访时mRS评分均为0分。术后即刻O'Kelly-Marotta评分A1级24个,A2级1个,A3级2个,B1级10个,B2级2个,B3级1个,D级4个。
2.2 血流导向装置治疗颅内动脉瘤的有效性42例患者均于术后5~18个月(平均8.1个月)进行临床和影像学随访,结果显示单纯血流导向装置植入患者mRS评分均为0分。血流导向装置辅助弹簧圈治疗患者mRS评分1分1例,余均为0分。所有患者均行DSA随访,结果显示血流导向装置辅助弹簧圈治疗组动脉瘤愈合良好18个,未完全愈合3个;单纯血流导向装置治疗组动脉瘤愈合良好15个,未完全愈合8个。2处病变发生支架内轻度再狭窄。被覆盖的旁路分支血管中26支(59.1%)血管直径无变化,15支(34.1%)血管发生狭窄性改变(图1),3支(6.8%)血管闭塞(均为无症状性)。见表2。

图1 右侧大脑中动脉M2段蛇形动脉瘤,采用Pipline支架植入重建血管,远端开放不良,后远端植入一枚Enterprise支架,5个月随访见动脉瘤消失,M2下干及大脑前动脉狭窄样改变(白色箭头示)Figure 1 Serpentine aneurysm of M2 of right middle cerebral artery,treated with Pipeline stent and Enterprise stent transplantation.The 5-month fallow-up indicated the cured aneurysm and stenosis of inferior segment of M2 artery and anterior cerebral artery

表1临床基线资料、治疗及随访结果Table 1 Clinical baseline,treatment and follow up
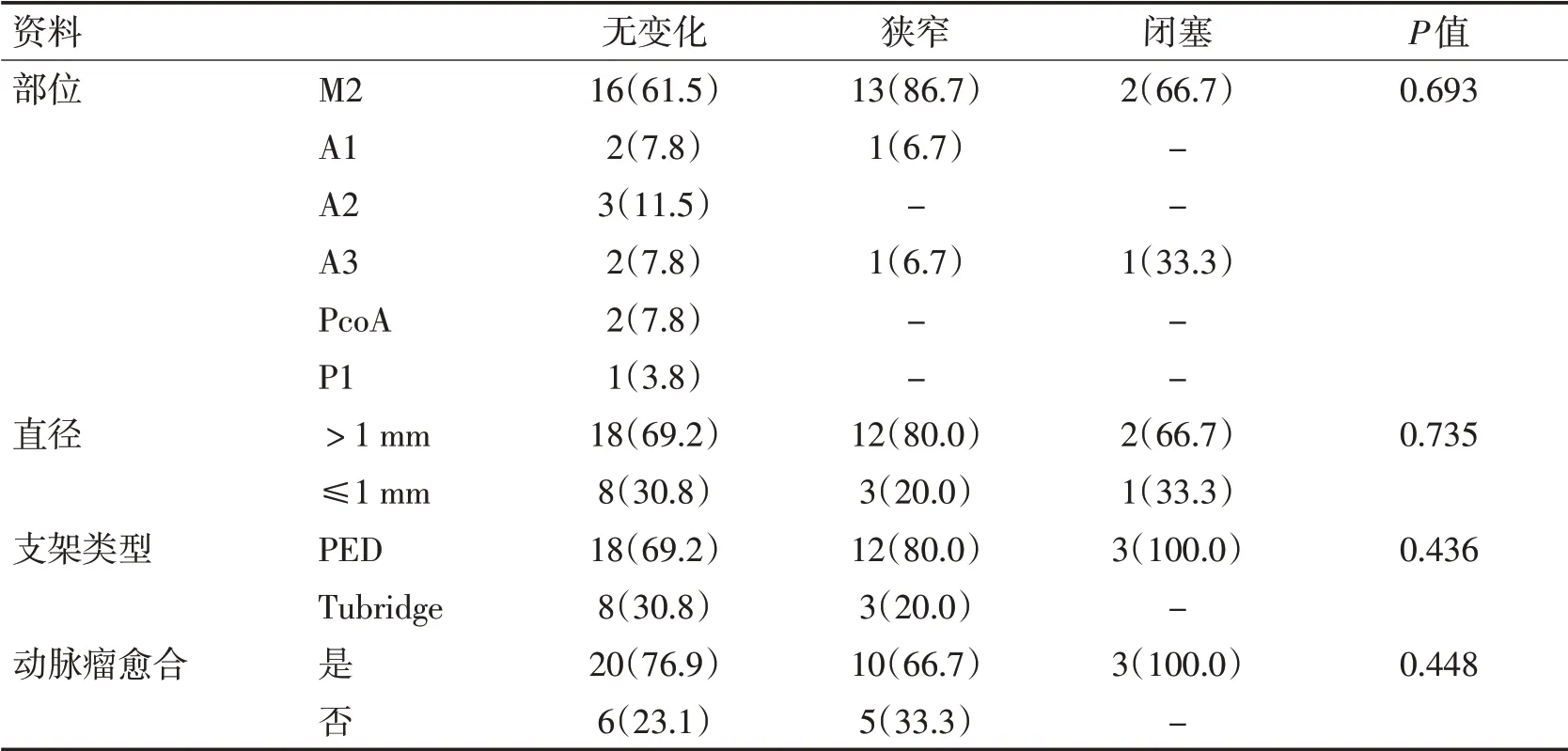
表2被覆盖旁路分支血管资料及随访结果[n(%)]Table 2 Characteristics and follow up of covered perforating arteries[n(%)]
3 讨论
本研究发现,血流导向装置治疗颅内分叉部动脉瘤具有较高的安全性及有效性。在接受适当抗血小板治疗的患者中,该治疗方式的围手术期并发症发生率为2.4%(1/42),用血流导向装置覆盖旁路分支血管并不会引起分支供血区域急性缺血症状发生率的明显升高。
颅内分叉动脉瘤的治疗策略在过去几年中一直存在争议。血流导向装置已广泛用于颈内动脉瘤的治疗,且已有大量文献报道将其用于治疗颅内远端血管病变。然而血流导向装置是否适用于除Willis环以外的血管分叉部动脉瘤,如大脑中动脉分叉处和前交通动脉,仍然存在争议,且目前相关研究较少。脑动脉瘤的血管内治疗方法包括球囊辅助栓塞、支架辅助栓塞以及Y型支架辅助栓塞技术,这些技术在面对一些复杂的血管结构或动脉瘤构型时往往无法正常运用,患者只能转而选择开颅夹闭或孤立动脉瘤并远端血管搭桥等方式[7-8]。最近研究发现血流导向装置与传统弹簧圈栓塞技术对比具有较高的动脉瘤愈合率,较低的复发率,以及相似的并发症发生率和病死率[9]。在巨大、宽颈的颈动脉段动脉瘤治疗中,血流导向装置的疗效优于支架辅助栓塞和球囊辅助栓塞[10]。然而,关于血流导向装置治疗颅内分叉部动脉瘤的疗效和安全性的报道还很有限。ZANATY等[11]较早报道了血流导向装置用于大脑中动脉分叉部复杂动脉瘤的治疗,认为该治疗方式具有令人满意的疗效和可接受的并发症发生率。本研究发现,血流导向装置治疗分叉部动脉瘤的动脉瘤具有较高的安全性及有效性,与之前的研究结果相符[12]。但由于本研究的随访时间较短,未来动脉瘤愈合率仍有进一步提高的可能。研究认为,由于有侧支血管的存在,分叉部动脉瘤的愈合率相对较低[3]。而分支血管闭塞可以提高分叉部动脉瘤的愈合率。同时有文献报道,分支动脉并未影响动脉瘤的远期愈合率,血流导向装置对于分叉部动脉瘤具有与颈动脉段动脉瘤类似的治疗效果[12-13]。本研究中,3处分支血管发生闭塞的动脉瘤均愈合良好,证实血流导向装置对于血流动力学的改变较为明显[14]。
缺血性并发症是血流导向装置治疗的常见围手术期并发症,也是影响血流导向装置应用于颅内分叉部血管的重要因素[15-19]。PIEROT等[20]认为血流导向装置在治疗分叉部动脉瘤时具有较高的动脉瘤愈合率,但围手术期并发症风险相对较高。本研究中只有1例患者出现术中血栓形成,手术治疗过程均无症状性缺血并发症发生,与之前其他研究结果相符[13,16],因此认为,血流导向装置治疗分叉部动脉瘤是安全可靠的。
血流导向装置覆盖导致旁路分支血管狭窄或闭塞是另一引起缺血并发症的重要因素。GAWLITZA等[21]研究发现,10%的旁路分支血管发生闭塞,47%的旁路分支血管发生狭窄。而另一项研究报道,15.8%的被覆盖血管发生慢性闭塞。这些报道均发现几乎所有的慢性狭窄或闭塞为无症状性的。本研究中,6.8%的旁路分支血管发生闭塞,而34.1%的分支血管发生不同程度的狭窄性改变,随访时间相对较短可能是本研究中狭窄率和闭塞率低于之前文献的原因。本研究无患者因狭窄和闭塞出现相应供血区域的梗死性病灶以及临床症状。当然,如何降低被覆盖血管狭窄或闭塞的发生率仍是临床亟待解决的问题[22-26]。研究报道,采用略大尺寸的支架以及严格的抗血小板治疗能够减少穿支血管发生闭塞的风险[27],这需要更大宗病例的积累。本研究回顾性分析了42例(44枚颅内动脉瘤)接受血流导向装置治疗的颅内分叉部动脉瘤患者的临床资料以及随访结果,随访时间平均8.1个月,样本量较小,随访时间较短,亟需更多的大型临床研究证实血流导向装置植入对颅内血管分叉处动脉瘤的长期安全性及有效性。
血流导向装置治疗颅内分叉部动脉瘤具有较高的安全性及有效性。被血流导向装置覆盖的旁路分支血管可能发生无症状性的狭窄或闭塞,因此需要长期的临床和影像学随访。
