2 型糖尿病并发骨质疏松患者行护理评分制对DKT、OKT 的效果分析
2021-10-12薛芳群刘文冯彬
薛芳群,刘文,冯彬
福建医科大学附属闽东医院骨四区,福建福安 355000
2 型糖尿病属常见慢性病之一,该疾病近年发病率有所上升,且随疾病发展,患者极易并发骨质疏松,进而严重影响患者的生活质量并危及患者健康。为改善2型糖尿病并发骨质疏松患者血糖、骨代谢指标以及提升患者疾病认知、自我管理能力,在对患者施行救治同时需通过强化护理干预。而常规护理模式因缺乏护理规范性、针对性已逐渐无法满足患者需求。护理评分制度作为持续质量改进模式之一,通过提升护理人员的护理能力、了解患者具体需求,以展开针对性、可实施性强的护理干预,进而达到提升护理效果的目的[1-3]。该次研究选取2018 年1 月—2019 年12 月该院收治的86 例2 型糖尿病并发骨质疏松患者作为研究对象,分别展开常规护理、护理评分制护理干预,通过比较两组患者经相应护理干预后的DKT、OKT、SDSCA 评分以及血糖、骨代谢指标值,进一步探究2 型糖尿病并发骨质疏松患者行护理评分制的临床价值。现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的2 型糖尿病并发骨质疏松患者86例为该次研究对象。纳入标准:①符合2 型糖尿病疾病诊断标准;②经骨密度测定确诊为骨质疏松;③意识清晰、沟通功能正常;④阅读功能正常,可参与问卷调查;⑤知晓该次研究内容并签署知情同意书;⑥此次研究经医学伦理委员会审批、通过。排除标准:①合并严重心衰、肾衰、恶性肿瘤疾病;②继发性骨质疏松症;③合并脑血管疾病、传染性疾病、其他脏器病变;④合并认知障碍、精神异常;⑤合并视网膜病变、糖尿病足等其他糖尿病并发症。
86 例2 型糖尿病并发骨质疏松患者遵循数字随机法分组为参照组、研究组。参照组43 例患者中男23例、女20 例;年龄43~76 岁,平均(61.36±5.19)岁;糖尿病病程2~10 年,平均(6.21±1.05)年。研究组43 例患者中男24 例、女19 例;患者年龄为41~77 岁,平均(61.41±5.12)岁;糖尿病病程3~10 年,平均(6.11±1.03)年。经对比可知,两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
参照组开展常规护理模式干预,即开展常规血糖监测、用药指导、疾病知识教育以及日常生活指导等。
研究组则应用护理评分制开展护理干预,具体措施为:(1)评估。为患者建立健康档案,并详细记录患者各项基本信息。同时采用骨质疏松症知识测试问卷(OKT)、糖尿病知识测试问卷(DKT)、糖尿病自我管理量表(SDSCA)评估患者对骨质疏松、糖尿病知识认知以及糖尿病自我管理能力情况。结合患者具体情况、评分结果、疾病特点等制定针对性护理方案。(2)构建护理评分体系。围绕疾病特点、护理核心等内容,遵循科学性、代表性、独立性、可行性等原则构建护理评分体系。同时完善评分标准并丰富评分内容,针对护理人员的护理质量展开评估,具体标准包括风险评估(10分)、护理实施(10 分)、操作技能(10 分)、健康教育(10 分)、日常护理(10 分)、护患沟通(10 分)、责任落实(10 分)、风险预警及处理(10 分)、自愿配置(10 分)、文书书写(10 分)等。对患者及其家属的满意度进行定期评估,评估指标包括护理质量(20 分)、护理措施(20分)、护理落实(20 分)、护理沟通(20 分)、护理态度(20 分)等。(3)制定紧急预案。结合患者危险因素情况制定有针对性的紧急预案。(4)具体措施。①针对护理人员,定期展开培训,并通过护理质量量表进行定期评估,结合评估结果不断提升培训力度、丰富培训内容,不断提升护理人员各项能力,进而达到提高护理质量的目的。②针对患者,通过定期展开各项评估、调查以了解患者的需求、认知、情绪等各方面情况,结合患者具体情况展开针对性护理干预。如结合患者OKT、DKT 评分结果针对性开展2 型糖尿病、骨质疏松疾病知识宣教,耐心对患者疑问进行解答,不断提升患者的认知程度,进而稳定血糖水平、改善骨质疏松情况。结合患者SDSCA 评分结果针对性开展日常生活指导、用药指导,同时定期开展血糖监测以及使患者了解其血糖水平变化,进而不断提升其糖尿病自我管理能力。结合患者护理满意度结果,及时调整护理内容,不断提升其满意度。
1.3 观察指标
护理后,采用OKT 问卷评估患者对骨质疏松症疾病知识的了解程度,问卷内容包括危险因素(0~11 分)、运动知识(0~7 分)、钙知识(0~8 分),OKT 问卷总分值为0~26 分,得分越高则患者对骨质疏松症疾病知识掌握程度越高。采用DKT 问卷评估患者对糖尿病知识的掌握程度,DKT 问卷分值为0~23 分,得分越高则患者对糖尿病知识掌握程度越高。
护理后,采用SDSCA 量表评估患者糖尿病自我管理能力,评估内容包括饮食(0~35 分)、运动(0~14 分)、血糖监测(0~14 分)、药物管理(0~7 分)、足部护理(0~14 分),各指标分值越高则表明患者糖尿病自我管理能力越佳。
护理后,监测两组患者血糖指标,即糖化血红蛋白(HbAlc)、空腹血糖(FPG)、餐后2 h 血糖(2 hPG)。
护理后,监测两组患者骨代谢指标,即骨钙素(BGP)、骨碱性磷酸酶(BALP)。
1.4 统计方法
采用SPSS 21.0 统计学软件处理数据,计量资料用()表示,采用t 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组2 型糖尿病并发骨质疏松患者OKT、DKT 评分比较
OKT 总分(20.16±1.35)分显著高于参照组(15.36±1.65)分,差异有统计学意义(t=14.764,P<0.001)。且研究组患者OKT 各指标分值、DKT 评分高于参照组,差异有统计学意义(P<0.05),见表1。
表1 两组2 型糖尿病并发骨质疏松患者OKT、DKT 评分比较[(),分]
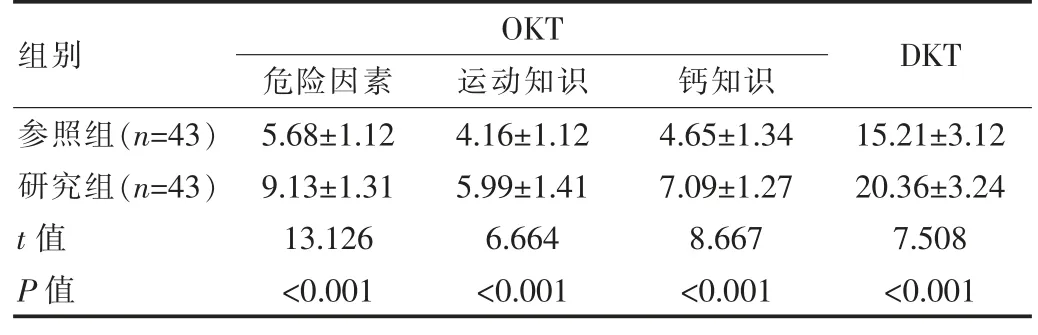
表1 两组2 型糖尿病并发骨质疏松患者OKT、DKT 评分比较[(),分]
2.2 两组2 型糖尿病并发骨质疏松患者SDSCA 评分比较
SDSCA 总分(24.36±2.15)分显著高于参照组(19.41±1.53)分,差异有统计学意义(t=12.301,P<0.001)。且研究组患者SDSCA 各指标评分高于参照组,差异有统计学意义(P<0.05),见表2。
表2 两组2 型糖尿病并发骨质疏松患者SDSCA 评分比较[(),分]

表2 两组2 型糖尿病并发骨质疏松患者SDSCA 评分比较[(),分]
2.3 两组2 型糖尿病并发骨质疏松患者血糖指标对比
研究组患者HbAlc、FPG、2 hPG 等血糖指标水平低于参照组,差异有统计学意义(P<0.05),见表3。
表3 两组2 型糖尿病并发骨质疏松患者血糖指标对比()
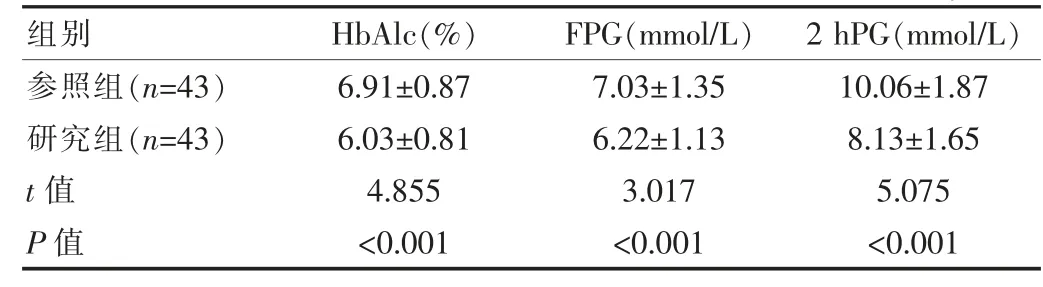
表3 两组2 型糖尿病并发骨质疏松患者血糖指标对比()
2.4 两组2 型糖尿病并发骨质疏松患者骨代谢指标对比
研究组患者BGP、BALP 等骨代谢指标高于参照组,差异有统计学意义(P<0.05),见表4。
表4 两组2 型糖尿病并发骨质疏松患者骨代谢指标对比()
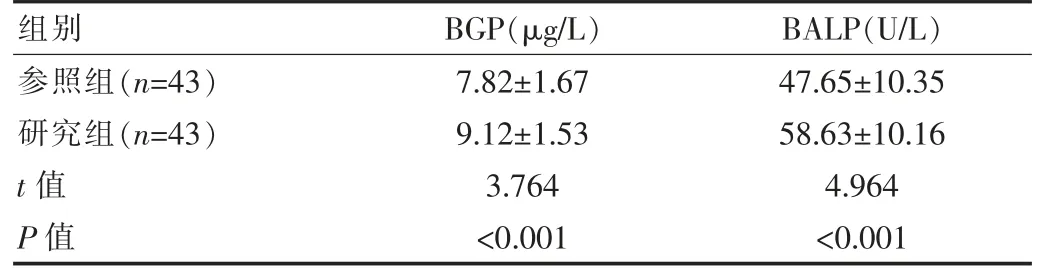
表4 两组2 型糖尿病并发骨质疏松患者骨代谢指标对比()
3 讨论
2 型糖尿病为临床发病率较高的慢性病之一,主要疾病表现为血糖持续偏高,疾病症状主要为多尿、多饮、消瘦等。随着人们生活习惯变化,该疾病发病率有所上升,且随疾病发展,极易并发骨质疏松情况。2 型糖尿病患者若未能较好控制自身血糖水平,不仅会加重骨质脱钙程度,亦引发其他脏器病变,严重影响患者的生活质量[4-5]。因此,对2 型糖尿病并发骨质疏松患者施行救治同时需通过强化护理干预,提升患者对糖尿病、骨质疏松疾病知识认知、糖尿病自我管理能力等以达到控制血糖患者、改善骨代谢指标的目的。
常规护理模式多针对2 型糖尿病、骨质疏松疾病症状展开对症护理,以及常规疾病知识宣教等护理内容,缺乏一定的护理规范性,亦忽略了患者的身心需求,缺乏一定的针对性[6-8]。相比之下,对2 型糖尿病并发骨质疏松患者开展护理服务过程中应用护理评分制度,对提升患者对糖尿病、骨质疏松疾病知识的认知以及改善患者糖尿病自我管理能力、血糖及骨代谢指标有显著效果。
该文结果数据即表明,研究组患者OKT、DKT、SDSCA 评分高于参照组,HbAlc、FPG、2 hPG 等血糖指标水平低于参照组,BGP、BALP 等骨代谢指标高于参照组(P<0.05)。分析原因可知,护理评分制度属于护理持续改进模式的一种,构建护理评分体系作为护理依据,要求护理评分体系具科学性、代表性、独立性、可行性。于护理过程中通过护理评分制度不断提升护理人员的护理能力,规范护理人员的行为,以有效提高护理人员的护理质量。同时通过护理评分制度,实时了解患者的具体认知、情绪等变化,进而及时调整护理内容及计划,以期达到提高整体护理效果的目的[9-11]。甄淑玲[12]的研究 《护理评分制度对2 型糖尿病并发骨质疏松患者护理效果的影响》结果表明,展开护理评分制度的观察组患者满意度评分(96.4±2.2)分高于对照组(84.6±1.7)分(P<0.05)。
综上所述,对2 型糖尿病并发骨质疏松患者开展护理干预过程中应用护理评分制,可有效提高患者DKT、OKT、SDSCA 评分值,并有效改善患者血糖及骨代谢指标水平,有积极临床价值。
